Artículo publicado en la Revista electrónica de AnestesiaR
Referencia Completa:
A Comparison of Propofol and Remifentanil Target-Controlled Infusions to Facilitate Fiberoptic Nasotracheal Intubation. Lallo, Alexandre, MD, FRCPC, Billard, Valerie, Bourgain, Jean-Louis. Anesthesia & Analgesia. 108(3):852-857, March 2009. (Pubmed)
Introducción:
Una de las habilidades características del anestesiólogo es el manejo de la vía aérea (VA). Algunos procedimientos sobre la VA necesitan ser realizados con el paciente despierto; lo que aumenta su dificultad, al ser necesario encontrar un punto exacto entre confort para el paciente y seguridad para realizar la técnica. El uso de bombas y algoritmos de administración de fármacos mediante Target Controlled Infusion (TCI) pueden ser una respuesta efectiva en este escenario. El presente artículo estudia dos regímenes de administración de fármacos en TCI para el control de la VA por vía nasotraqueal.
Resumen:
El objetivo del estudio es comparar la eficacia y facilidad de titulación de propofol (P) frente a remifentanilo (R) administrados mediante TCI, para facilitar la intubación nasotraqueal asistida con fibrobroncoscopio (FOB). Para ello se aleatorizaron 60 pacientes (ASA 1-3, programados para cirugía electiva oncológica de ORL) en 2 grupos -P, propofol y R, remifentanilo-.
Tras premedicar con hidroxizina oral, monitorizar a los pacientes y preparar las fosas nasales con lidocaína y nafazolina tópica, se inició la infusión de fármacos en cada grupo del estudio usando bombas con algoritmos de TCI (Schnider para el propofol, Minto para el remifentanilo).
Comenzando con concentraciones diana de 2.5 mcg/mL para propofol y 1.5 ng/mL para remifentanilo, se programaron incrementos de 1 mcg/mL y 0.5 ng/mL si el paciente presentaba tres o más puntos en la Escala de Puchner (1) en algún momento durante el procedimiento, esperando 90 segundos antes de continuar en las fases iniciales del procedimiento o 30 segundos si ya había pasado el FOB por la nariz.
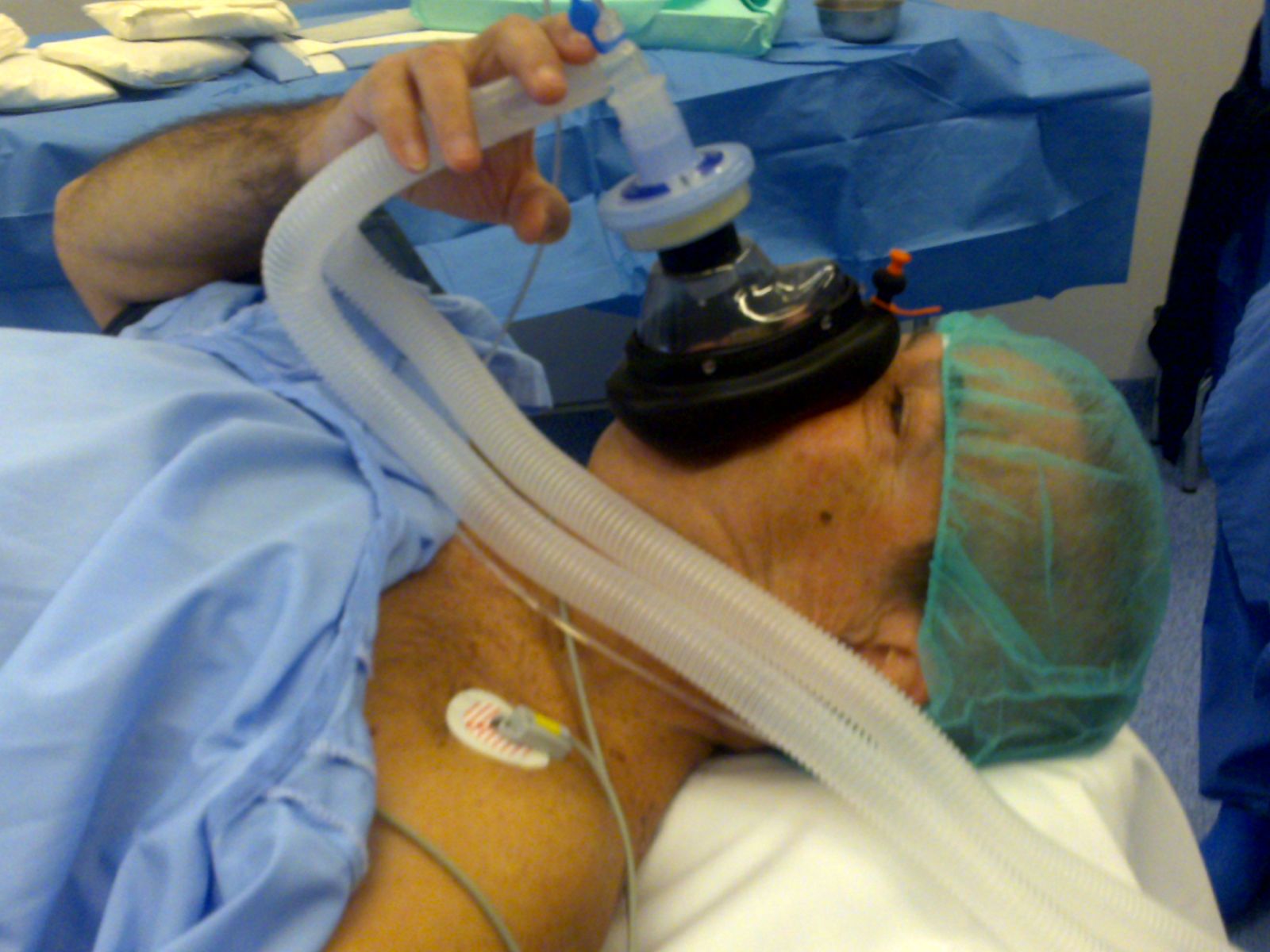
A los cuatro minutos de iniciada la infusión de fármacos, se comenzaba con el procedimiento; que estaba separado en 5 pasos (inicio, introducción de FOB por la narina, topicalización de la glotis con instilación de lidocaína y paso de tubo endotraqueal -TET- por nariz y tráquea) para facilitar el análisis. Tras la intubación se proseguía el procedimiento según el anestesista a cargo del mismo, y se recogían datos retrospectivamente en la URPA (dolor, recuerdo, etc.).
Todos los pacientes menos uno en cada grupo fueron intubados. En el grupo P, un paciente necesitó asistencia ventilatoria por apnea. El paciente que no se pudo intubar en el grupo R presentó ansiedad extrema que obligó a subir la infusión de remifentanilo hasta una dosis efecto de 6 ng/mL. Dos pacientes en cada grupo sufrieron tos intensa durante la intubación.
No hubo diferencias en cuanto a eTCO2 tras la intubación en ambos grupos, ni episodios de desaturación severa (salvo el caso del grupo P anteriormente citado). Tampoco se presentaron alteraciones hemodinámicas de interés ni fue preciso usar fármacos vasoactivos o anticolinérgicos.
La sedación en el grupo P fue superior que en el grupo R, llegando a niveles en los que el paciente no respondía a estímulos vigorosos. Como era de esperar por los fármacos usados, el recuerdo del procedimiento fue menor en el grupo P; pero, sorprendentemente, las puntuaciones en la escala VAS de dolor no mostró diferencias en ambos grupos.
Para obtener el plano de sedación adecuado, fue necesaria una concentración final de 3.9 +/- 1.4 mcg/mL en el grupo P y de 2.4 +/- 0.8 ng/mL en el R, con un número similar de incrementos en ambos grupos (1.6 +/- 1.5 en el P; 1.9 +/-1.5 en el R, NS). Revisando la tabla de concentraciones frente a etapas del procedimiento, se advierte que hasta el paso del TET por la nariz es la fase en la que más variaciones de la concentración son necesarias en ambos grupos. La sedación aumentaba con el tiempo en el grupo P, introduciendo el TET a través de nariz y tráquea en un plano de sedación profunda, como ya hemos mencionado. Los pacientes del grupo R mostraron menor sedación, respondiendo a órdenes verbales durante todo el procedimiento.
Comentario:
Llama la atención, revisando las características de los pacientes, el elevado número de ellos con parámetros predictivos de vía aérea difícil para intubación y/o ventilación que componían los grupos de trabajo y las dosis a las que se iniciaba el procedimiento en el grupo P, que podían comprometer desde el comienzo la ventilación espontánea.
Cabe preguntarse también si las concentraciones de propofol y de remifentanilo eran equiparables. Concentraciones de propofol de 2.5 mcg/mL son capaces de inducir anestesia en el 40% de pacientes no premedicados y dosis de 4 mcg/mL en el 75% de los pacientes(2); mientras que en ficha técnica de remifentanilo, se propone como dosis para inducción y mantenimiento de anestesia general de 3 a 8 ng/mL (3) .
Por otra parte, viendo las tablas de resultados y contrastándola con el cuerpo del artículo, quizás otras medidas de centralización y dispersión habrían sido más adecuadas para presentar la información. Por ejemplo, la duración media del procedimiento fue de unos 5 minutos y medio, con un rango de 2 a 15 minutos (no aparece en las tablas, sí en el artículo). La desviación estándar que aparece en la tabla de resultados ronda los 2 minutos. Posiblemente, dado el número de pacientes, presentar los resultados como mediana y rango intercuartílico habría facilitado su interpretación.
A pesar de que ambos grupos se presentaron eficaces y fácilmente titulables para el manejo de la vía aérea según el trabajo, los pacientes del grupo R presentaron menos sedación durante el procedimiento y mejores condiciones de apertura de glotis (con significación estadística), así como menos tos y menos movimientos; sin presentar ningún evento amenazante para la permeabilidad de la vía aérea o alteraciones hemodinámicas.
El hecho de disponer de un fármaco reversor y su perfil farmacocinético hacen del remifentanilo un fármaco muy interesante en estas situaciones, sobre todo en casos en los que la cooperación del paciente y el mantenimiento de la respiración espontánea son de capital importancia.
Bibliografía:
1.- Puchner W, Egger P, Puhringer F, Lockinger A, Obwegeser J,Gombotz H. Evaluation of remifentanil as single drug for awake fiberoptic intubation. Acta Anaesthesiol Scand 2002;46:350-4 (Pubmed)
2.- Chaudhri S, White M & Kenny GN. Induction of anaesthesia with propofol using a target-controlled infusion system. Anaesthesia 1992; 47: 551-553. (Pubmed)
3.- http://emc.medicines.org.uk/medicine/14766/SPC/Ultiva+Injection/#POSOLOGY
Jose María Marzal Baró [email protected] Médico adjunto. Unidad de Anestesia, Reanimación y tratamiento del Dolor Hospital Universitario Fundación Alcorcón