 Dr. Archilla Estevan. Servicio de Anestesiología Reanimación. Hospital de la Cruz Roja de Madrid.
Dr. Archilla Estevan. Servicio de Anestesiología Reanimación. Hospital de la Cruz Roja de Madrid.
Dr. Carvajal Balaguera. Servicio de Cirugía General.
Tratamiento de la IRC
En los pacientes en los que se sospecha una infección relacionada con catéter es necesario hacer una serie de consideraciones que van a guiar el manejo y tratamiento de los mismos. Estas premisas son:
1) ¿Es necesaria o no la retirada del catéter?
2) Si decido retirar el catéter, ¿Puedo cambiarlo mediante una guía de alambre?
3) Si decido no retirarlo además del tratamiento antibiótico empírico, ¿Debo iniciar una técnica de sellado antibiótica del catéter?
4) ¿Cuándo iniciar la terapia antibiótica empírica y qué antibióticos emplear para ello?
5) ¿Puedo demorar el inicio de la terapia empírica e incluso no iniciarla en un determinado grupo de pacientes infectados con microorganismos de baja virulencia y sin factores de riesgo?
6) ¿Qué tipo de agentes patógenos obligan a un tratamiento empírico, la retirada del catéter y la detección de complicaciones asociadas con la IRC?
En la medida de lo posible intentaremos contestar a cada una de estas cuestiones con el fin de establecer unas pautas de actuación ante los pacientes con sospecha de IRC.
En primer lugar debemos considerar si es o no necesaria la retirada del catéter venoso central, teniendo en cuenta la alta tasa de errores diagnósticos en la BRC lo cual motiva una retirada innecesaria de gran parte de los mismos. Por ello recomendamos la retirada si:
– La situación clínica del paciente es grave: sepsis grave (inestabilidad hemodinámica, signos de fallo orgánico) o no control terapéutico en 48-72 horas.
– Existencia de signos locales de infección: eritema, induración o material purulento en el punto de inserción.
– Catéteres fácilmente reemplazables o que fueron insertados en situación urgente.
– Pacientes portadores de material protésico cardiaco, vascular u ortopédico.
– Aislamiento o sospecha de la presencia de gérmenes como: s. aureus, enterococo spp, enterobacterias gram negativas, candida spp, aspergillus spp o micobacterias.
– Presencia o sospecha de infección complicada: tromboflebitis supurada, endocarditis, osteomielitis o embolia séptica.
– Paciente inmunocomprometido.
– No necesidad actual del catéter por la situación clínica del paciente.
En cualquier caso, salvo contadas ocasiones y plenamente justificadas, se retirara el catéter a todo los pacientes con infección o bacteriemia confirmada microbiológicamente.
El recambio del catéter sobre guía de alambre puede ser una opción adecuada, pero su indicación debe ser inversamente proporcional al grado de sospecha de infección, por el riesgo de arrastre del material endoluminal durante la manipulación, no realizándose en ningún caso si existen signos de infección local del punto de entrada. Para evitar la contaminación del nuevo catéter se administrará una dosis de antibiótico antes del cambio, sellándose la luz empleada para este con el mismo antimicrobiano durante al menos 12 horas. Puede ser también una opción adecuada en los pacientes con gran dificultad técnica durante la inserción, si bien en cualquier caso será mandataria la retirada del mismo si se confirma la infección del catéter reemplazado.
El mantenimiento del catéter en pacientes con IRC no debe ser la norma, pero existen situaciones en las que la estabilidad clínica y hemodinámica del paciente así como la ausencia de signos locales de infección en catéteres cuya canalización haya sido dificultosa o su recambio suponga un elevado riesgo de complicaciones (p.ej. paciente anticoagulado, obeso, etc.) pueden hacer aconsejable la retención del catéter siendo mandatoria una estrecha vigilancia, retirándolo en caso de mala evolución clínica. En estas circunstancias se debe iniciar terapia antibiótica sistémica en conjunción con técnicas de sellado antibiótico endoluminal. Para ello se emplean soluciones antibióticas a alta concentración, al menos unas 1000 veces mayor a la CMI del microorganismo causal, como luego detallaremos y heparina sódica, desaconsejándose el uso de trombolíticos para este fin. Se emplearan 500mg de Vancomicina, Amikacina, Cefazolina o Ceftazidima diluidos en 50 ml de suero fisiológico, tomándose 2ml de la mezcla con 1 ml conteniendo al menos 20 u de heparina sódica. Además podemos emplear los siguientes agentes: Ciprofloxacino 1 mg/ml, Anfotericina B 2,5 mg/ml, Linezolid 2 mg/ml, Daptomicina 50 mg/ml en solución Ringer lactado, Tigeciclina 10mg/ml, añadiendo a todas estas soluciones heparina sódica a la misma concentración. Antes del sellado del catéter es necesario extraer el contenido de cada luz del mismo e infundir 3 ml de las soluciones elegidas en cada una de ellas, manteniendo la misma unas doce horas y repitiendo el proceso cada 24 horas.
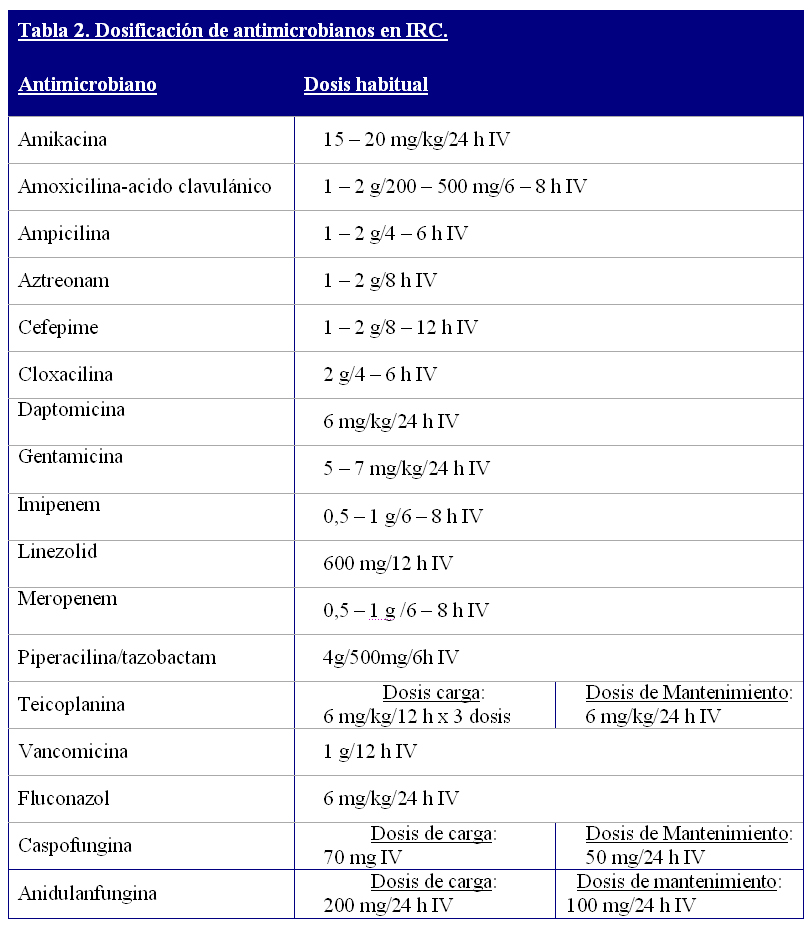
La terapia antibiótica empírica deberá ser iniciada de modo inmediato, tras la obtención de las muestras microbiológicas, en los pacientes con (Tabla 2):
– inestabilidad hemodinámica o signos de fallo orgánico.
– signos de infección local.
– sospecha de infección complicada.
– inmunocomprometidos: neutropénicos, con tratamiento esteroideo o inmunosupresor, etc.
– dispositivos protésicos cardiacos, vasculares u ortopédicos.
En estos casos la terapia empírica se iniciara con un glucopeptido para la cobertura de los microorganismos gram positivos, siendo de elección la Vancomicina, salvo en instituciones con aislamientos de S. aureus meticilin resistentes con CMI para esta mayores de 2 ug/ml, en cuyo caso la alternativa puede ser la Daptomicina a dosis de 4-6 mg/kg día. La utilización de Linezolid según las Guías Clínicas IDSA, no debe considerarse terapia de primera línea en la IRC. En los pacientes críticamente enfermos, inmunocomprometidos, portadores de catéteres femorales o con sospecha o confirmación de infección por bacilos gram negativos entéricos añadiremos a la terapia empírica inicial un carbapenem, una cefalosporina de cuarta generación o un betalactámico asociado a un inhibidor de las betalactamasas (Piperacilina-Tazobactam) con o sin la asociación de un aminoglucosido si se sospecha la presencia de Pseudomona o otra enterobacteria multirresistente lo cual puede darse en pacientes con estancia hospitalaria prolongada, tratamiento antibiótico previo, neutropénicos, con tratamiento esteroideo o inmunosupresor o con colonización conocida por éstos.
Se considerara la terapia empírica frente a candida spp especialmente en pacientes con 2 o más de los siguientes factores de riesgo que quedan recogidos en escalas como el Candida Score: paciente con criterios de sepsis grave o shock séptico, portador de catéter venoso central, soporte nutricional parenteral, cirugía abdominal previa grave o reintervención, pancreatitis aguda grave, terapia antibiótica de amplio espectro previa, inmunocomprometido, portador de catéteres en posición femoral y con colonización en dos o mas lugares por candida. En estos casos la primera elección si el paciente esta hemodinámicamente estable y no ha recibido azoles en los tres meses previos será Fluconazol. En el caso de pacientes hemodinámicamente inestables con criterios de sepsis grave o shock séptico o que han recibido azoles en los tres meses previos la terapia empírica será una equinocandina (Caspofungina o Anidulafungina).
La duración del tratamiento antibiótico es en general de 10 – 14 días salvo bacteriemia o fungemia persistente a pesar del tratamiento adecuado y retirada del catéter (más allá de 72 horas), tromboflebitis supurada o endocarditis donde la duración del tratamiento se prolongara 6 semanas o en la osteomielitis que llegara a las 8 semanas.
En determinadas circunstancias es posible demorar la terapia empírica 24 – 48 horas hasta la llegada de los resultados microbiológicos, tal es el caso del paciente clínicamente estable, sin signos de infección local o complicada, no inmunocomprometido, y no portador de material protésico. Una vez recibidos los resultados o si el paciente evoluciona mal clínicamente se procederá o no a la retirada del catéter y al inicio de la terapia antibiótica dirigida. No obstante el no inicio de la terapia empírica hace mandatario la vigilancia clínica del paciente hasta la llegada de los resultados microbiológicos.
Existe también la posibilidad de que en un grupo determinado de pacientes, en los que se ha retirado el catéter, no sea necesario el inicio de la terapia antibiótica específica si la retirada de este supone el cese inmediato de la clínica. De modo que la estabilidad clínica, la ausencia de los factores de riesgo que aconsejan el inicio de tratamiento de modo inmediato, en los casos en los que retiremos el catéter pueden hacer de la observación clínica la única terapia necesaria.
A continuación analizaremos someramente la pauta de actuación ante determinados patógenos. Es muy importante una vez obtenidos los resultados microbiológicos valorar, si la evolución clínica es adecuada, el descalonamiento del tratamiento antibiótico empírico, es decir modificar la pauta antibiótica según los aislamientos y los antibiogramas, a aquellos agentes de espectro mas estrecho pero que mantienen una adecuada sensibilidad. Las pautas de actuación ante los principales microorganismos responsables de la IRC son:
1.- Estafilococo coagulasa negativo: en caso de S. epidermidis es difícil valorar si estamos ante una colonización o un verdadera IRC. En este caso son necesarios al menos dos hemocultivos positivos para el diagnostico de BRC. En caso de retirada del catéter si existe estabilidad clínica, ausencia de infección local o complicada sin otros factores de riesgo asociados el no tratamiento antibiótico es una opción plenamente justificada o bien el tratamiento antibiótico se realizara con Vancomicina o Teicoplanina durante 5-7 días. Si no se retirase el catéter o existiesen circunstancias de riesgo prolongaremos la terapia 10-14 días; y si no se retirase éste asociaremos además terapia de sellado. Si se aislase un S. lugdunensis actuaremos como en el caso aislamientos por s. aureus.
2.- Estafilococo aureus: la IRC por S. aureus implica la retirada mandatoria del catéter sea cual sea la situación clínica del paciente y el inicio de terapia antibiótica durante 4-6 semanas, pudiendo emplearse una terapia corta de 14 días si: se retira éste y no existen factores de riesgo en el paciente, además de no haber evidencia de infección complicada en la ecocardiografía transesofágica (E.T.E) y habiéndose resuelto la fiebre y la clínica en las primeras 72 horas, no sospechándose infección metastásica. La presencia de fiebre o síntomas asociados más allá de las 72 horas, a pesar de tratamiento antibiótico adecuado, hace necesaria la realización de un E.T.E para descartar la presencia de endocarditis o infección a distancia. Este deberá realizarse a los 5-7 días de inicio de la clínica para evitar falsos negativos, no considerándose el ecocardiograma transtorácico alternativa diagnostica valida. La imposibilidad de retirar el catéter por dificultad en el acceso o diatesis hemorrágica obliga a prolongar la terapia 4 – 6 semanas, asociándolo a sellado del catéter con Vancomicina también este periodo, o planteando el recambio con guía de alambre con un catéter impregnado de antiséptico/antibiótico. En el caso de que los cultivos del catéter sean positivos y los hemocultivos negativos con buena situación clínica del paciente puede ser adecuada una terapia de 5-7 días, observación clínica y seguimiento de los cultivos microbiológicos.
Uno de los principales problemas tras la retirada de un catéter venoso central es determinar cuando se puede sustituir en otra localización, sin que exista consenso al respecto, siendo la necesidad del mismo la que debe regir nuestra actuación. De manera que si es posible, especialmente en microorganismos de alta virulencia o riesgo de complicaciones, se debe demorar la misma hasta la negativización de los hemocultivos.
La terapia antibiótica de la IRC por s. aureus se realizara según su susceptibilidad a meticilina con Cloxacilina o en caso de resistencia con Vancomicina como agente de primera linea, valorando el uso de Teicoplanina según las condiciones del paciente o de Daptomicina especialmente en s. aureus con CMI mayor a 2.
3.- Enterococo spp: como en el caso de s. aureus se debe retirar siempre el catéter por el elevado riesgo de complicaciones. De la misma manera la persistencia de fiebre o clínica a pesar del adecuado tratamiento antibiótico obliga a realizar un E.T.E. La terapia antibiótica estará en consonancia a la sensibilidad del enterococo de modo que la Ampicilina a dosis de 2gr/4 – 6h puede ser adecuada si es sensible, no estando demostrado el beneficio de la asociación de un aminoglucosido salvo que se sospeche la presencia de endocarditis. En caso de aislarse un entecococo resistente la primera elección será la Vancomicina. Sin embargo es creciente la aparición de resistencias a esta última, especialmente si estamos ante un E. faecium en cuyo caso la terapia indicada será Linezolid o Daptomicina. La duración del tratamiento antibiótico si la infección no es complicada será de 10 – 14 días, recomendándose terapia de sellado, recambio con guía de alambre y catéteres impregnado con antisépticos/antibióticos si no es posible la retirada.
4.- Enterobacterias gram negativas: ya mencionamos anteriormente que existe un grupo de pacientes que deben recibir cobertura empírica frente a ellos, cuando se sospecha una IRC. En el caso de gravedad clínica marcada por la presencia de sepsis grave o sospecha de la presencia de gérmenes multirresistentes es mandatario la asociación de dos agentes frente a ellos como puede ser un carbapenem o cefalosporina de 4ª generacion o Piperacilina-Tazobactam mas Aminoglucosido o Aztreonam. La duración del tratamiento en caso de infección no complicada será de 10-14 días.
5.- Candida spp: en estos pacientes la retirada del catéter será también mandatoria, instaurándose tratamiento siempre que se aísle candida en el catéter y exista clínica asociada. Para ello se emplearan azoles o equinocandinas según la terapia previa del paciente y su situación clínica. La duración del tratamiento será de al menos 14 días tras la negativización de los cultivos.
6. Microorganismos de baja virulencia: el diagnostico de BRC por corynebacterium, bacillus y micrococcus requiere al menos de dos hemocultivos positivos y la guía IDSA en este caso recomienda la retirada del catéter.
Infección complicada por catéter
La infección complicada por catéter debe sospecharse ante la persistencia de fiebre o bacteriemia 72 horas después de la retirada del catéter y adecuado tratamiento antibiótico empírico, y son la tromboflebitis supurada, la endocarditis y las metástasis sépticas, fundamentalmente a nivel pulmonar y como osteomielitis.
1.- Tromboflebitis supurada: el diagnostico requiere de un cultivo sanguíneo positivo y la demostración radiológica de un trombo (TAC, ultrasonografía). El tratamiento reside en la antibioterapia durante un mínimo de 3-4 semanas y la cirugía sobre todo si no hay respuesta al tratamiento anterior.
2.- Endocarditis: en caso de BRC se debe realizar ecocardiografía transesofágica si:
– paciente con implante válvular cardiaco.
– paciente portador de marcapasos o DEA.
– paciente con bacteriemia o fungemía persistente mas allá de 72 horas a pesar de tratamiento adecuado y retirada del catéter.
– si diagnostico de BRC por S. aureus y se quiere dar terapia de 14 días.
Si existe alta sospecha de endocarditis y el E.T.E resulta normal, se debe repetir la misma 1 semana después, no teniendo el mismo valor diagnostico el ecocardiograma transtorácico. La duración del tratamiento será de 4-6 semanas.
3.- Osteomielitis: junto con el foco pulmonar son el principal destino de los émbolos sépticos, siendo su sospecha clínica fundamentada en la persistencia de bacteriemia o fungemía asociado con fiebre, dolor óseo o sintomatología neurológica según su localización. Los datos analíticos son anodinos y de escasa sensibilidad y especificidad, siendo las técnicas de imagen con o sin la biopsia ósea las que aportan la certeza diagnostica.
Infección asociada a catéteres venosos periféricos o arteriales
Por ultimo reseñar brevemente el manejo de la infección asociada a catéteres venosos periféricos o arteriales, indicando que en el caso de los primeros estará indicada su retirada si existe dolor, induración, eritema o presencia de material purulento o exudado en el punto de inserción o sus aledaños; o bien signos de gravedad clínica. Se remitirán muestras microbiológicas de estos para la realización de tinción de gram y cultivos, especialmente en pacientes con sintomatología sistémica u otros factores de riesgo, ya anteriormente mencionados. En estos pacientes se valorara el inicio de la terapia empírica con las mismas connotaciones que para los catéteres centrales, retirando en cualquier caso los mismos.
En caso de catéteres arteriales se procederá del mismo modo que para los catéteres venosos, retirándolos si existen signos de infección local o sepsis grave. La presencia de fiebre en un paciente portador de este tipo de catéteres y sin foco evidente que la justifique, nos llevara a la toma de muestras microbiológicas de sangre periférica, retirando el catéter según la posibilidad de nueva canalización o recambiándolo mediante una guía de alambre, en cuyo caso la positividad del cultivo del catéter retirado llevara a la retirada definitiva del mismo. La terapia antibiótica seguirá las mismas pautas que los catéteres venosos centrales. No debemos olvidar que estudios recientes demuestran que la BRC asociada a este tipo de catéteres es mas frecuente de lo que a priori se pensaba.
Bibliografía
13. Alvarez Lerma F, Yebenes Jc, Palomar Martinez M. Hay que evitar la cateterización de las venas femorales siempre que sea posible. Med. Intensiva. 2010 (Html) (Pdf).
14. Guías de tratamiento empírico de enfermedades infecciosas. Infección por catéter. Hospital Universitario Son Dureta. 2007.
15. Guery BP, Arendrup MC, Auzinger G, Azoulay E, Borges Sá M, Johnson EM, Mí¼ller E, Putensen C, Rotstein C, Sganga G, Venditti M, Zaragoza Crespo R, Kullberg BJ. Management of invasive cadidiasis and candidemia in adult non-neutropenic intensive care unit patients: Part II.Treatment. Intensive Care Med.2009; 35: 206-214. (PubMed)
16. Marin MG, Lee JC, Skurnick JH. Prevention of nosocomial bloodstream infections: Effectiveness of antimicrobial-impregnated and heparin-bonded central venous catheters. Special article. Crit. Care Med. 2000; 28: 3332-38. (PubMed)
17. Krein SL, Hofer TP, Kowalski CP, Olmsted RN, Kauffman CA, Forman JH, Banaszak-Holl J, Saint S. Use of central venous catheter- related bloodstream infection prevention practices by US Hospitals. Mayo Clin. Proc. 2007; 82: 672-678.
18. van de Wetering MD, van Woensel JBM. Antibióticos profilácticos para la prevenir las infecciones tempranas por grampositivos del catéter venoso central en pacientes oncológicas. Revisión Cochrane. La Biblioteca Cochrane Plus, numero 3. 2008. (Html) (Pdf)
19. Safdar N, Fine JP, Maki DG. Meta-Anallysis: Methods for Diagnosing Intravascular Device- Related Bloodstream Infection. Ann. Intern. Med. 2005; 142: 451-456. (PubMed)
20. Mimoz O, Villeminey S, Ragot S, Dahyot-Fizelier C, Laksiri L, Petitpas F, Debaene B. Clorhexidine- Based antiseptic solution vs Alcohol-Based Povidone-Iodine for central venous catheter care. Arch. Intern. Med. 2007; 167: 2066-72. (PubMed) (Pdf)
21. Siempos II, Kopterides P, Tsangaris I, Dimopoulou I, Armaganidis AE. Impact of catheter-related bloodstream infections on the mortality of critically ill patients: A meta-analysis. Crit. Care Med. 2009; 37: 2283-2289. (PubMed)
22. Berenholtz SM, Pronovost PJ, Lipsett PA, Hobson D, Earsing K, Farley JE, Milanovich S, Garrett-Mayer E, Winters BD, Rubin HR, Dorman T, Perl TM. Eliminating catheter-related bloodstream infections in ICU. Crit. Care Med. 2004; 32: 2014-2020. (PubMed)
23. Darouiche RO, Raad II, Heard SO, Thornby JI, Wenker OC, Gabrielli A, Berg J, Khardori N, Hanna H, Hachem R, Harris RL, Mayhall G. A comparison of two antimicrobial-impregnated central venous catheters. N. Engl. J. Med. 1999; 340: 1-8. (PubMed) (Pdf)
24. Mensa J. Guía de terapéutica antimicrobiana. 2010. Editorial Antares. (GoogleBooks v.2008)




1 Comment