 Daniel Paz Martín
Daniel Paz Martín
Hospital de Denia. Alicante.
Referencia completa:
Karalapillai D, Calzavacca P, Licari E, L.Liu Y, Hart GK. Inadventent hypothermia and mortality in postoperative intensive care patients: Retrospective audit of 5050 patients. Anaesthesia 2009;64:968-972 (PubMed)
Introducción:
Recientemente el National Institute for Health and Clinical Excellence ha advertido que la hipotermia es un problema frecuente en el postoperatorio inmediato (1). En estos momentos, existe evidencia de que el descenso de 1-3 ºC en la temperatura timpánica de nuestros pacientes intervenidos quirúrgicamente se asocia con diferentes complicaciones (2,4). A pesar de la evidencia en el entorno intraoperatorio, hay muy pocos estudios que relacionen la hipotermia perioperatoria y la mortalidad de aquellos pacientes postquirúrgicos que ingresan en una Unidad de Cuidados Críticos (UCC).
Resumen:
La hipótesis de los autores es que la hipotermia en pacientes postquirúrgicos que ingresan en UCC es un problema frecuente y que puede asociarse con un aumento de la mortalidad.
Se trata de un estudio retrospectivo que analiza la base de datos de la“ Australian and New Zeland Intensive Care Society (ANZICS)“. Fueron incluidos todos los pacientes ingresados en la UCC procedentes del quirófano durante un periodo de tiempo de 5 años, entre julio del 2.002 y 2.007.
La temperatura timpánica más baja registrada en las primeras 24 (variable primaria del estudio) se relacionó con la mortalidad hospitalaria (variable resultado).
Se definió hipotermia como la temperatura menor de 36ºC, siendo moderada entre 35-35,9ºC y grave la menor de 35ºC. Todas las mediciones se realizaron con termómetros timpánicos correctamente calibrados.
Además de la temperatura, se registraron otras variables que podrían asociarse con el aumento de mortalidad como características demográficas, Apache II, tipo de cirugía, niveles de glucemia, bicarbonato, hemoglobina, lactato y troponina .
Se realizó un análisis univariante comparando las diferentes características entre los fallecidos y los supervivientes, y se consideró una p <0,1 como suficiente para incluir la variable en un estudio multivariante.
De los 5.050 pacientes estudiados (64% mujeres), el 35% presentaron hipotermia (29,5% moderada y 5,8% severa). La temperatura media para la cirugía cardíaca fue 36,2ºC frente a la obtenida en cirugía no cardíaca 36ºC (p<0,001).
La mortalidad hospitalaria alcanzó el 5,6% en pacientes normotérmicos y el 8,9% en pacientes con hipotermia (p<0,001), ascendiendo hasta el 14,7% en el caso de hipotermia severa (p<0,001). Aquellos pacientes con hipotermia moderada presentaron un incremento de la mortalidad del 2,1% (IC 0,9-3,5, p<0,001) frente a los normotérmicos. En caso de los pacientes con hipotermia severa el incremento de la mortalidad fue del 7% (IC 3,7-10,9, p<0,001) con respecto al grupo de hipotermia moderada.
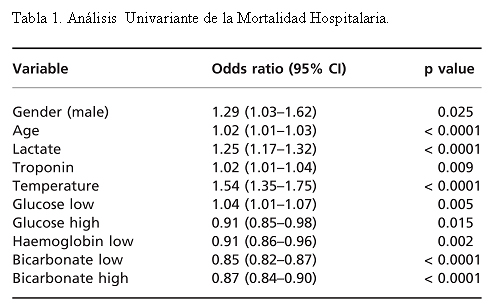
Mediante análisis univariante se detectaron 10 variables asociadas con la mortalidad hospitalaria (Tabla1). El análisis multivariante de los datos conformó un modelo de cuatro variables; Temperatura, Troponina, Lactato y Edad.
El descenso de un grado Celsius en la temperatura corporal aumentó el riesgo de muerte en 1,83 (IC 1,28-2,6, p<0,001), por cada mmol de lactato en plasma se incrementaba en 1,19 (IC 1.04-1,36, p: 0,01), cada incremento de una unidad de la variable troponina lo aumentaba en 1,02 (IC 1-1,04, p:0,04) y, finalmente, la edad presentó una OR de 1,04 (IC 1-1,07, p: 0,026).
Comentario:
Se trata de un estudio retrospectivo en el que se analizan multitud de variables postoperatorias y se relacionan con la mortalidad postquirúrgica.
El estudio demuestra que la hipotermia es un problema frecuente entre nuestros pacientes postquirúrgicos que precisan ingreso en UCC.
Entre las limitaciones del estudio se encuentra que no sea multicéntrico, que es retrospectivo y que no incluye algunos tipos de cirugía. Otra limitación es que las mediciones se realizaron con termómetro timpánico, que es menos preciso, con un sesgo del 0,1-0,4% que la técnica gold standard del catéter en la arteria pulmonar, lo que pudo sobreestimar la frecuencia de la hipotermia. Por último, no se tuvieron en cuenta variables que pueden relacionarse con la mortalidad como el tipo de cirugía (urgente o programada), duración de la cirugía, temperatura intraoperatoria y la adopción o no de medidas de calentamiento intra y postoperatorio.
A pesar de las limitaciones del estudio, la hipotermia es frecuente en estas circunstancias y, además, se asocia con un aumento de la mortalidad hospitalaria, por lo que los autores aconsejan que los anestesiólogos cuiden este aspecto y que en la UCC se haga sistemáticamente calentamiento a todos los pacientes postquirúrgicos.
No obstante, son necesarios nuevos estudios prospectivos para profundizar en el tema.
Bibliografía:
1.- National Institute for Health and Clinical Excellence. Inadvertent peri-operative hypothermia. The Management of Inadvertent Perioperative Hypothermia in Adults. Clinical NICE Guideline 65. London: National Institute for Health and Clinical Excellence, 2008. (Pdf)
2.- Frank SM, Fleisher LA, Breslow MJ, et al. Perioperative maintenance of normothermia reduces the incidence of morbid cardiac events. A randomized clinical trial. Journal of the American Medical Association 1997; 277: 1127““34. (PubMed)
3.- Schmied H, Kurz A, Sessler DI, et al. Mild hypothermia increases blood loss and transfusion requirements during total hip arthroplasty. Lancet 1996; 347: 289““92. (PubMed)
4.- Lenhardt R, Marker E, Goll V, et al. Mild intra-operative hypothermia prolongs postanesthetic recovery. Anesthesiology 1997; 87: 1318““93. (PubMed) (Html)
Isabel Estruch PonsRemedios Pérez Mayor
Daniel Paz Martín
Servicio de Anestesiología y Cuidados Críticos.
Hospital de Denia. Alicante.





En vista de este artículo y otros previos parece obligado replantearnos la monitorización de la tra corporal como algo imprescindible en algunos tipos de cirugía, como aquellas con gran hemorragia, prolongadas, con gran exposición de tejidos,…. ¿Hay alguien que monitorice la tra corporal de forma habitual como hacemos con otras constantes? Es más, creo que muchos de nosotros ni tenemos sonda de medir tra.
Es un comentario acertado. Todas las reacciones biológicas (contracción miocárdica, coagulación sanguinea, afinidad de hemoglobina por el oxígeno, nivel de conciencia… y hasta el amor) dependen de enzimas y coenzimas que a la temperatura fisiológica suelen funcionar mejor. Creo que, en determinados casos, el mantenimiento perioperatorio de la normotermia debería ser un objetivo tan importante como la tensión arterial media o la diuresis horaria. ¿Podemos monitorizar de forma sistemática la temperatura de todos nuestros pacientes? Problemente no. ¿Disponemos de sistemas de calentamiento para todos los pacientes que se intervienen? Probablemente tampoco.
El estudio tiene muchas limitaciones pero relaciona la hipotermia con una variable fuerte como es la mortalidad hospitalaria. Por tanto, debemos aceptarlos con cautela pero no pueden dejarnos indiferentes.
Un saludo
Recuerdo cuando rotaba de residente por cardíaca que recogíamos la temperatura esofágica de forma rutinaria… Después, en determinadas cirugías prolongadas, sangrantes, etc si lo hacía, pero ahora ni sé dónde están las sondas.
Siempre he pensado que la hipotermia hay que tratarla y aunque no la mida, trato de evitarla y tratarla de inmediato. Aún así nos quedamos cortos…
En respuesta a la primera pregunta: en nuestro Hospital las tornas han cambiado en los ultimos cinco años y practicamente todos los pacientes son calentados activamente en quirófano con mantas de aire convectivo (hace aproximadamente cinco años no era una costumbre tan extendida). Sobre la monitorización de la temperatura, practicamente se reduce a cirugía cardiaca y neurocirugía con monitorización neurofisiológica: monitorizar la temperatura no es práctica habitual (como debería serlo si seguimos las recomendaciones de la ASA).
No obstante creo que el mayor beneficio se obtiene, como indica Dani, evitando que los pacientes pierdan calor en el antequirófano y calentándolos activamente en quirófano con todos los medios a nuestro alcance.