M. Mariscal Flores. M.L. Pindado Martínez. C. García Molina.
Servicio de anestesiología del Hospital Universitario de Getafe.
ESPONDILITIS ANQUILOPOYETICA. GENERALIDADES:
La Espondilitis Anquilopoyética (EA) es una espondiloartropatía autoinmune seronegativa que se caracteriza por una artritis inflamatoria crónica dolorosa.
Al inicio afecta a la columna vertebral y articulaciones sacroiliacas y, con el tiempo, causa fusión y rigidez de la columna.
Representa un reto para los anestesiólogos por su dificultad en el manejo de la vía aérea (1) ,complicaciones óseas, cardiovasculares, respiratorias y posibles consecuencias derivadas de la medicación utilizada para el control del dolor y la propia enfermedad.
Complicaciones óseas:
En las EA severa aparecen fracturas no relacionadas con traumatismos; algunas a nivel de C5-6 causadas por hiperextensión del cuello y con afectación neurológica en ocasiones.
En fases iniciales pueden verse involucradas articulaciones sacroiliacas siendo los cambios aparentes después de años. También se afectan otras articulaciones como caderas y hombros y con menor frecuencia la articulación atlanto-axoidea (subluxación) y la articulación temporomandibular.
Lo más llamativo es la osificación de los ligamentos interespinosos de la columna (presentando una imagen radiológica en“ caña de bambú“).
Complicaciones cardiovasculares:
Valvulopatías, transtornos de la conducción, infarto de miocardio, son todas ellas complicaciones raras.
Complicaciones respiratorias:
Puede aparecer fibrosis del lóbulo superior pulmonar y afectación de las articulaciones costovertebrales, originando una disminución de la expansión del torax.
Complicación de la medicación:
Son las derivadas del tratamiento convencional con AINes, inhibidores de la cicloxigenasa, metrotexate, sulfasalazina, corticoides…y las derivadas de tratamientos novedosos como los anti factores de necrosis tumoral alfa (anti-TNF-α) con un aumento de la incidencia de la infección de la herida quirúrgica.
CONSIDERACIONES RADIOLOGICAS:
Es una enfermedad inflamatoria crónica que afecta primariamente al esqueleto axial, y sólo secundariamente a las articulaciones periféricas.
De todas las artropatías inflamatorias es la menos erosiva y la más osificante y su
característica predominante es la anquilosis de las articulaciones.
Los hallazgos radiográficos(2,3) son:
1- Mineralización normal antes de la anquilosis; osteoporosis generalizada después de la anquilosis.
2- Se forma hueso subcondral antes que la anquilosis.
3- Escasas erosiones.
4- Ausencia de luxaciones.
5- Ausencia de quistes.
6- Anquilosis.
7- Distribución bilateral y simétrica.
8- Distribución en articulaciones sacroiliacas y afectación de la columna de forma ascendente desde las vértebras lumbares a las cervicales y en ese momento es cuando comienza la afectación de caderas, hombros, rodillas, manos y pies en este orden de frecuencia.
Afectación de la columna:
La columna comienza a afectarse desde la D-12 a la L-1, pero el radiólogo la identifica en el área lumbar.
Se desarrolla una esclerosis reactiva, a medida que la columna se va quedando inmóvil, esta esclerosis desaparece y podemos ver sólo un aspecto cuadrado de las vértebras.
La osificación comienza en el anillo fibroso del disco intervertebral, esta osificación va extendiéndose hasta alcanzar los ligamentos longitudinales formando los llamados sindesmofitos va ascendiendo paulatinamente hasta afectar a toda la columna, terminando por afectar la zona cervical. Los espacios discales se encuentran preservados.
El ligamento interespinoso también puede estar osificado dando a la columna un aspecto en“ caña de bambú“.
Complicaciones derivadas de la afectación cervical:
1. Subluxación atlanto-axoidea y erosión de la apófisis odontoides ( más característica de la artritis reumatoide).
La intubación de un paciente con espondilitis puede conllevar una fractura con consecuencias desastrosas si el anestesiólogo desconoce la existencia de esta enfermedad.
2. Compresión medular (rara).
- Fracturas vertebrales, asociadas a importante morbilidad y mortalidad, ya que la
columna se fracturará por el sitio dónde exista una mínima movilidad,
pudiéndose afectar la médula , a pesar de que el traumatismo sea leve.
4. Espondilodiscitis, , sobre todo a nivel de las vertebras lumbares.
5. Estenosis del canal
MANEJO DE LA VIA AEREA:
Los pacientes con EA son, con frecuencia difíciles e incluso imposibles de intubar debido a su limitada apertura bucal (afectación de la articulación temporomandibular) y/o rigidez de la columna cervical.
La técnica más segura es la intubación despierto con Fibrobroncoscopio (4) especialmente en aquellos pacientes con deformidades severas de la columna cervical y torax. También permite la monitorización neurológica continua.
A veces los pacientes se niegan a la intubación despierto y en estos casos se pueden usar otros dispositivos:
Mascarilla Laríngea de Intubación o Fastrach (5), la ventaja es que se puede introducir y posteriormente intubar, sin movimiento de la cabeza y cuello del paciente. Sin embargo puede ser imposible insertarla en pacientes con una severa flexión impidiendo su correcta colocación y sellado.
Otro dispositivo que se ha utilizado en estos pacientes es el Videolaringoscopio Glidescope (6), posicionando al paciente en decúbito supino, apoyando su cabeza y cuello en almohadas y también las extremidades inferiores, consiguiendo la posición más confortable para el paciente.
CASO CLINICO:
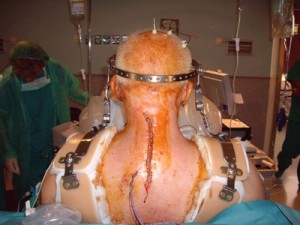
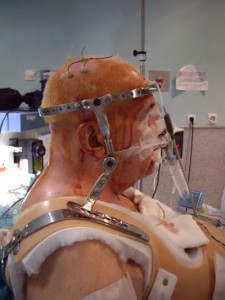
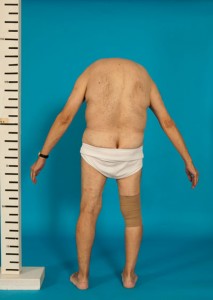
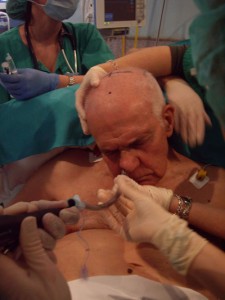
Varón de 68 años con Espondilitis Anquilopoyética severa (Fig:1,2,3).
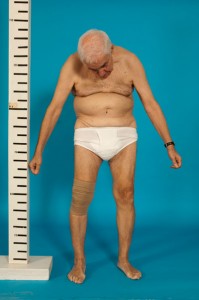
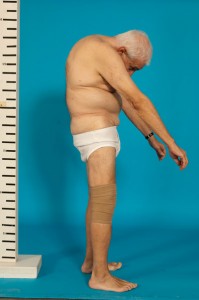
- Fig: 3. Visión Posterior
(Fotografias publicadas con consentimiento verbal y escrito del paciente).
Antecedentes personales:
Espondilitis Anquilopoyética. (1977).
Ulcus gástrico.(1988).
Tratamiento actual:
Metrotexate. Prednisona. Acido fólico. Suplemento de calcio y Vitamina D. Omeprazol. Tramadol. Etarnecept (anti-TNF-α).
Diagnóstico y Cirugía:
Cifosis cervicodorsal muy severa secundaria a Espondilitis Anquilopoyética.
Se realiza una Osteotomia cervical posterior con laminectomía de C7-T1 para liberación de raices C8.
Pruebas diagnósticas por imagen:
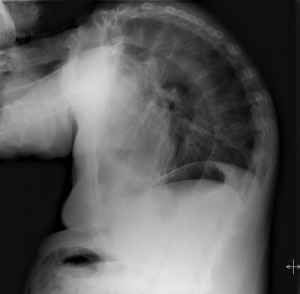
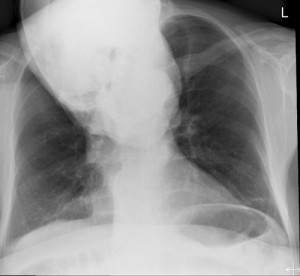
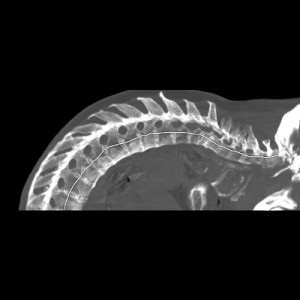
de CT.
Rx. Lateral de Torax (fig. 4): Hipercifosis dorsal con calcificaciones del ligamento vertebral anterior y con conservación de la altura de los cuerpos vertebrales.
Rx. Ant-Post. de Torax (fig. 5): No se puede visualizar la columna cervical por anteposición de la cabeza.
Reconstrucción 3D de CT (fig. 6): Mala delimitación de la articulación atlanto- axoidea.
Manejo de la vía aérea:
Es un paciente con una EA muy severa que presenta imposibilidad de extender el cuello por lo que su campo de visión queda limitado a la parte inferior. El motivo principal de la cirugía, era conseguir algún grado de extensión del cuello y mejorar su calidad de vida.
Se realiza una valoración de la vía aérea.
- Valoración de la ventilación: Posiblemente muy difícil, por la incapacidad de extensión del cuello.
- Valoración de la intubación: Mallampati:IV/IV. Distancia Tiromentoniana 2 cm. Distancia Esternomentoniana: 4cm. Apertura bucal:3.5 cm. Test de Mordida:2/3.
Se trata de un paciente con una imposibilidad de intubación con laringoscopia directa.
- Valoración de la introducción de Dispositivos Supraglóticos: Probablemente muy difícil, por la disposición anatómica de la hipofaringe, dificultando su colocación y sellado.
- Valoración de la realización de una coniotomía o traqueotomía: Imposible.
Tras la valoración del paciente, decidimos que la técnica más segura de intubación era el Fibrobroncoscopio con el paciente despierto y con anestesia local.
Inicialmente consultamos con el Servicio de Otorrinolaringología y comentaron la imposibilidad de realizar una traqueotomía al paciente. Realizaron una Fibroscopia para determinar la posición anatómica de la epiglotis con relación a la glotis y sorprendentemente no estaba alterada (con estos datos, decidimos realizar la intubación con Fibroscopio del paciente despierto y la colaboración de los dos servicios).
Se habló con el paciente, se le explicó la situación y obtuvimos su consentimiento con una gran predisposición a colaborar.
Eramos conscientes que sobre los tres campos en los que se puede trabajar en la intubación despierto, oxigenación, anestesia local y sedación, sólo podríamos usar los dos primeros, por lo que era imprescindible que la anestesia local fuera exitosa.
Oxigenación:
Con gafas nasales por la boca.
Anestesia local:
- Nasal: Lentinas con 2ml oximetazolina y 5ml de lidocaina 5%,10 minutos antes de la intubación.
- Hipofaringe: Nebulización de 3ml de lidocaína 5%, 10-15 minutos antes de la intubación.
- Epiglotis, glotis y cuerdas vocales: 2“ puff“ de Lidocaina 10% con visión directa con FBO, retirando el mismo y esperando 5 minutos para conseguir la máxima acción del anestésico ( punto clave de la anestesia local, ya que aseguramos con el aerosol y la visión directa con FBO que el anestésico actue exactamente en las cuerdas vocales).
- Traquea: 2ml de lidocaína 2% (2ml) con 8 ml de aire por el canal del trabajo del FBO, esperando 3 minutos.
Se utilizó un antisialogogo ( atropina: 1 mg. i.v), para disminuir las secreciones y mejorar la visión con el FBO y la calidad de la anestesia local
Intubación:
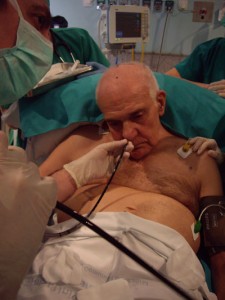
Con el paciente sentado en la mesa de quirófano ( fig. 7) y tras una adecuada preoxigenación, se procede con la intubación nasal con FBO (4.8mm) y TET del 7 flexo metálico ( fig. 8).
Se anestesia la glotis, epiglotis y cuerdas vocales como hemos explicado anteriormente y se introdujo el fibro por segunda vez, anestesiando la traquea y dejándolo a 3 cm por encima de la carina. A continuación se desliza el TET y tras asegurar por capnografía la posición correcta del mismo dormimos al paciente (fig.9, 10, 11, 12, 13).
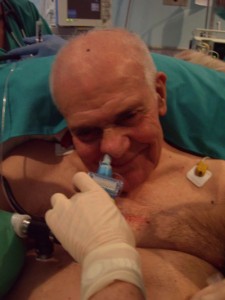
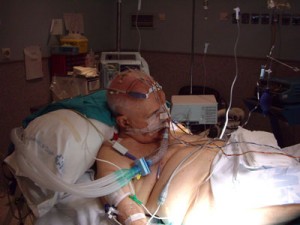
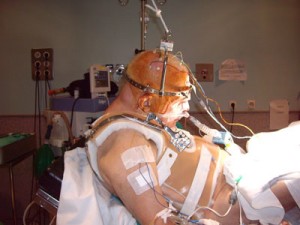
CONCLUSION:
En ocasiones, podemos encontrarnos con pacientes que presentan una intubación muy difícil y en estos casos es imprescindible realizar la misma con el paciente despierto con una correcta anestesia local de las estructuras por las que pasará el FBO y el TET y sin sedación.
Usando la misma técnica de anestesia local en distintos pacientes despiertos, hemos comprobado variables respuestas de confortabilidad por parte de los mismos. Por ello, queremos resaltar la importancia de realizar una correcta anestesia local con aerosolización de epilotis, glotis y cuerdas vocales bajo visión directa con el FBO, esperar el tiempo necesario para que el anestésico local consiga su máximo efecto ( 5 minutos) y volver a introducir el FBO completando la anestesia local y la intubación.
Bibliografía:
- L. J Woodward, P. C. A. Kam. Ankilosing spondylitis: recent developments and anesthetic implications. Anaesthesia 2009; 64: 540-48. (PubMed)
- Anne C. Brower. Arthritis in Black and White. Ed. Saunders; 1994.
- Resnick. Bone and Joint Imaging. Ed. Saunders; 1989.
- Fu S. xue, He P. Liu, Nong He. Spray as you go Airway topical anesthesia in patients whit a diffricult Airway: A randomized, double-blind comparison of 2% and 4% lidocaina. Anesth Analg 2009; 108 :536-43. (PubMed) (PDF)
- Lu PP, Brimacombe J, Ho ACY, et al. The intubating laryngeal mask airway in severe ankylosing spondylitis. Can J Anesth 2001; 48: 1015-9. (PubMed)
- H. Y. Lai, I.H. Chen, F.Y. Hwang et al. The use of the Gidescope for intubation in patients with ankylosing spondylitis. Br J Anaesth 2006; 97 (3): 419-22. (PubMed) (PDF)





Hola a todos. Aprovecho para saludar, soy recién llegado a localhost:8888/anestesiar. Enhorabuena por el interesante caso y por su aún más interesante manejo. Especialmente la preparación de la vía aérea, que como citais en la discusión no siempre resulta en una respuesta uniforme en cuanto a la confortabilidad del paciente (y con ella la nuestra propia) y que, si resulta siempre imprescindible, lo es más en los casos en que debemos evitar la sedación del paciente. Aunque alguna vez lo he hablado con expertos que no le han dado demasiada importancia, no puedo estar mas de acuerdo en cuanto a las ventajas de esperar a que el anestésico local haga efecto, algo que también creo clave para el éxito de la preparación. Me gustaría preguntaros como haceis la nebulización bajo visión directa con el fibro. ¿Teneis alguna experiencia con el nebulizador a través del canal de trabajo del fibro (Fiberoptic Atomizer) o con algún otro de los comercializados en otros paises? Aprovecho también para dar la enhorabuena a los colaboradores de localhost:8888/anestesiar, estupenda página. ¡Muchas gracias!
Un Saludo,
Uxío.
Servicio de Anestesiología y Reanimación.
Hospital Gregorio Marañón. Madrid.
Hola; es muy interesante como nos muestra el caso clínico, y la importancia de que la vía aerea dificil, podemos ver que la actualización constante de la mismoa es muy importente, gracias por los aportes que nos dan enseñanza
Gracias por vuestros comentarios.
Uxio, no conocemos el atomizador para el FBO, pero si conocemocos el MAD (Mucosal Atomization Device, Wolfe Tory Medical Inc, conseguimos información en http://www.wolfetory.com y hay una sucursal en Segovia y conactamos con ellos y nos trajeon varias muestras, para comprar se precisa encargar una caja e 100, no nos interesaba) y lo hemos usado en varias ocasiones.
En este paciente atomizamos las cuerdas, epiglotis, glotis con 2-3 puff de Xilocaina 10% y con visión directa del Fbo y retiramos éste para esperar los 5 minutos. tambien lo hacemos con 2 ml de lidocaina 5% y aire por el canal de trabajo, cualquier forma es válida,pero si insistimos en la importancia de esperar el tiempo necesario y por eso sacamos el FBO para mayor comodidad del paciente y nuestra.
Me gustaría saber si alguien ha tenido problemas con reflejos de naúseas persistentes y como lo ha solucionado sin bloqueodel N. glosofaríngeo.
Gracias. Un saludo. Marisa Mariscal.
Supongo que cuando os referis a NO SEDACIÓN os referis a no usar una sedacií²n con propofol y remifentanilo . Me imagino que el mínimo de sedación , midazolan, remi a dosis bajas si se puede asumir hasta en los peores casos. Como en todo el manejo es fundamental. Excelente caso y excelentemente documentado. Os felicito y también al paciente, por su colaboración y por haber estado en vuestras manos ( hasta sonríe).
UN saludo
Hola Sonsoles:
En este paciente no hemos administrado NINGUNA sedación, porque no sabiamos como respondería y tampoco teniamos claro poder ventilarle en esa posición.
Casos como éste, nos demuestran la importancia de conseguir una anestesia local adecuada y la correcta colaboración del paciente.
Muchas gracias. Un saludo. Marisa.
Hola Marisa:
En primer lugar felicitaros por la calidad del caso clínico, tanto por su presentación en el blog como por su manejo en la práctica.
Una opción que no veo reflejada y que me parece interesante añadir por lo fácil de conseguir, es la utilización de un cateter epidural por el canal de trabajo para la instilación de anestésico local. Permite acercarse sin tocar, y hacer un uso más eficiente de la dosis máxima de anestésico local que tenemos para el paciente. Hacemos sobresalir el cateter del canal de trabajo hasta que lo vemos con el FBO y así, lo dirigimos con más exactitud a la zona que queremos bañar con anestésico local.
Con respecto a la sedación, en este caso con dificultad de intubación y con posible dificultad de ventilación, ninguna.
Por cierto, siento curiosidad por saber la estrategia de extubación que seguisteis.
Un saludo. Susana.
Hola Susana.
Efectivamente, la técnica de anestesia local por el canal de trabajo con cateter epidural es otra opción que nosotros también hemos usado a veces, al igual que poner un abocath por el canal de trabajo para «lanzar» el anestésico.
Siguiendo las indicaciones de los otorrinos y además, como habiamos leido en alguna ocasión que se extendía mejor el anestésico con atomización, en las últimas intubaciones por FBO despierto lo estamos usando. También creo que puede ser interesante manejar la atomización ya sea en spray de Xilocaina o con el MAD( Wolfe Tory), para intubaciones despierto con otros dispositivos ópticos que no tienen canal de trabajo.
En cuanto a la extubación lo llevamos a la UVI y nos llamaron para la misma, y se retiró el tubo con «prueba de fuga» y teniamos preparado el Glidescope yFastrach, las condiciones eran más favorables porque ya tenía cierta extensión del cuello, podriamos haber usado un intercamiador, pero no lo hicimos
Un abrazo. Marisa
Es un caso muy interesante y de alta complejidad. Os felicito por el manejo. Siempre aprendiendo en el fabuloso mundo de la «vía aérea difícil», gracias.
Un saludo. Raquel
Ante todo agradeceros la presentación de este caso tan interesante.
Como expertas en el manejo de la vía aérea difícil ¿Creeis que debemos orientar nuestros esfuerzos para alcanzar unas condiciones igual de buenas que nos permitan la intubación orotraqueal en el paciente despierto?. Con buena preparación, ¿puede convertirse la vía orotraqueal en el Gold Standard de la dificultad prevista?
Un saludo
Hola Dani.
Creemos que lo óptimo sería, conseguir una anestesia local adecuada, para poder utilizarla con cualquier dispositivo óptico de VAD en paciente despierto con intubación difícil prevista.
Usaríamos el dispositivo en el que tengamos más experiencia y según la anatomía del paciente.
Pero el FBO hay casos que no nos queda más remedio que usar,como este caso o aperturas bucales restringidas.
Debido a la fragilidad del fibro y el alto coste de las reparaciones, nosotros actualmente intentamos usar algún otro dispositivo despierto, tenemos experiencia en el Glidescope y nos ha dado buenos resultados.
El problema en algunos dispositivos que no tienen canal de trabajo es, buscar una forma de administrar el AL para la glotis y traquea, nosotros hemos usado:
Spray de Xilocaina.
MAD Tory Wolfe.
Drum (catéter venoso) que introduciamos por el TET paralelo al fiador y con visión directa con el Glidescope lanzamos el AL a la glotis y luego introducéndolo en la traquea anestesiamos ésta, como un «rudimentario» canal de trabajo.
Espero haber respondido a tu pregunta.
Un abrazo. Marisa.
En Torreón, Coah. no tienen ningún éxito aun estas cirugías por médicos traumatólogos de un caso de espondilitis anquilopoyénte severa
En Torreón, Coah. no tienen ningún éxito aun estas cirugías por médicos traumatólogos de un caso de espondilitis anquilopoyénte severa.