 Mikel Batllori Gastón
Mikel Batllori Gastón
Introducción
Ciertas intervenciones neuroquirúrgicas conllevan un riesgo considerable de producir lesiones neurológicas. Si son permanentes, estas lesiones motivan una importante disminución de la calidad de vida para los pacientes que las sufren.
La monitorización neurofisiológica intraoperatoria (MNIO) es una técnica que está abriéndose paso en la neurocirugía moderna. Evalúa la integridad funcional de las vías sensoriales, motoras e incluso cognitivas. Gracias a esta técnica podemos confirmar qué vías nerviosas están en riesgo durante la cirugía, y detectar en qué momento se están poniendo en peligro
La finalidad de la MNIO es asistir al equipo quirúrgico en la toma de decisiones intraoperatoria, permitiendo disminuir la incidencia de daño neurológico permanente postoperatorio. Se trata de un avance que algunos han comparado con hitos como la introducción del microscopio quirúrgico o la neuronavegación.
La MNIO constituye una subespecialidad de la neurofisiología. Si bien son mayoritariamente neurofisiólogos quienes la llevan a cabo, existen centros en los que esta tarea es asumida por anestesiólogos o neurocirujanos. En cualquier caso, su complejidad exige la dedicación exclusiva de un especialista durante todo el acto quirúrgico.
El fundamento de esta monitorización es la aplicación de un estímulo en una localización determinada del sistema nervioso para desencadenar la conducción de un potencial de acción a través de una vía determinada 1. A continuación se registra la transmisión del potencial de acción a lo largo de dicha vía (en un punto intermedio o bien en su destino final).
Hay que distinguir dos tipos fundamentales de técnicas dentro de la MNIO: las de mapeo y las de monitorización propiamente dicha 2.
Las técnicas de mapeo sirven para delimitar áreas funcionales concretas del SNC. Identifican las estructuras en riesgo y confirman la posibilidad de llevar a cabo la cirugía dentro de unos límites seguros. Generalmente se llevan a cabo mediante estimulación eléctrica directa del sistema nervioso (por parte del cirujano), y precisan detener momentáneamente la cirugía para su realización.
Las técnicas de monitorización propiamente dicha permiten una valoración continua de las estructuras en riesgo. Valoran el funcionamiento de determinadas vías del sistema nervioso mientras se lleva a cabo el acto quirúrgico. Su ventaja es que detectan el daño inminente a las vías monitorizadas, con lo que permiten tomar medidas para evitarlo.
La ausencia de alteraciones en la vía monitorizada no implica integridad del resto de vías funcionales del sistema nervioso central. Puesto que existe una división anatómica y funcional de las diversas vías (sensoriales, motoras…) es posible lesionar una de ellas de manera inadvertida si no está monitorizada. Ninguna modalidad aislada de monitorización cubre todas las funciones del sistema nervioso. La conclusión es que la MNIO debe ser multimodal: se deben monitorizar todas las modalidades funcionales que la cirugía ponga en riesgo (y generalmente son más de una).
A continuación se describen de forma somera las modalidades más importantes de monitorización y mapeo dentro de la MNIO. La utilización de cada una de ellas está indicada siempre que exista riesgo de daño (mecánico directo o isquémico) a los componentes anatómicos de la vía que monitorizan 2, 3.
Modalidades de monitorización
Potenciales evocados somatosensoriales (PESS):
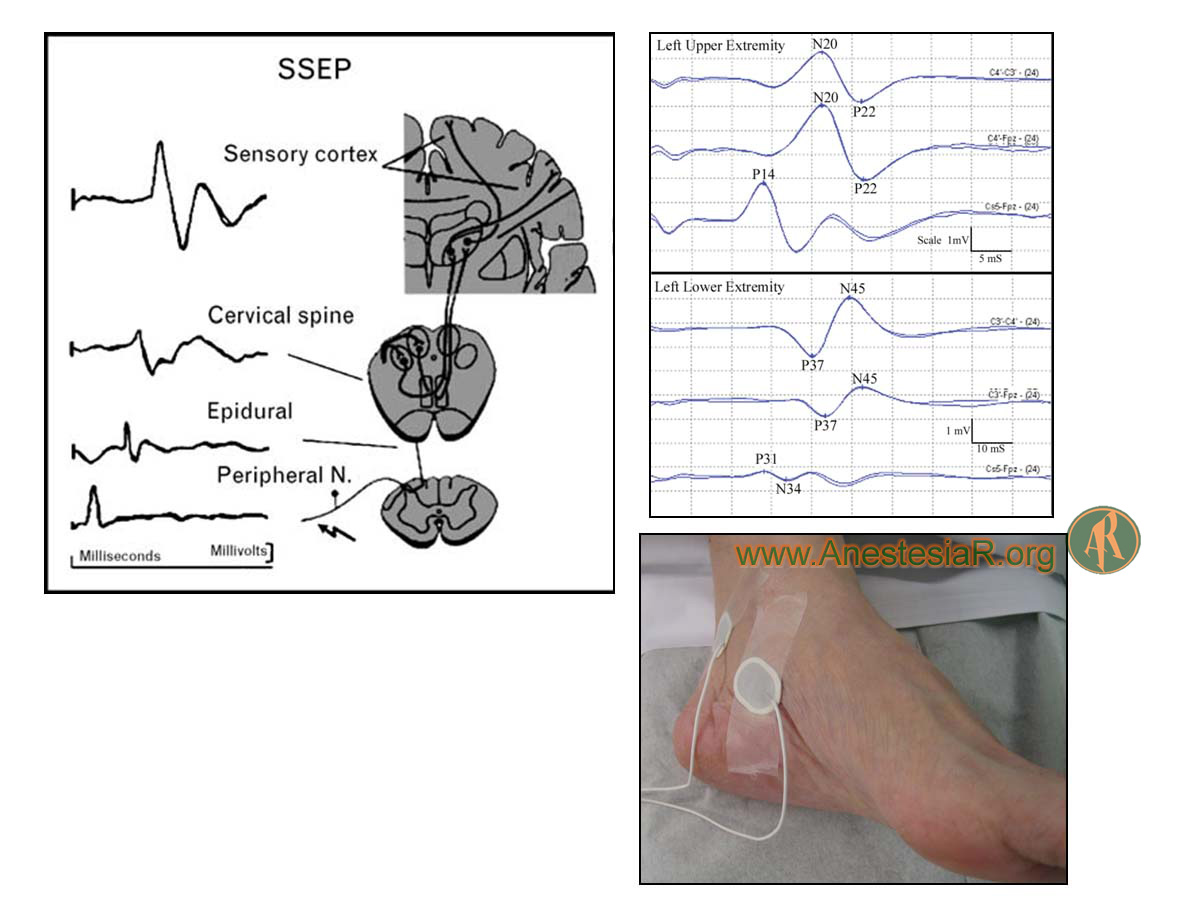
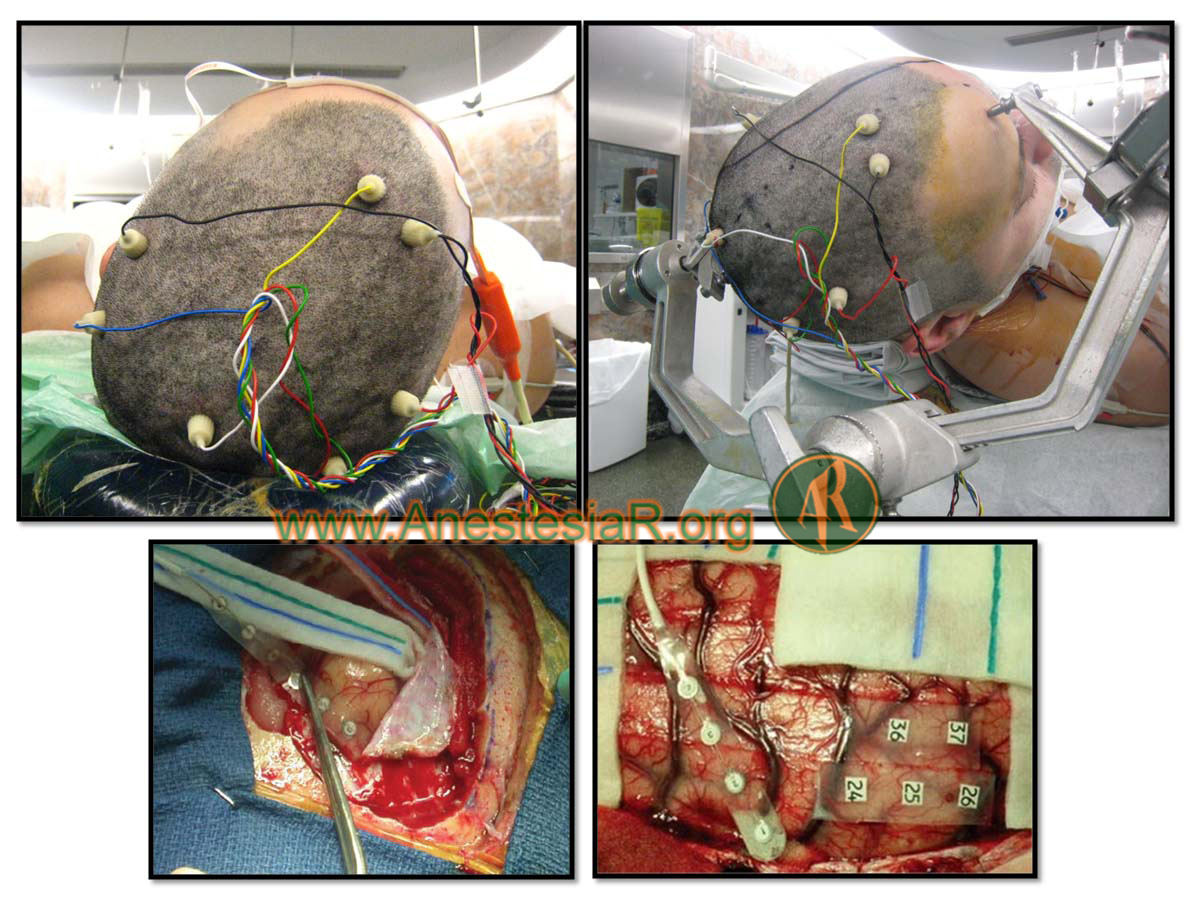
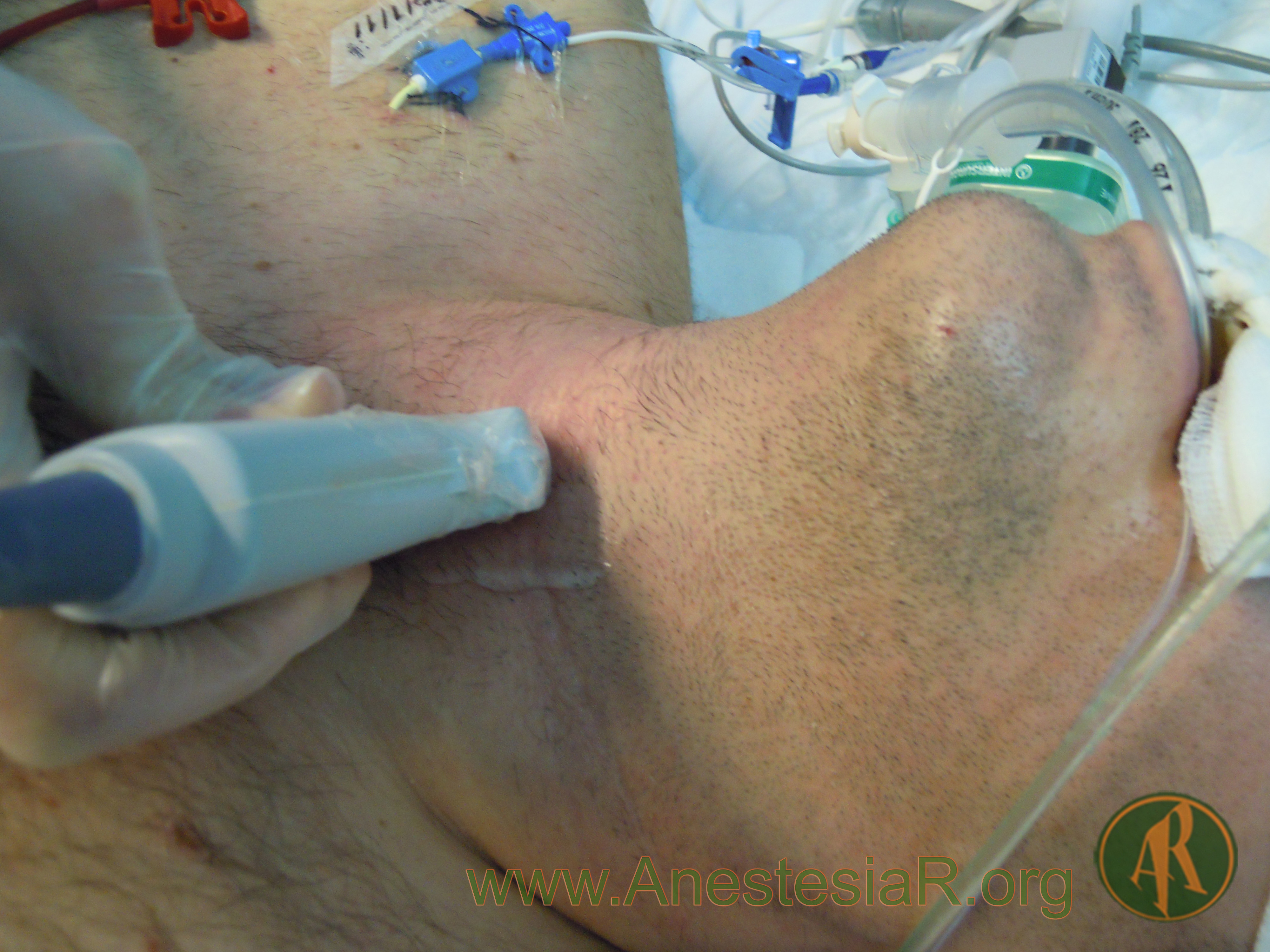
Valoran vías largas sensitivas, concretamente las vehiculizadas por los cordones posteriores de la médula espinal (propriocepción, vibración, discriminación táctil). El estímulo se aplica sobre un nervio periférico utilizando electrodos transcutáneos, y el registro se lleva a cabo a nivel cortical, bien mediante electrodos transcraneales (PESS transcraneales, PESS-tc), o bien mediante registro cortical directo (PESS corticales, PESS-c).
Figura 2.- Potenciales evocados somatosensoriales 4. Electrodos transcutáneos para estímulo periférico.
Potenciales evocados motores (PEM):
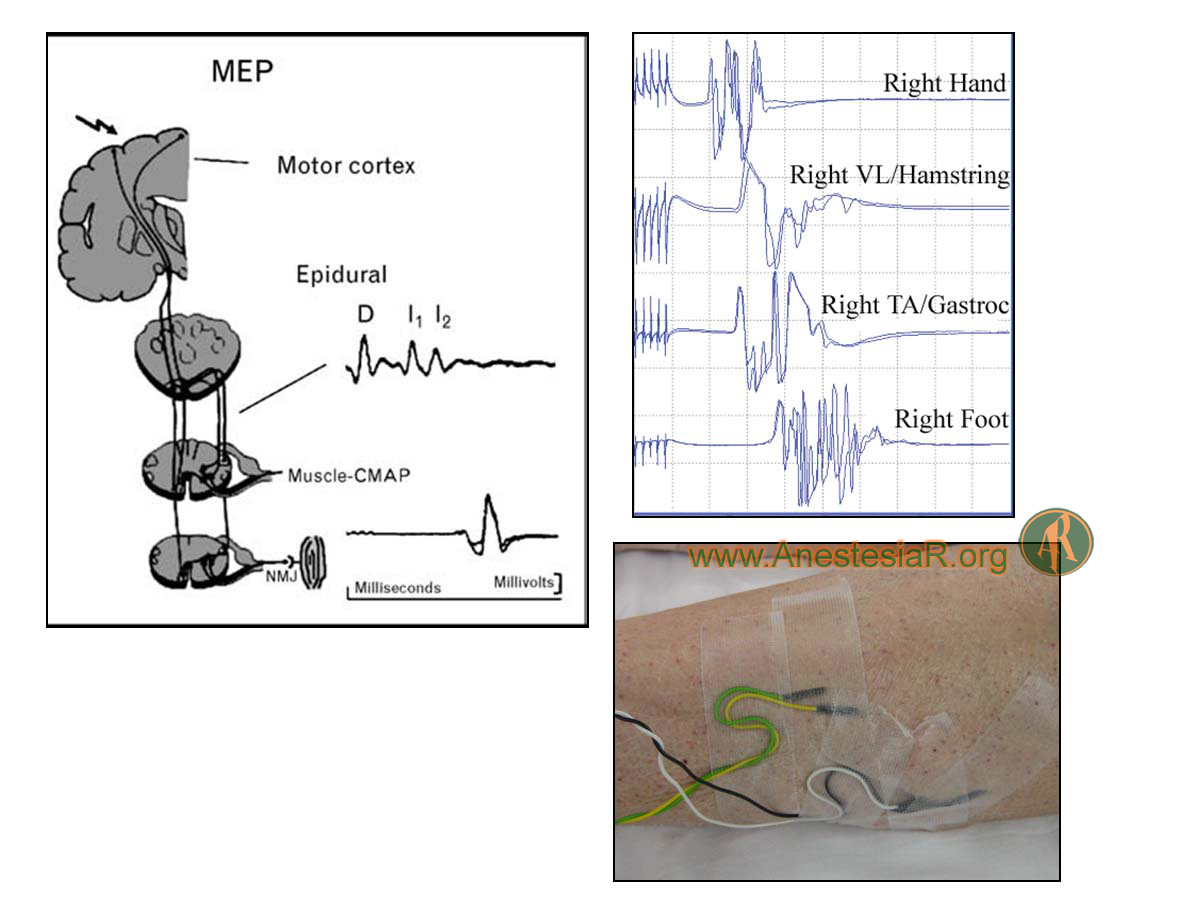
Valoran vías largas motoras (haz corticospinal). El estímulo se aplica a nivel cortical, bien mediante electrodos transcraneales (PEM transcraneales, PEM-tc), o bien mediante estímulo cortical directo (PEM corticales, PEM-c), y el registro se lleva a cabo a nivel periférico monitorizando el potencial de acción muscular mediante electrodos de aguja. Puesto que precisan cierta integridad del sistema de transmisión neuromuscular, su obtención implica la generación de cierto movimiento en el paciente y exige un control adecuado del grado de bloqueo neuromuscular.
Figura 3.- Potenciales evocados motores 4. Electrodos de aguja para registro de potencial de acción muscular.
Figura 4.- Electrodos transcraneales (arriba) y tira de electrodos corticales (abajo) para registro y estímulo de PESS y PEM, respectivamente.
Onda D:
Complementa la monitorización de PEM. Se registra a nivel espinal, y representa la activación directa de las neuronas piramidales del haz corticospinal. Está especialmente indicada en cirugía medular, y su registro requiere la colocación de un electrodo epidural en el campo quirúrgico, por debajo del nivel de la cirugía.
Potenciales evocados motores corticobulbares (PEM-cb):
Constituyen un tipo especial de potenciales motores. Valoran la musculatura dependiente del haz corticobulbar, asegurando la integridad del componente motor de los pares craneales. La colocación de los electrodos de registro es laboriosa, especialmente en el caso del glosofaríngeo (electrodos en músculos faríngeos) y el vago (electrodos en músculos vocales). Para este último caso existen tubos endotraqueales que incorporan electrodos de registro proximales al globo de neumotaponamiento, si bien en ocasiones se precisa la inserción de electrodos de aguja en las cuerdas vocales.
Figura 5.- Potenciales motores corticobulbares. En ocasiones la colocación de los electrodos de registro puede ser laboriosa, como en el caso del nervio vago (electrodos sobre las cuerdas vocales).
Potenciales evocados auditivos de tronco cerebral (PEATC):
Mediante un estímulo acústico, valoran la vía auditiva hasta el mesencéfalo. Adicionalmente, permiten estimar la profundidad anestésica.
Potenciales evocados visuales (PEV):
Utilizan un estímulo visual (lumínico) para valorar la vía visual desde la retina hasta el córtex occipital. El registro puede llevarse a cabo mediante electrodos transcraneales o de manera directa sobre la corteza visual (en el caso de cirugías que la expongan). En ocasiones es necesario asegurar la midriasis intraoperatoria mediante la administración de un colirio ciclopléjico para optimizar la administración del estímulo sobre la retina.
Electromiografía (EMG):
Monitoriza la actividad muscular de manera continua, utilizando los mismos electrodos de registro que en el caso de los PEM (electrodos de aguja). Está especialmente indicada para valorar el daño a raíces nerviosas o nervios periféricos. Toda irritación por manipulación quirúrgica del nervio o raíz que inerven al músculo monitorizado, se traduce en el registro EMG en una actividad brusca (descarga neurotónica). Al igual que en el caso de los PEM, el registro EMG precisa de un control adecuado del bloqueo neuromuscular que asegure un mínimo grado de funcionamiento de la neurotransmisión en la placa motora.
Electroencefalografía (EEG), electrocorticografía:
Su papel dentro de la MNIO es limitado. El EEG de superficie puede registrarse mediante los mismos electrodos transcraneales que se utilizan para el registro de PESS-tc y PEM-tc. La electrocorticografía utiliza una tira de electrodos colocados directamente sobre el córtex cerebral. Ambas técnicas, pero especialmente la segunda, tienen como utilidad principal la detección de actividad eléctrica cortical sostenida en respuesta a la estimulación que tenga lugar durante la MNIO.
Modalidades de mapeo
Mapeo cortical:
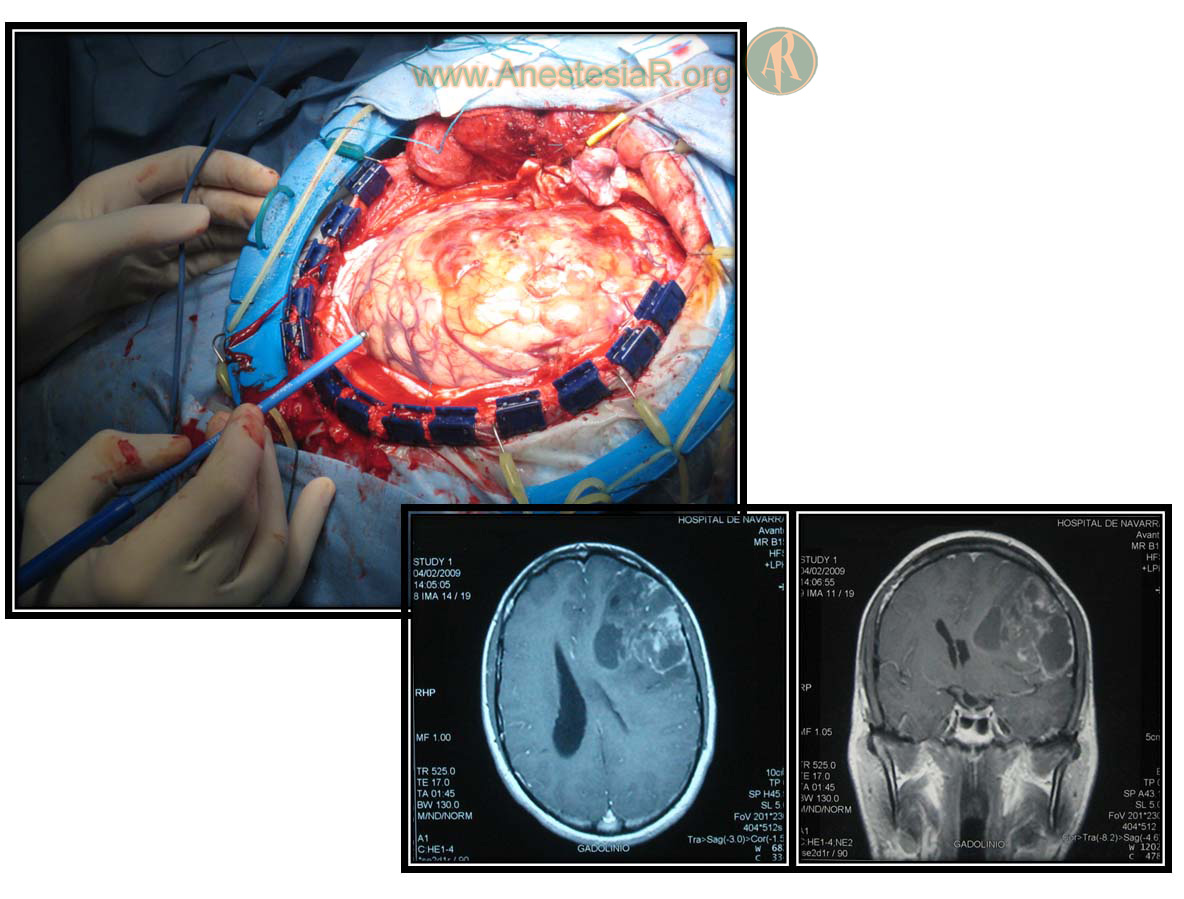
Permite localizar las zonas elocuentes del córtex cerebral, tanto motoras como aquellas relacionadas con el lenguaje. Su principal indicación es la delimitación topográfica de dichas zonas, permitiendo una planificación adecuada de cirugías resectivas (cirugía de la epilepsia, cirugía oncológica). Para su realización se aplican estímulos eléctricos directos sobre el córtex cerebral, evaluando la respuesta motora y/o sensorial que evocan, así como la eventual interferencia sobre funciones cognitivas. En el caso del mapeo motor, es posible llevarlo a cabo bajo anestesia general registrando la actividad motora en términos de potencial de acción muscular. En el caso del mapeo del lenguaje, generalmente se requiere llevarlo a cabo con el paciente despierto durante la fase de mapeo, permitiendo el registro clínico de funciones cognitivas superiores.
Figura 6.- Mapeo cortical previo a cirugía resectiva tumoral próxima al área de Broca.
Mapeo de raíces medulares y tornillos de artrodesis:
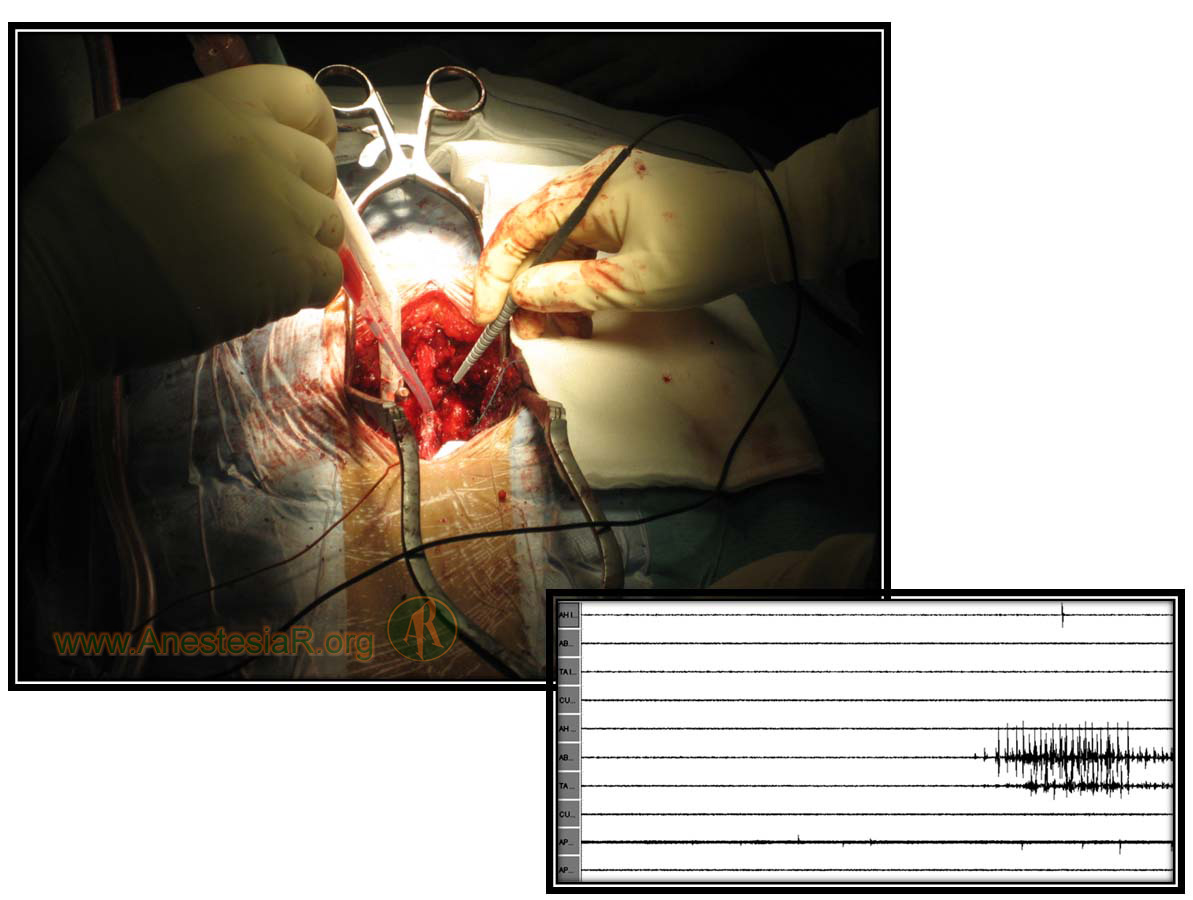
El mapeo de raíces medulares (mediante estímulo directo de las mismas y registro del potencial de acción muscular en el músculo pertinente) permite la identificación de estas estructuras neurales durante cirugías espinales en las que puedan ser dañadas de manera inadvertida por el cirujano.
Figura 7.-Mapeo de raíces medulares y registro EMG durante cirugía espinal.
El mapeo de tornillos pediculares permite valorar la colocación correcta de los mismos. La intensidad de la estimulación eléctrica que es necesario aplicar sobre el tornillo para obtener respuesta motora en el músculo inervado por la raíz medular en riesgo será sensiblemente menor respecto a los valores de referencia si el tornillo contacta con la raíz nerviosa. Este método es mucho más sensible que el control radioscópico para verificar la colocación correcta de los tornillos.
Otras modalidades de mapeo:
– Mapeo subcortical: permite delimitar las vías motoras cerebrales en profundidad (cápsula interna). Indicado en cirugía resectiva de lesiones en la vecindad de la vía motora a este nivel.
– Mapeo del suelo del cuarto ventrículo: permite delimitar la situación de los núcleos motores de los pares craneales. Especialmente útil para planificar la resección de lesiones troncoencefálicas que desplacen dichos núcleos.
– Mapeo de columnas dorsales de la médula espinal: aprovecha la organización somatotópica presente en los cordones posteriores para localizar el rafe medio posterior. Indicado en cirugía oncológica medular, cuando el tumor desplace el rafe medio, para determinar el lugar donde debe llevarse a cabo la mielotomía posterior.
Bibliografía
1.- Kumar A, Bhattacharya A, Makhija N. Evoked potential monitoring in anaesthesia and analgesia. Anaesthesia 2000; 55: 225““241 (PubMed) (pdf)
2.- Jameson LC, Janik DJ, Sloan TB. Electrophysiologic Monitoring in Neurosurgery. Anesthesiol Clin. 2007 Sep;25(3):605-30, x. (PubMed)
3.- Urriza J, Imirizaldu L, Pabón RM, Olaziregi O, García de Gurtubay I. Monitorización neurofisiológica intraoperatoria: métodos en neurocirugía. An Sist Sanit Navar 2009; 32 (Supl. 3): 115-124 (pdf)
4.- Jameson LC, Sloan TB. Monitoring of the Brain and Spinal Cord. Anesthesiology Clin 2006; 24: 777““791 (PubMed)
Mikel Batllori Gastón. Servicio de Anestesiología y Reanimación. Complejo Hospitalario de Navarra. Sección A. * NOTA DEL AUTOREn nuestro centro la monitorización neurofisiológica intraoperatoria es
llevada a cabo por parte de especialistas en neurofisiología.



Probando a comentar desde Facebook. Gracias por la entrada.
Nueva prueba. Reinaugurando el Facebook de AnestesiaR
Buena idea comentar las nuevas técnicas de anestesia, así los pacientes saben mas de lo que van a vivir en un quirófano
Desde luego que sí. Como siempre, los anestesiólogos nos encontramos en una posición privilegiada (el momento de la valoración preoperatoria suele ser uno de los más apropiados en este sentido) para resolver todas las dudas que los pacientes puedan tener en lo referente a SU cirugía, así como para tranquilizarles explicándoles someramente las técnicas de monitorización, analgesia, etc… Todo ello redunda en un menor grado de ansiedad y en una mejor actitud emocional del paciente hacia el a priori tan temido «día de la intervención»…
Hola,me podrian decir cual es el procedimiento que llevan para su limpieza y si se esterilizan por que medio, asi como su tiempo de vida de cada uno de ellos al igual con que pueden durar más tiempo, los electrodos evocados somatosensoriales, gracias
A pesar de ser un procedimiento tan importante, que lastima que algunas unidades de anestesia, por ejemplo en un hospital de zaragoza, no colaboren con los neurofisiólogos para poder obtener los potenciales tanto motores como somatosensoriales, es una lucha constante, rogar para que por favor usen TIVA como método de anestesia, por suerte algunos son muy coherentes y te ayudan a obtener buenos resultados pero otros es preferir no Monitorizar por que no vale la pena que te pongan gases halogenados en paciente que ya de por si tienen potenciales control de muy baja amplitud.
¡Hace ya 10 años que, en nuestro hospital, comenzamos a usar la monitorización neurofisiológica intraoperatoriaen neurocirugía!
https://twitter.com/mikelbat79/status/1036671667135819777
¿Cómo va esto por vuestros hospitales? Os adjunto una micro-encuesta de twitter (UNA pregunta) por si queréis participar.
https://twitter.com/mikelbat79/status/1036673096604962816