Dra. Maite Portas González
Dra. Maite Portas González
Hospital General Universitario Gregorio Marañón
Cook T. Chapter 11. Supraglottic airway devices. Report and findings of the 4th National Audit Project (NAP4) of The Royal College of Anaesthetists.
La mascarilla laríngea clásica (MLC) fue diseñada por Archie Brain entre 1.981-88. En 1.989 todos los hospitales del Reino Unido disponían de ella. Veinte años después, el 56% de las anestesias generales se realizan con dispositivos supraglóticos (DS). Más aun, las aplicaciones para las que se considera adecuado su uso han aumentado casi inconmensurablemente. No obstante, en nuestro país posiblemente todavía siga teniendo mayor peso la intubación traqueal.
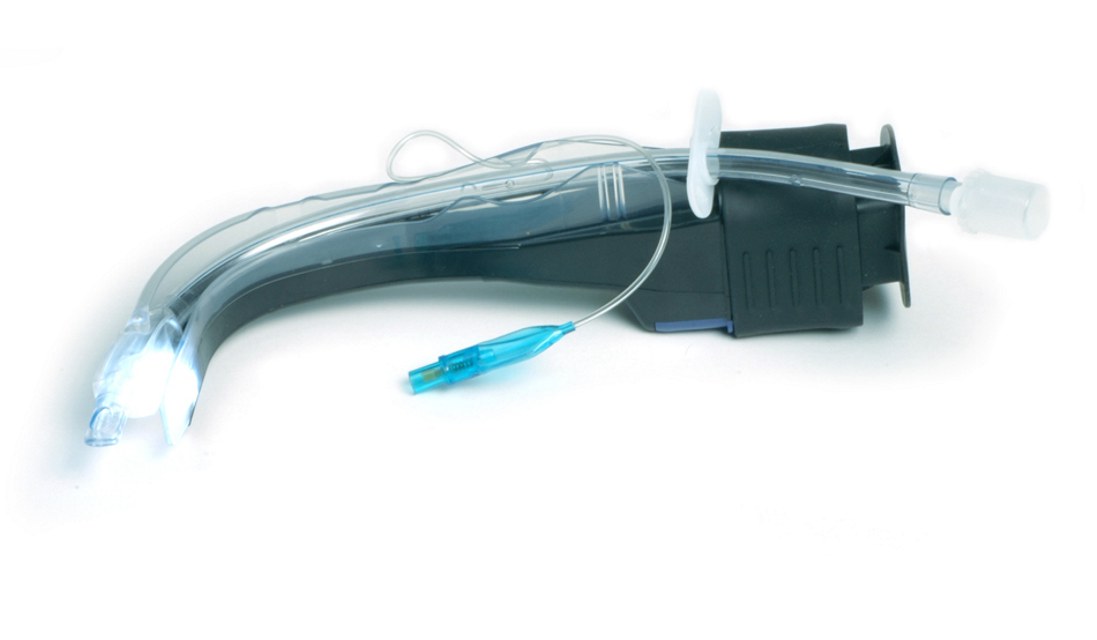
En los últimos diez años ha habido avances significativos en el mercado de los DS. Han surgido mascarillas laríngeas similares a la MLC con el único propósito de competir con ella (diferentes materiales, fabricación y diseño). Además, ha habido un giro hacia los productos desechables. La eficacia y seguridad de dichos dispositivos se presupone en muchos casos, en lugar de ser probados mediante estudios clínicos. La mayoría no ofrece ninguna ventaja sobre la MLC. La segunda generación de DS incluye la mascarilla laríngea Proseal (MLP), i-gel, mascarilla laríngea Supreme y aunque menos utilizados, el tubo laríngeo de succión II y tal vez SLIPA. Los DS de segunda generación ofrecen:
– Mejor sello faríngeo, lo cuál permite ventilar con presiones más elevadas y por tanto, un mayor número de situaciones clínicas en las que pueden utilizarse.
– Mejor sello esofágico, lo cuál disminuye la probabilidad de broncoaspiración.
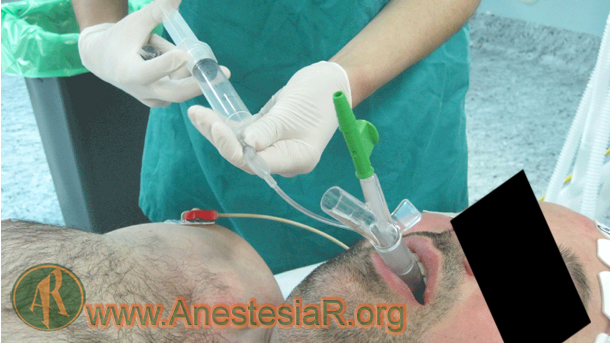
– El tubo de drenaje que se sitúa sobre el esófago cuando el DS está bien colocado. Éste puede ser utilizado para su inserción, confirmación de correcta colocación, facilita el acceso gástrico, alerta sobre el reflujo y facilita la salida del contenido gástrico sin pasar por la orofaringe.
– Protector de mordida.
Estas características lo convertirían en el DS estándar. Sin embargo, en el NAP4, el 90% de los DS utilizados son MLC o mascarillas laríngeas similares. I-gel y MLP constituyen tan sólo en el 10% (6% de todas las vías aéreas).
Los DS ocupan un lugar importante en el manejo de la vía aérea difícil:
– Dispositivo primario de rescate en el medio extrahospitalario.
– Rescate tras fracaso de la ventilación con mascarilla facial y/o intubación traqueal.
– Dispositivo electivo para la intubación con fibrobroncoscopio o como rescate de ésta.
Sin embargo, estos dispositivos de uso rutinario tienen ciertas limitaciones:
– Broncoaspiración.
– Fuga aérea durante la ventilación controlada, con el consiguiente riesgo de hipoventilación e insuflación gástrica.
– Movilización durante su uso.
Estos riesgos pueden minimizarse mediante:
– La correcta selección de pacientes, tipo de cirugía y DS. Hay pocos estudios que investiguen los factores de paciente relacionados con el fracaso de los DS. La mayoría de nuestros pacientes tienen algún factor de riesgo para la broncoaspiración (obesidad, reflujo, fármacos que afecten el vaciado gástrico, Trendelenburg, aumento de la presión abdominal).
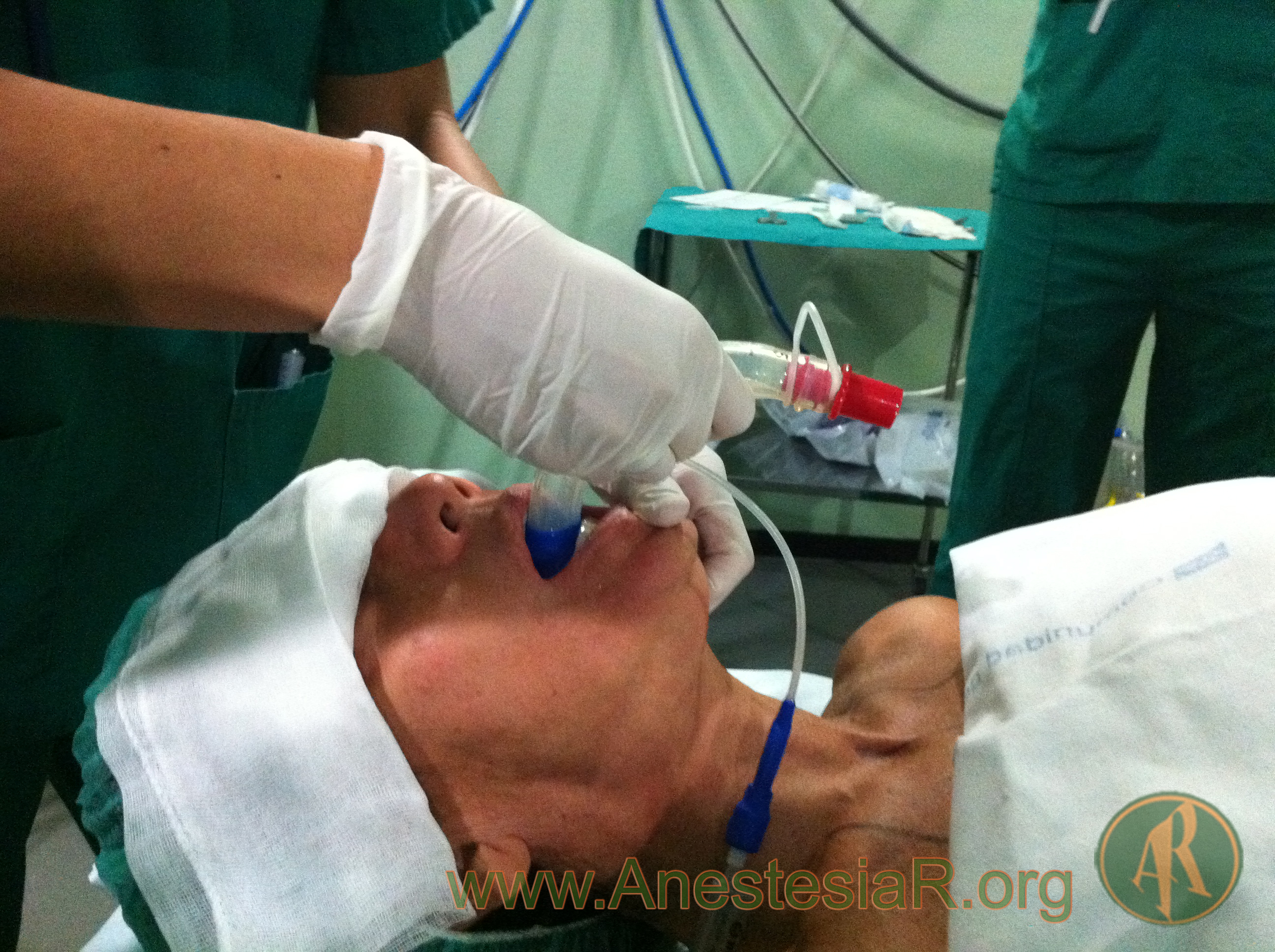
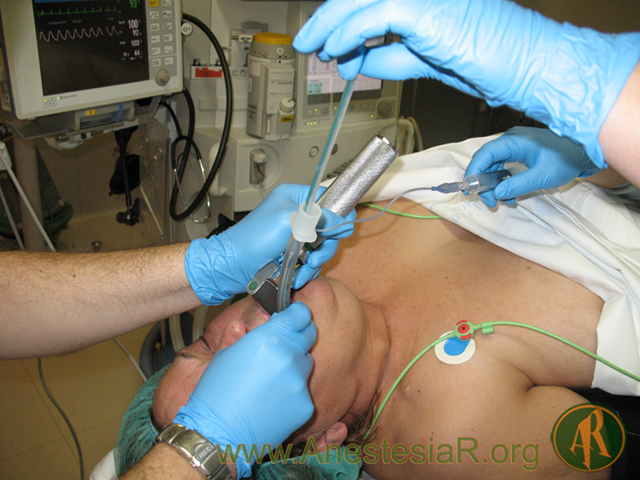
– Inserción, fijación y uso correctos. Muchos anestesiólogos han aprendido al manejo de los DS a pie de cama. Sin embargo, es primordial que se sigan las instrucciones del fabricante.
– Vigilancia y monitorización adecuada durante su uso.
– Técnica adecuada de retirada, en el momento adecuado y con las medidas oportunas. En muchas ocasiones, la retirada del DS la realiza el personal de recuperación. Esto probablemente es una situación menos frecuente en nuestro país.
 Revisión de casos
Revisión de casos
En este capítulo no se analizan los DS de intubación ni los casos de rescate de la vía aérea mediante DS.
1.- Selección de pacientes
Muchos casos de complicaciones no-broncoaspirativas, la mayoría de ellos con mascarillas laríngeas convencionales, eran pacientes de elevado riesgo para el uso de DS: predictores de broncoaspiración o vía aérea difícil, cirugía urgente y sobre todo obesidad u obesidad mórbida. Algunos informes sugieren que no se realizó valoración o que ésta fue deficiente.
2.- Selección del tipo de cirugía
Varias complicaciones ocurrieron durante cirugías que podrían considerarse límites en cuanto al uso seguro de DS. En muchos de estos casos fueron con mascarillas convencionales utilizadas por residentes de primeros años.
Esta categoría incluyó cirugías prolongadas, posiciones que dificultaban el acceso a la vía aérea (prono o semiprono), pacientes con predictores de intubación difícil y pacientes obesos en litotomía y/o Trendelenburg. En un caso la combinación de varias de estas situaciones terminó con el fallecimiento del paciente.
3.- Inexperiencia y problemas durante la inserción
Muchos casos describen residentes de anestesiología de primer y segundo año. En nuestro medio el sistema de formación establece un mayor grado de supervisión. Los problemas durante la inserción incluyeron lesiones que dieron lugar a sangrado, laringoespasmo o edema laríngeo. A menudo esto dio paso a laringoespasmo u obstrucción de la vía aérea en la recuperación. Una mala técnica de inserción incrementa la probabilidad de lesiones.
Caso clínico
Obeso mórbido de mediana edad para cirugía urgente en litotomía.
La valoración preoperatoria mostró una movilidad cervical reducida y una visión limitada del paladar blando.
La anestesia se produjo de madrugada y por un residente de primer año. Tras la preoxigenación con 3 respiraciones a capacidad vital, indujo la anestesia e insertó la mascarilla. La ventilación fue posible, aunque el sellado era escaso así como la capnografía. El paciente se trasladó a quirófano (en el Reino Unido no suelen anestesiarse en quirófano, si no en el antequirófano, dotado con todo lo necesario).
Rápidamente, tras la conexión al respirador, la saturación descendió. Se administró más hipnótico y se recolocó la mascarilla laríngea sin mejoría. Se retiró la mascarilla, se insertó un cánula orofaríngea y se intentó ventilar con mascarilla facial entre dos personas. A pesar de la administración de relajante muscular la ventilación fue imposible. Se intentó intubar, visualizándose la laringe. Tras la intubación la ventilación continuó siendo difícil, la hipoxia persistó, el paciente entró en parada cardiaca y la capnografía mostró un CO2 expirado mínimo.
A pesar de intentos prolongados de resucitación el paciente falleció. No se realizaron acciones directas para comprobar que el tubo estabiera en tráquea.
4.- Problemas durante el mantenimiento
El problema más frecuente durante el mantenimiento fue la broncoaspiración, principalmente relacionada con una mala selección del paciente y una superficialización de la anestesia. También hubo casos de pérdida de la vía aérea, tal vez relacionados con una mala técnica de inserción, traumatismo o superficialización de la anestesia.
5.- Problemas durante la educción, retirada o recuperación
Los incidentes ocurrieron con mayor frecuencia durante el mantenimiento o la educción que durante la inducción. No obstante, la dificultad en la inserción, en el sellado o la obstrucción de la vía aérea tras la inserción, puede dar problemas posteriormente. La vía aérea puede perderse por movilización del DS, laringoespasmo o por que le paciente muerda el DS. También puede producirse broncoaspiración. Hubo varios casos de edema pulmonar post-obstructivo (en la retirada o por mordida del DS).
Los DS deben retirarse en el momento adecuado: para la mayoría de los DS esto es cuando el paciente está consciente y ha recuperado los reflejos protectores de la vía aérea.
Análisis Numérico
De los 34 casos, tan sólo 1 ocurrió en la UCI. 17 fueron broncoaspiraciones, la mayoría con factores de riesgo para aspiración.
La mayoría de los 16 casos de anestesia eran jóvenes (10/16 < 40 años), sanos (14/16 ASA I-II), obesos (73%) y cirugía programada (9 vs. 7 urgentes). Los problemas surgieron durante el mantenimiento o la educción, si bien en algunos casos el origen estuvo en la inducción (dificultad en la inserción, sellado inadecuado u obstrucción tras la inserción).
Discusión
La broncoaspiración fue la causa de las complicaciones más graves. En muchos casos hubo una valoración deficiente, una selección inadecuada del paciente o de la cirugía. Los casos sin broncoaspiración fueron a menudo cirugías urgentes en pacientes obesos, manejados por residentes de anestesiología de primeros años, con dificultades o inexperiencia en la inserción. Los revisores encontraron en muchos casos problemas en la valoración, juicio clínico, formación, supervisión, técnica y atención a los detalles.
Muchos pacientes tenían varios factores de riesgo para aspiración.
Un porcentaje importante tenía un IMC > 35 Kg/m2, especialmente en los casos sin broncoaspiración. Probablemente se evitó el uso DS en estos pacientes.
En varios casos hubiese sido una mejor opción la intubación fibrobroncoscópica con el paciente despierto.
En casos de obesidad moderada o riesgo bajo/intermedio de aspiración, es mejor utilizar DS de segunda generación. No obstante, muchos anestesiólogos no están de acuerdo con esta indicación. En el NAP4 el DS de segunda generación más utilizado fue la mascarilla i-gel (el doble de casos que la MLP). Sin embargo, la MLP cuenta con la mayor evidencia sobre su eficacia y seguridad.
Dentro del NAP4 los incidentes relacionados con DS son una minoría. La incidencia de daño cerebral y muerte es la mitad que en los casos de intubación traqueal. Aunque posiblemente los casos de alto riesgo se manejaron con intubación traqueal. Los DS fueron importantes en el rescate de la vía aérea y como conductos para la intubación. Dado que el NAP4 es una auditoría sobre problemas graves en la vía aérea, no es de esperar que se comuniquen los resultados favorables.
Recomendaciones
En el apartado de broncoaspiración recomiendan leer el capítulo 19.
– Todos los anestesiólogos deben saber manejar una mascarilla laríngea. Esta habilidad básica debe ser enseñada con la misma minuciosidad que la intubación traqueal. Esto incluye una adecuada selección del paciente, indicaciones y contraindicaciones, inserción, confirmación de su correcta colocación, manejo durante el mantenimiento y retirada.
– En algunos casos los DS se utilizaron como alternativa a la intubación traqueal en un intento de evitar una vía aérea difícil conocida. En estas circunstancias, la pérdida de la vía aérea se convierte en una urgencia anestésica. La intubación fibrobroncoscópica (con el paciente despierto o a través de un DS) antes de la cirugía es una alternativa menos arriesgada en caso de intubación difícil conocida. Las complicaciones se produjeron al cabo del tiempo después de traumatismo o fallo en la colocación de la mascarilla laríngea.
– Cuando la inserción de un DS es difícil o fallida, pueden producirse complicaciones en el mantenimiento o recuperación. Debe prestarse especial atención y transmitir la información a la persona en quién se delegue el cuidado.
– Si tras la inserción de un DS la vía aérea no es óptima, debe recolocarse o sustituirse por otro dispositivo antes de comenzar la cirugía.
– El personal encargado de la recuperación debe conocer el procedimiento de retirada de un DS, así como ser capaz de reconocer y tratar una obstrucción de la vía aérea y el edema pulmonar post-obstructivo. En nuestro medio, lo habitual es que se realice en quirófano por el anestesiólogo.
– En pacientes de bajo riesgo de broncoaspiración en los que coexistan otros factores que sitúen el uso de un DS en el límite de la normalidad (posición del paciente, acceso a la vía aérea, tamaño del paciente), debe considerarse el uso de DS de segunda generación.
– Todos los hospitales deben disponer de DS de segunda generación para uso rutinario y rescate de vía aérea.
Dra. Maite Portas González.Servicio de anestesiología, Reanimación y terapéutica del dolor.
Hospital General Universitario Gregorio Marañón.


 Dra. Maite Portas González
Dra. Maite Portas González Revisión de casos
Revisión de casos