
Martínez Hurtado E. *, Mariscal Flores M. **
Original: van Zundert TC, Brimacombe JR, Ferson DZ, Bacon DR, Wilkinson DJ. Archie Brain: celebrating 30 years of development in laryngeal mask airways. Anaesthesia. 2012 Dec;67(12):1375-85. doi: 10.1111/anae.12003.x. (PubMed) (pdf)
Breve biografía
Sir Henry Norman Brain (1.907-2.002), el padre de Archie Brain, trabajó en la Oficina de Relaciones Exteriores Británico. Brillante músico (piano) y lingí¼ista (japonés, italiano, francés y español), pasó 13 años en Japón, primero como intérprete y después como cónsul británico en Kobe. Archie Ian Jeremy Brain nació en Kobe, Japón, el 2 de julio de 1.942. Tras ser evacuados de Japón en Agosto 1.942, y después de la Segunda Guerra Mundial, Sir Henry Brain fue ascendido a embajador británico en Kampuchea/Camboya (1.957) y luego a Uruguay (1.961). Quentin Brain, el hermano de Archie, padecía distrofia muscular y deterioro intelectual, y contrajo poliomielitis en Singapur a finales de 1.940, cuando su padre estaba trabajando para Lord Mountbatten (I conde de Birmania), muriendo en 1.962.
Aunque desde niño Archie Brain se ganó una reputación como atleta y poeta con poca o ninguna capacidad científica, acabó descubriendo que la física era interesante y, después de aprender sobre los campos electromagnéticos, diseñó un motor eléctrico.
Aunque él habría preferido estudiar ciencias, sus maestros le disuadieron y Archie Brain ganó una beca para estudiar idiomas modernos (francés y español) en el Worcester College de Oxford. Al igual que su padre, que tenía un don natural para los idiomas, encontró el plan de estudios sencillo.
Su padre quería que entrase en el servicio diplomático después de terminar sus estudios, pero Archie decidió lo contrario y después de completar un «curso acelerado» en ciencias básicas entró en el Hospital Radcliffe en Oxford para iniciar sus estudios preclínicos, continuando con la parte clínica de su formación en el Hospital St Bartholomew“™s de Londres, graduándose en 1.970. Comenzó su carrera anestesia en el Hospital Royal East Sussex en noviembre de 1.971, obteniendo el Diploma en Anestesiología en 6 meses.
Nacimiento de la primera Mascarilla Laríngea
En 1.981, mientras trabajaba como profesor de Anestesiología en el Royal London Hospital con el profesor J. Payne, Brain comenzó a estudiar con mayor profundidad la anatomía y la fisiología de la vía aérea superior. Hasta ese momento, el manejo de la vía respiratoria del paciente anestesiado se limitaba a 2 técnicas básicas: primero, la colocación de un tubo traqueal nasal u oral, y segundo, al uso de una mascarilla, ya fuera oral o nasofaríngea. Esta última técnica requería la asistencia continua de la vía aérea y, aunque se han descrito una amplia variedad de arneses para tratar de producir un sistema de «manos libres«, en la mayoría de los pacientes el anestesista tenía que mantener sujeta la máscara.

Brain, que ya había solicitado por aquel entonces 6 patentes de diversos dispositivos, y sin ningún tipo de formación específica en este campo, adoptó el enfoque de un ingeniero para el problema. Pensó que si el árbol respiratorio se ve como un tubo que termina en la glotis, y puesto que el objetivo era hacer una conexión entre este tubo y un tubo artificial para suministrar gas a baja presión para ventilar, el enfoque más lógico sería formar una unión de extremo a extremo directa entre los 2 tubos.
Parte del trabajo de Brain era administrar anestesia odontológica para pacientes ambulatorios. El método de elección para extracciones dentales simples era la administración de un anestésico volátil a través de una mascarilla nasal dental Goldman unida a un sistema Magill. La máscara de Goldman tenía un manguito de caucho vulcanizado desmontable que formaba una elipse y tenía una brida para la fijación al componente rígido de la máscara (figura 1). Brain comenzó a experimentar con la máscara de Goldman en modelos anatómicos, diseñando prototipos que permitían la autoinserción atraumática, y obteniendo modelos cada vez más precisos mediante moldes procedentes de cadáveres frescos. Lo que le asombró fue la similitud de tamaño y forma generales del manguito de la máscara dental nasal de Goldman y el espacio disponible en la faringe.
Este espacio alrededor y por detrás de la glotis tenía forma navicular, con el arco más estrecho hacia caudal y una superficie posterior que recubría los órganos anteriores de las vértebras cervicales lo suficientemente firme como para ejercer presión hacia delante en contra de la entrada de la laringe cuando el dispositivo se inflaba. Brain vio que si los laterales del manguito de la máscara de Goldman se estiraban y se soldaban juntas en la línea media se creaba una forma nueva que se parecía a la de un bote de goma inflada, con los laterales del maguito formando el suelo (figura 2).

Es más, haciendo esto se conseguía una mayor similitud a los moldes, y el manguito de la máscara de Goldman modificado encajaba mejor en las muestras procedentes de cadáveres. Era evidente que las formas se adaptaban bien, con los lados de la conexión del manguito en los huecos de la fosa piriforme y el extremo distal adaptándose a la forma cónica de la hipofaringe posterior en la glotis. Fue en esta época cuando Archie Brain acuñó el término «Mascarilla Laríngea“ (Laryngeal Mask Airways, LMA).
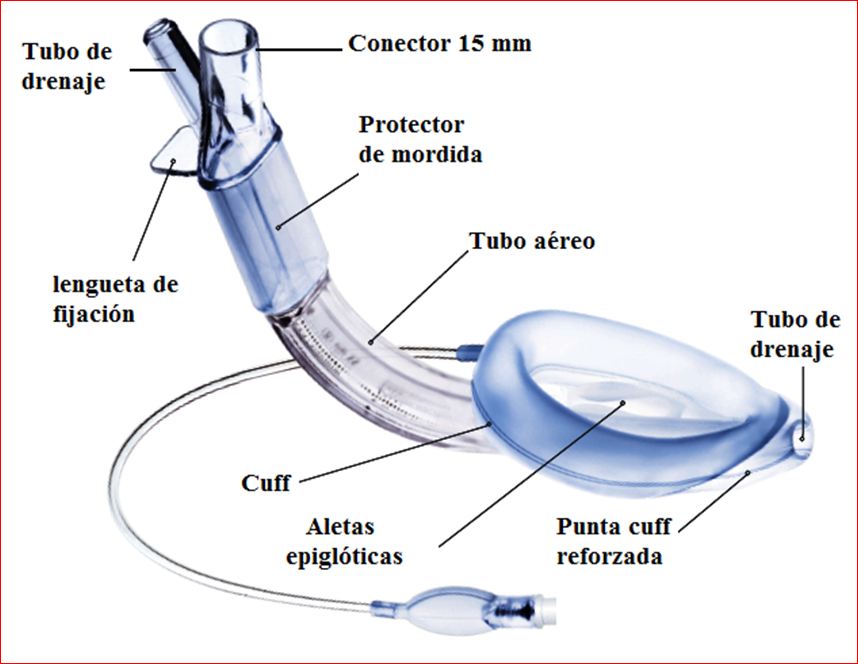
Un paso importante para producir los primeros prototipos de LMA fue la incorporación de un tubo de plástico cortado en diagonal en el suelo de la máscara, de tal manera que el tubo surgía por detrás del extremo más ancho de la mascarilla (figura 3). Para lograr esto se utilizaba un tubo de plástico de 10 mm. con el extremo del manguito eliminado y colocado de tal manera que su curvatura seguía la forma de la lengua, y todo el conjunto se unía con pegamento acrílico.
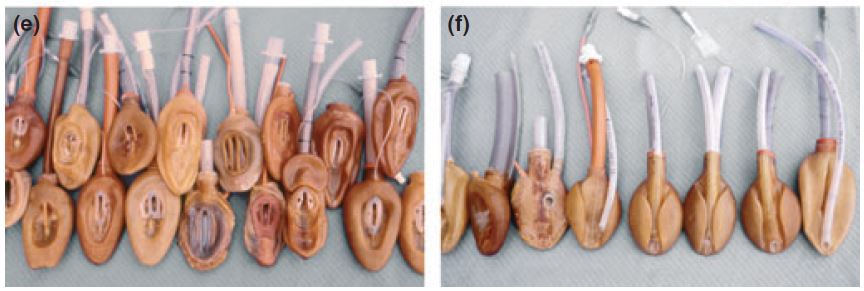
El problema era que el puerto de inflado del manguito tenía que estar en el extremo proximal del prototipo, pero por desgracia se encontraba en el extremo más estrecho que mejor se adaptaba a la anatomía distal de la vía aérea. Con un considerable esfuerzo, se modificó la forma natural del manguito de la máscara de Goldman, de modo que el extremo más estrecho del manguito se convirtió en el extremo proximal más ancho de la Máscara Laríngea Prototipo, y el extremo más ancho del manguito original se convirtió en el extremo más estrecho distal de la Máscara Laríngea Prototipo. De esta forma se logró acoplar al orificio de inflado un sistema de inflado del balón de un tubo, permitiendo que el dispositivo pudiera ser inflado o desinflado como si se tratara de un tubo traqueal.
El primer prototipo de LMA utilizado estaba hecho a mano por el propio Brain, al igual que todos los prototipos utilizados en pacientes hasta que se lanzó en 1.988 el dispositivo manufacturado final, y se usó en el verano de 1.981 en el Hospital William Harvey en Ashford. Después de esterilizarlo con clorhexidina lo insertó a ciegas bajo una anestesia profunda con halotano, comprobando entonces que la ventilación manual era posible. Esto evidenció que el dispositivo no sólo proporcionaba una vía aérea eficaz, sino que también formaba un cierre hermético efectivo con la entrada de la glotis. El anestesista estuvo tranquilo y el paciente no presentó dolor de garganta.
En gran medida alentado por esta primera experiencia, Brain preparó otros 3 prototipos para iniciar un estudio piloto.
La libertad clínica y la ética
Brain obtuvo la aprobación del comité ético para llevar a cabo el estudio piloto según se describe en el British Journal of Anestesia [1]. Sin embargo, la aprobación en esos días no incluía ninguna restricción en cuanto al número de pacientes estudiados, por lo que el Brain se sentía capaz de continuar sus investigaciones hasta que obtuvo lo que él creyó que era un dispositivo adecuado, algo que en la práctica le llevó varios años. Algo que sería difícil de hacer en nuestros días.
Por otra parte, el inventor de un dispositivo es sin duda el mayor «experto» en el mismo, y esto lleva consigo la responsabilidad de enseñar a los demás. Esta es la razón por la que la carrera de Archie Brain desde la invención de la LMA consistió principalmente en enseñar a otros cómo usar la nueva invención, además de 30 años de compromiso ininterrumpido con el desarrollo continuo de nuevas y mejores versiones.
El primer estudio
El estudio realizado por Brain en el Royal Hospital de Londres en 1.982 fue sencillo, un estudio descriptivo del uso de la LMA en 23 pacientes. Primero se estudiaron 16 pacientes mujeres anestesiadas y relajadas sometidas a laparoscopia ginecológica. La inserción y ventilación fue exitosa en todas las pacientes, con un tiempo medio de inserción de unos 10 segundos. Aunque se requirieron algunos ajustes menores en la posición, se logró un sello hermético con >20 cm. de H2O en todos los casos. El despertar de la anestesia se produjo sin incidencias, y sólo 3 pacientes se quejaron de dolor de garganta leve.
A continuación se estudiaron 6 pacientes programados para una anestesia manteniendo la respiración espontánea. Brain insertaba el dispositivo tras la administración de succinilcolina (cloruro de suxametonio) o después de profundizar la anestesia, de manera que el reflejo faríngeo estuviera abolido y la mandíbula relajada, sin encontrar una diferencia evidente, lo que indicaba que la relajación muscular completa no era necesario para la inserción.
Por último, utilizó el dispositivo en un paciente sometido a una extracción dental compleja. La mascarilla no sólo ocupó la mayor parte del espacio faríngeo, además protegió la laringe de fragmentos de dientes, de sangre y de residuos. Esto planteó la posibilidad de que la LMA podría ser útil para la cirugía de cabeza, cuello, oído, nariz y garganta.
Brain también señaló que 2 pacientes de estos estudios presentaban características anatómicas que sugerían que la intubación podía haber presentado, al menos, una dificultad moderada, aunque inserción de la LMA fue fácil. ¿Podría la LMA tener un papel en la Vía Aérea Difícil (VAD)?
Aunque el estudio clínico fue un esfuerzo en solitario de Brian, el Profesor Titular Dr. John Bushman le ayudó y dio valiosos consejos para la redacción del manuscrito [1].
Vuelta a la mesa de diseño
Sin embargo, el prototipo no lograba un sellado estable con presiones >20 cm. de H2O, en especial en pacientes masculinos. Para abordar el problema del sellado realizó un sencillo experimento con cadáveres en el Royal National Throat Nose and Ear Hospital de Londres. Hinchó el prototipo de LMA en un modelo anatómico empapado en tinta y luego aplicó la superficie impresa de la mascarilla sobre papel para formar un mapa del contorno. Esto reveló que los bordes del manguito no se ajustaban exactamente a los contornos de la laringe, en especial con la fosa piriforme. Además, comprobó que el problema de obstrucción de la vía aérea encontrado en algunos casos se debía a una de 2 posibilidades: malposición o que la epiglotis se plegase hacia abajo por culpa de la mascarilla.
Primer caso de Rescate de la Vía Aérea
En febrero de 1.983, después de que el prototipo de LMA se hubiera utilizado en cerca de 1.000 pacientes intervenidos de forma programada, se presentó un paciente con obesidad mórbida con obstrucción del intestino grueso para la cirugía. La intubación fue imposible a pesar de los esfuerzos combinados de 2 anestesistas experimentados durante 15 min. Aunque la ventilación con mascarilla facial resultó sencilla entre los intentos de intubación, a Brain se le ocurrió que con una LMA el estómago se llenaría menos de aire y habría menos riesgo de regurgitación puesto que actuaría como un tapón en la parte superior del esófago. Así que, tras aspirar por la sonda nasogástrica colocada antes de la cirugía, se insertó una LMA con facilidad, y durante las 3 horas que duró la cirugía se ventiló al paciente sin incidencias. A pesar de este éxito, a Brain le preocupaba la posibilidad de aspiración.
Fugas y Obstrucción
En 1.983, el problema más acuciante era comprender la causa de la obstrucción de la vía aérea y las fugas. Cuando ocurría esto Brain realizaba una laringoscopia para ver qué ocurría. Esta tarea podría haber sido más sencilla utilizando un fibroscopio, pero no disponía de ninguno. Pronto se hizo evidente que la epiglotis se plegaba hacia abajo arrastrada por el manguito, y esta era la causa de la obstrucción de la vía aérea.
La primera solución fue usar un estilete de aluminio cubierto de plástico convencional enhebrado a través del tubo con la punta en la zona distal de la máscara. Sin embargo, la experiencia en más de 200 pacientes mostró que, mientras que la inserción se hizo más fácil, la epiglotis se seguía plegando. Una segunda solución fue construir una herramienta introductora especial que facilitara la inserción y garantizara la correcta posición de la epiglotis elevándola automáticamente después de la retirada. La tercera solución fue soldar una barra a través de la abertura distal para prevenir que la epiglotis cayera y bloquease la vía aérea, algo que podía ocurrir incluso si la herramienta introductora había logrado elevar la epiglotis.
A finales de 1.983 estaba claro que ya no podía hacer más progresos sobre el prototipo de Goldman. Llevaba 70 prototipos, y cada uno trataba de mejorar el rendimiento del anterior, usando a veces más de un diseño diferente al día.
Con un fibroscopio recién adquirido comprobó que el extremo distal del manguito solía posarse en la hipofaringe, justo por debajo del nivel del cartílago cricoides, dejando la porción media de la mascarilla situada frente a la entrada de la laringe en la mayoría de los casos. Sin embargo, si la laringe era pequeña (distancia cricotiroidea 45 mm.), la entrada de la laringe quedaba enfrente del borde superior y se ocluía la mascarilla. El fibroscopio reveló también que el área de contacto entre la mascarilla y las estructuras anatómicas de la vía aérea variaba considerablemente según el tamaño del paciente, al igual que la posición relativa de la epiglotis.
Prototipos de Mascarilla Laríngea para Intubación (ILMA)
La combinación del primer caso de intubación fallida, la visión mediante fibroscopio y la incertidumbre sobre el sellado de la vía aérea (“extremo a extremo“), le llevó a pensar en la posibilidad de intubar a través de la LMA. Para ello construyó un prototipo que incorporaba un tubo de plástico de 14 mm. unido al manguito de la máscara de Goldman en lugar del tubo de plástico de 10 mm. que había utilizado hasta entonces, lo que permitía el paso a su través de un tubo traqueal de 9 mm.
En mayo de 1.983 un paciente con una Vía Aérea Difícil conocida se presentó para una cirugía electiva. Con el paciente anestesiado y respirando espontáneamente se insertó el prototipo y se logró la intubación a ciegas en el primer intento. Poco después, se utilizó el mismo prototipo para intubar con éxito a un paciente en posición lateral. En junio de 1.983 Brain lo usó en un paciente que iba a intervenirse de colecistectomía electiva con Vía Aérea Difícil conocida. La intubación fue exitosa y se logró en el primer intento a través del prototipo de intubación LMA (ILMA).
El primer prototipo Dunlop
Hasta este momento todos los prototipos se habían realizado utilizando el manguito de caucho vulcanizado negro que Brain había modificado a partir de la mascarilla nasal dental original de Goldman, unida en la mayoría de los casos utilizando adhesivos acrílicos a un tubo traqueal modificado de PVC.
Brain consideró la silicona como material de construcción en 1.984, pero no sabía ni cómo obtenerla ni cómo trabajarla. Buscó entonces la ayuda de la empresa de caucho Dunlop, que tenía una planta de construcción de sellos silicona para las puertas de aviones y un pequeño departamento de dispositivos médicos. Los prototipos de los manguitos de silicona se hicieron con las especificaciones del Brain, para lo que se requirió la creación de un molde personalizado. En el proceso de creación de la comunicación del maguito de silicona Dunlop con el tubo vio que era fácil incorporar una barra central o doble en el lumen del manguito para prevenir que la epiglotis fuera arrastrada. Además de estas barras en la abertura de la máscara, el prototipo Dunlop de silicona tenía otras 2 ventajas no anticipadas sobre el prototipo Goldman: una superficie muy lisa, y un manguito que podría desinflarse creando una superficie elíptica finísima.
Por desgracia el manguito de silicona fabricado por Dunlop era inadecuado tal como se fabricaba, ya que eran incapaces de darle la forma adecuada y Brain tenía que deformar la pieza moldeada usando una plantilla especial. Además, se necesitaba unir un tubo de silicona al manguito de silicona, ya que la silicona no se adhería fácilmente al plástico. El problema se resolvió con un tubo traqueal de silicona Bivona (Bivona Inc, Gary, IN, EE.UU.).
El primer prototipo de látex se probó en agosto de 1.986 y durante los siguientes 6 meses se crearon y probaron 60 diseños diferentes. Con cada diseño se probó una combinación diferente de características, principalmente dirigidas a mejorar la máxima presión para el sellado contra la entrada de la laringe, proporcionar un medio para evitar la aspiración del contenido gástrico, y evitar la mala posición, el desplazamiento de la epiglotis y la obstrucción, y lograr una inserción atraumática sencilla.
Tras un gran número de prototipos encontró que las altas presiones de sellado a menudo provocaban molestias a los pacientes y eran más difíciles de insertar, e inevitablemente se asociaban con una alta incidencia de arrastre de la epiglotis.
A finales de 1.986 Brian estaba ya convencido de que no se podían conseguir altas presiones de sellado contra la laringe de manera segura. O bien el volumen del manguito y la presión causaban cianosis de la lengua, o al aumentar el área de contacto con la entrada de la glotis aumentaba la estimulación y dificultaban la inserción difícil.
Tras una reunión con el profesor Nunn en el Northwick Park Hospital, Londres abandonó la idea de las altas presiones de sellado, viendo que la mejor manera de avanzar era construir un anillo elíptico con un área de sección transversal casi constante, de modo que la expansión del manguito tras inflarlo fuera igual en todas las áreas. De esta forma, utilizando una forma elíptica muy parecida a la primera del prototipo Goldman, se lograba una inserción fácil, un sellado razonable y una excelente tolerancia por parte del paciente. Unos meses más tarde, Brain fue capaz de ofrecer a Nunn un pequeño número de prototipos de silicona idénticos con los que llevó a cabo el primer ensayo clínico independiente. La publicación de este ensayo en 1.989 fue fundamental para iniciar el uso clínico de la LMA Classic (Intavent Direct, Berkshire, Reino Unido) en el Reino Unido [2].
La fabricación comercial
La falta de interés comercial de las empresas británicas obligaron a Brain a buscar en el exterior para la fabricación de la LMA. Brain sabía de una fábrica de plásticos en las Seychelles, y a través del Alto Comisionado de las Seychelles en Londres contactó con el Ministro de Relaciones Exteriores, el Dr. Ferrari, un cirujano con el que ya había trabajado Brain, que le sugirió que discutiera la propuesta con el dueño de la fábrica, el Sr. Robert Gaines Cooper. Se reunieron el 1 de marzo de 1.983, y junto a un socio británico de Cooper, Michael Panter, los tres formaron una sociedad de negocios: Panter se concentraría en el desarrollo de los negocios en Gran Bretaña y Gaines Cooper el resto del mundo, mientras que Brain se concentraría únicamente en el aspecto clínico.
Como el prototipo de silicona se había creado de la fusión del manguito realizado por la británica Dunlop Rubber Company al tubo fabricado por la Bivona Company de EE.UU., ambas empresas eran candidatos obvios para la fabricación de la LMA. Sin embargo, la Dunlop Rubber Company pareció carecer de los recursos y entusiasmo para establecer una planta de fabricación completa, por lo que en 1.987 Brain y Gaines Cooper llegaron a un acuerdo con Bivona para la fabricación de la LMA Classic.
Brain recibió la primera caja de LMA Classics el 5 de diciembre de 1.987 y 2 días más tarde utilizó la primera para ventilar a un paciente en decúbito lateral durante 2 horas sin problemas, con una recuperación excelente y sin dolor de garganta. Las experiencias posteriores con el nuevo modelo de LMA Classic superó todas las expectativas. Se produjeron 4 tamaños etiquetados, simplemente, tamaños 1 a 4, diseñados para reflejar la diferente anatomía de los lactantes y niños en comparación con la de los adultos.
Una compañía llamada Colgate distribuyó inicialmente la LMA Classic en Gran Bretaña, pero Intavent fue la que finalmente se hizo cargo de la distribución. El primer hospital que compró la LMA Classic fue el Royal East Sussex Hospital. Brain ofreció el Dr. Colin Alexander, Presidente del Departamento de Anestesia, la oportunidad de ser la primera persona en utilizar la LMA Classic. Alexander quedó tan impresionado, que junto con 3 colegas publicó una serie de 150 pacientes titulada“ Usa tu Cerebro» («Use your Brain!«) [3]. Alexander también fue el primer médico a utilizar la LMA Flexible en 1.988.
El éxito clínico de la LMA en Gran Bretaña y los EE.UU.
La comunidad anestesica británica no tardó en darse cuenta de los beneficios potenciales de la LMA. Durante los 3 primeros años de su introducción la LMA se utilizó en al menos 2 millones de pacientes y estuvo disponible en casi todos los hospitales británicos. Casi cualquier anestesista podría obtener una“ vía aérea de manos libres“ sin obstáculos en pocos segundos sin necesidad de equipo adicional.
Historias de vidas salvadas tras el rescate de la vía aérea se extendieron rápidamente por toda la comunidad anestésica, evidenciando la importancia de la LMA de la Vía Aérea Difícil. En las unidades de cirugía ambulatoria la LMA también resultó particularmente útil. La reintroducción del propofol casi al mismo tiempo como agente de inducción rápida y profunda llevó asociado menos complicaciones durante la inserción de la LMA.
Brain y un número creciente de colegas realizaron un gran esfuerzo en la formación y la educación. Sin embargo, la práctica clínica con la LMA fue con frecuencia“ subóptima“, dando lugar a una tasa de complicaciones mayor de lo deseado. Cuando se lanzó la LMA Classic había sólo 5 artículos publicados. En 1.991 la base de pruebas se había ampliado a 16 publicaciones independientes, pero pocos de ellos con potencia suficiente para mostrar la LMA era segura, mientras que los informes de problemas y/o complicaciones mayores comenzaban a inundar las redacciones de las revistas de la especialidad.
En 1.988 la introducción de nuevos elementos de equipamiento médico en EE.UU. la regulaba la Administración de Alimentos y Medicamentos (FDA). El proceso de obtención de la aprobación duró casi 3 años, tiempo durante el cual la LMA Classic no se pudo vender. Sin embargo, esto no impidió que un flujo constante de LMA llegase a los EE.UU. a través de interacciones entre los profesionales anestesistas entre los 2 países. En agosto de 1.991 se aprobó al fin la LMA Classic para su uso como una alternativa a la máscara facial (MF), pero no como una alternativa al tubo traqueal (TET).
Hubo varios defensores de la LMA Classic en los EE.UU. especialmente importantes. El fallecido Andranik Ovassapian, Profesor de Anestesia en el Lakeside Medical Center, Chicago, y uno de los fundadores de la intubación con fibra óptica en los EE.UU., fue el primero en reconocer la utilidad de la LMA como una vía aérea y admitió abiertamente que tenía claras ventajas sobre su propio dispositivo (Ovassapian airway). Jonathan Benumof, Profesor de Anestesia de la Universidad de California y en el San Diego Medical Center, fue en parte responsable de la inclusión de la LMA en la rama de emergencia no quirúrgica del algoritmo de vía aérea difícil ASA 1.993 [4]. Paul White, del Southwest Medical Center de la Universidad de Texas, promovió su uso en la cirugía ambulatoria [5], y Stephen Dierdorf, Profesor de Anestesia de la Universidad de Indiana de la Facultad de Medicina, también reconoció su potencial, especialmente para su uso en niños.
LMAs Especializadas
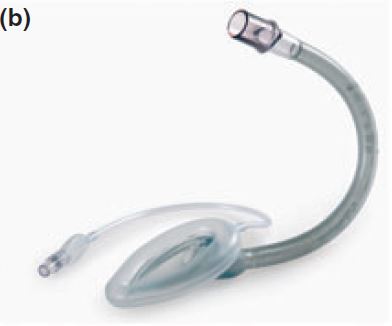
LMA Flexible
En 1.990 aparecieron en Anaesthesia 2 artículos que describían como se había doblado el tubo de la LMA. Brain había sido consciente de la necesidad de una versión flexible de la LMA Classic (figura 4). El nuevo LMA Flexible se utilizó con éxito en 20 pacientes para la amigdalectomía o extracciones de molares, y los resultados se publicaron en Anaesthesia en 1.990.
Mascarilla Laríngea para Intubación (ILMA)
La LMA clásica se había utilizado esporádicamente como un medio para la intubación a ciegas, pero su tubo era demasiado estrecho y largo para dar cabida a un tubo traqueal normal y la LMA era difícil de quitar después de la intubación.
Brain presentó un rediseño radical, un prototipo con un tubo corto, ancho, de acero inoxidable, que podía dar cabida a un tubo traqueal de tamaño normal, con un asa integrada que permitía la manipulación del manguito dentro de la faringe. Se realizó un ensayo clínico en el Royal Berkshire Hospital en 1.995, y el rendimiento del nuevo dispositivo resultó decepcionante, con una tasa de éxito de intubación usando un tubo de PVC de sólo un 93%, necesitando múltiples intentos en el 28% de los casos.
Se realizó un nuevo rediseñó, apoyado en el análisis de 50 imágenes de Resonancia Magnética de faringes humanas normales. Los cambios finales en la ILMA incluyeron la sustitución de las barras de apertura de mascarilla con una sola barra de elevación de la epiglotis. Se encontró que el mejor tubo traqueal era uno con un borde de suave, línea media y un bisel semiesférico, una conducto para el inflado del balón en el interior de la pared del tubo y un conector proximal desmontable [6]. La ILMA fue lanzada en 1.997 y, posteriormente, se creó una versión desechable de un solo uso.
LMA Desechable de un solo uso
La base de silicona de la LMA clásica tenía sus desventajas. Era demasiado cara para aquellos sitios donde sólo se utilizaba de forma ocasional, como en los carros de reanimación, en ambulancias y en equipos médicos de combate. La LMA desechable, la LMA Unique, apareció en el mercado a finales de 1.997, y aunque en un primer momento no tuvo mucho éxito, 2 sucesos imprevistos hicieron que aumentasen sus ventas: la aparición de la enfermedad de priones, y el aumento del protagonismo de la LMA en las nuevas directrices internacionales de Reanimación.
LMA ProSeal
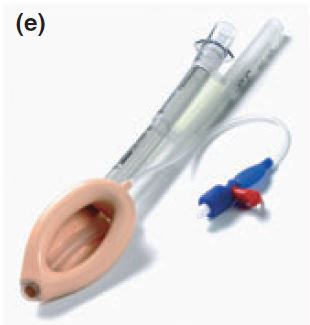
Un prototipo inicial aislaba la parte superior del esófago y su manguito aumentaba la estanqueidad contra la glotis, además de contar con un segundo tubo detrás del tubo de vía aérea. Conceptualmente, este diseño ser podría haber considerado como una“ doble mascarilla“ que formaba 2 uniones de“ extremo a extremo“, uno sellado alrededor de la abertura en la entrada de la vía aérea, y la otra sellando alrededor de la apertura y entrada al tracto digestivo.
Una comparación en el mismo paciente de presiones de sellado entre este modelo y la LMA Classic llevado a cabo en 20 pacientes adultos mostró que la presión de fuga orofaríngea era significativamente mayor para este modelo e igualaba o excedía los 30 cm de H2O en todos los pacientes, proporcionando un aislamiento funcional de la vía aérea del tracto digestivo.
Este prototipo, de 1.995, fue testado y modificado en Australia, Italia y España. Se comunicaron 3 casos de regurgitación sin aspiración, evidenciándose además que el diseño era válido también en vía aérea infantil.
Tras finalizar el desarrollo de la ILMA, Brain se concentró en la mejora del prototipo de 1.995, y la LMA Proseal se probó en Junio de 1.999.
LMA Supreme
En una continua mejora de su invención, Brain presentó una mascarilla que aunaba características de la LMA Proseal (manguito de sellado de alta presión, acceso gástrico y protector de mordida para facilitar la ventilación, proteger la vía aérea y prevenir su obstrucción), de la ILMA (forma del tubo curvada y lengí¼eta para facilitar la introducción y la fijación), y de la la LMA Unique (un sólo uso, prevención de transmisión de enfermedades).
¿Cómo fue acogida la LMA por la comunidad académica y cuál fue el impacto que tuvo este descubrimiento en el futuro de Archie Brian como anestesista?
Al principio no había apenas dispositivos comerciales disponibles y, por lo tanto, apenas había publicaciones en la literatura, por lo que pocos se enteraron de los descubrimientos de Brian. Sin embargo, pronto tuvo que dejar su puesto de consultor del NHS en Newham, Londres, a causa del creciente interés internacional en la LMA. Las charlas que dio por todo el mundo le alejaron de la vida anestesica dejar la anestesia en el Reino Unido.
En el año 2000 el gobierno británico decidió que la empresa conocida como LMA International SA debía tributar en el Reino Unido si Brian, como inventor del producto principal, continuaba residiendo en el Reino Unido, a pesar de que el no tenía ningún papel oficial en la empresa y actuaba únicamente como asesor no oficial mientras seguía investigando nuevos tipos de LMA. La propiedad intelectual era de la empresa de acuerdo a un convenio firmado entre Brian y la empresa cuando esta se creó. Es más, Brian no tuvo un puesto oficial en el organigrama internacional de la empresa hasta que ésta salió a bolsa en 2.005, momento en el que se convirtió en consultor, puesto que mantuvo hasta su jubilación en 2.010. Aún así, Brain se vio forzado a abandonar el Reino Unido en 2.000.
Aunque suele hablarse de él como de «socio» de los empresarios responsables del negocio en torno a la LMA, lo cierto es que Brain no tomó parte en el aspecto comercial, ya que desde un principio se estableció que su trabajo se limitaría estrictamente a la invención y la docencia. No era un miembro del consejo de la empresa ni tampoco asistía a las reuniones del mismo. Esto implicaba la desventaja de que que no tenía control sobre la empresa de vendía sus inventos, y la ventaja de que le permitía mantener su integridad clínica y la libertad, sin necesidad de hacer marketing comercial de sus invenciones. A modo de ejemplo, fue por esta razón que tuvo poca influencia sobre la decisión de crear una versión desechable, a la que se opuso.
Brian se retiró de la empresa en diciembre de 2.010 para dedicarse a otros intereses ajenos a la medicina.
Conclusiones
El Royal College of Anaesthetists“™ 4th National Audit project (NAP4) se centró en las principales complicaciones del manejo de la Vía Aérea, mostrando que, en un 56% de los 2,9 millones de procedimientos anestésicos generales que se dan en el Reino Unido cada año se utilizó algún tipo de dispositivo supraglótico. [26, 27]. Publicaciones recientes siguen destacando la importancia de mejorar la seguridad de la vía aérea, que fue la razón fundamental que impulsó a Brian al desarrollo de la LMA.
La LMA, una idea simple pero brillante, ha hecho que la vida del anestesista sea“ mucho más fácil“, y la vida de nuestros pacientes, lo que nos importa, mucho más segura. El futuro de la investigación en el manejo de la vía aérea deberá centrarse en el desarrollo de dispositivos que aseguren la vía aérea con riesgos de imposibilidad de manejo o contaminación lo más cercanos posibles al Cero.
Esta historia de la determinación de un hombre para hacer su invento tan seguro como fuera posible, poniéndolo a disposición de todos sus colegas de profesión, se llevó a cabo sin apoyo económico ni reconocimiento, pero con mayor libertad clínica que la actual. Aunque cumplió con todos los requisitos éticos de su época, sería interesante especular qué habría pasado con la investigación bajo las estrictas condiciones de hoy en día.
Bibliografía
1.- Brain AIJ. The laryngeal mask ““ a new concept in airway management. British Journal of Anaesthesia 1983; 55: 801““5. (PubMed)
2.- Brodrick PM, Webster NR, Nunn JF. The laryngeal mask airway. A study of 100 patients during spontaneous breathing. Anaesthesia 1989; 44: 238““41. (PubMed)
3.- Alexander CA, Leach AB, Thompson AR, Lister JB. Use your Brain! Anaesthesia 1988; 43: 893““4. (PubMed)
4.- Caplan RA, Benumof JL, Berry FA, et al. Practice guidelines for management of the difficult airway ““ a report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 1993; 78: 597““602. (PubMed) (pdf)
5.- Smith I, White PF. Use of the laryngeal mask airway as an alternative to a face mask during outpatient arthroscopy. Anesthesiology 1992; 77: 850““5. (PubMed) (pdf)
6.- Brain AIJ, Verghese C, Addy EV, Kapila A. The intubating laryngeal mask. I: development of a new device for intubation of the trachea. British Journal of Anaesthesia 1997; 79: 699““703. (PubMed) (pdf)
7.- Fourth National Audit Project of the Royal College of Anaesthetists and Difficult Airway Society. Major complications of airway management in the United Kingdom. Report and Findings. March 2011. ISBN 978-1-9000936-03-3 Royal College of Anaesthetists. London. (web)
_________________________________
* Martínez Hurtado E. Residente de 4º año en Anestesiología, Reanimación y Dolor. Servicio de Anestesiología, Reanimación y Dolor. Hospital Universitario Fundación Alcorcón. Madrid. ** Mariscal Flores M. Especialista en Anestesiología, Reanimación y Dolor. Servicio de Anestesiología y Reanimación. Hospital Universitario de Getafe. Madrid. _________________________________ Los autores declaran que el manuscrito no ha recibido financiación, no existe conflicto de intereses y no aparecen datos de pacientes.Las imágenes pertenecen al artículo original de libre ditribución (pdf) o a LMA International, y son de su propiedad.





muy buen trabajo sobre la mascara laringea, en cuba la utilizamos mucho en nuestras unidades quirurgicas.
Buna Gabi!Nu pot sa-ți spun un număr exact de ochiuri prnteu ca nu exista un numar exact.Numarul depinde de grosimea firului cu care tricotezi si de mărimea corpului.Cel mai bine e sa-ti faci un tipar unde sa treci marimile necesare.Vezi pe schema tiparul prezentat (in coltul din stanga jos al schemei, marimile sunt in cm)Tricoteaza cu firul pe care il vei folosi 10-20 malla. Le masori si in functie mărimile trecute in tipar stabilești numarul de ochiuri si re2nduri.De tricotat poti sa tricotezi cum doresti, circular sau separat, in functie de cum iti convine sau iti este mai usor.Bafta!