 Paz Martín, D., Puchol Calderón, A.
Paz Martín, D., Puchol Calderón, A.
Complejo Hospitalario de Toledo.
Introducción
Desde la implantación del primer marcapasos endocárdico asincrónico por Furman y Robinson en 1958 el periodo perioperatorio de los pacientes con marcapasos (MCP) y desfibriladores automáticos implantables (DAI) a menudo ha supuesto un desafío para los sistemas sanitarios. De hecho, el manejo perioperatorio estructurado y organizado suele ser excepcional y no la norma (1).
A lo largo de los últimos años se han introducido en el mercado dispositivos más seguros pero con una complejidad tecnológica que ha aumentado de forma espectacular (2). En el momento actual, existen múltiples dispositivos y demasiadas excepciones para permitir reglas simples aplicables a todos los escenarios.
Según el último registro español de MCP, en el año 2011 se consumieron entre implantes y recambios 34.836 generadores incluidos 737 dispositivos biventriculares para terapia de resincronización cardiaca (TRC) (3), por lo que cada vez es más probable que el especialista en Anestesiología y Cuidados Críticos se encuentre con pacientes portadores de dispositivos electrónicos implantables cardiacos (DEIC) durante el perioperatorio.
A pesar del número creciente de portadores de DEIC, no existen en la actualidad estudios randomizados y controlados centrados en el perioperatorio y son escasos las series de casos publicadas, por lo que el nivel de evidencia de las recomendaciones que se encuentra en las guías clínicas actuales es muy bajo (4)
El anestesiólogo debe tener un conocimiento básico de estos dispositivos. Sin embargo, existen numerosas compañías que producen diferentes MCP y DAI que incorporan a su vez multitud de terapias complejas. Todo esto condiciona que sin un esfuerzo de estandarización de la tecnología más relevante por parte de la industria (ej. consola universal que permita interrogar todos los dispositivos), es poco realista pretender que todos los anestesiólogos tengan conocimientos avanzados de los múltiples dispositivos del mercado.
Diferentes grupos de trabajo o sociedades han desarrollado sus recomendaciones sobre el manejo perioperatorio de DEIC. Destacan:
– Revisión realizada por Ruiz N y publicada en la Rev Esp Anestesiol 2009 (2).
– Guías británicas.
– Guías canadienses (5).
– American Society of Anesthesiologists (6).
– Probablemente las mejores son las realizadas por un grupo de expertos de la Heart Rhythm Society y de la American Society of Anesthesiologists (4).
A pesar del valor de estos documentos conviene recordar que como todas las guías clínicas, son limitadas en el tiempo, las nuevas reemplazarán a las más antiguas, y que las recomendaciones basadas en opiniones de expertos pueden variar a lo largo del tiempo.
A continuación desarrollamos una modificación del Checklist elaborado por el grupo de trabajo de estimulación cardiaca de la Sociedad Suiza de Cardiología (Figura 1).

Preoperatorio
Durante la evaluación y manejo preoperatorio del paciente portador de DEIC destaca:
– Identificación del paciente: Nombre, apellidos y fecha de nacimiento.
– Intervención prevista: cómo se desarrolla posteriormente es un aspecto fundamental que determinará en gran medida nuestra actuación perioperatoria con estos dispositivos debido a la probabilidad mayor o menor de que se produzcan interferencias electromagnéticas (IEM).
– Tipo de dispositivo: MCP o DAI (casi siempre asociado a MCP) Es muy importante determinar exactamente si se trata de MCP, TRC o DAI ya que a menudo los pacientes portadores de DAI se refieren a ellos como MCP.
– Indicación de implantación:
* MCP: Las indicaciones fundamentales de los MCP se pueden encontrar en un artículo publicado por la Dra. Monserrat en la Rev Electron Anestesiar 2011 (7) En general están indicados en la bradicardia documentada y sintomática; bloqueos aurículoventriculares, enfermedad del nodo sinusal, los transtornos de la conducción intraventricular… Los dispositivos de TRC empleados para el tratamiento de la disfunción ventricular de las miocardiopatias dilatadas permiten una estimulación a la vez de ambos ventrículos lo que se traduce en un QRS de duración menor y en un incremento en ocasiones significativo del volumen sistólico y de la tolerancia al ejercicio.
* DAI: fueron diseñados para monitorizar, analizar y tratar taquiarritmias de riesgo vital como la taquicardia ventricular o la fibrilación ventricular.
– Posición anatómica del generador: generalmente infraclavicular derecha o izquierda.
– ECG de 12 derivaciones:
* Ritmo auricular y ventricular espontáneo visible (el paciente no es dependiente de MCP).
* Ritmo auricular y/o ventricular espontáneo no visible (el paciente es potencialmente dependiente de MCP).
– Analítica: la hipoxia, hiperglucemia, acidosis, hiperpotasemia, hipopotasemia y multitud de desequilibrios electrolíticos pueden alterar el umbral de estimulación y de desfibrilación.
– Radiografía de tórax: Permite identificar la posición de los electrodos y en ocasiones identificar el tipo de dispositivo y el fabricante mediante una marca radiopaca.
Tras la primera valoración es fundamental determinar si es ESPERABLE QUE SE PRODUZCAN IEM de relevancia clínica.
Las IEM se definirían como cualquier señal biológica y no biológica que está dentro del espectro de frecuencia que puede detectar el DEIC. Podrían producir alteraciones de la frecuencia, de la detección, estimulación asincrónica e incluso en casos extremos reprogramación del dispositivo (8).
La amenaza para el paciente estará determinada por: 1) tipo de cirugía (vía de conducción de la corriente desde el lecho quirúrgico hacia la toma de tierra) 2) la duración de la exposición a la radiofrecuencia (a mayor tiempo, mayor riesgo de IEM) 3) y el ritmo de base del paciente. Este último aspecto es muy relevante, si el paciente presenta un bloqueo auriculoventricular de tercer grado deberíamos tratarlo perioperatoriamente como si su vida dependiera del MP, porque realmente depende de él.
– NO ESPERABLE: se procede a realizar la intervención quirúrgica.
– SI ES ESPERABLE: en este supuesto debemos profundizar en el conocimiento del dispositivo.
– Modelo del dispositivo.
– Fabricante.
– íšltimo control (centro/fecha).
– Modo de programación (consulta de última revisión): El acrónimo NBG recuerda los esfuerzos combinados de la North American Society of Pacing and Electrohysiology (NASPE) y del British Pacing and Electrophysiology Group (BPEG) (Berstein AD, Pacing Clin Electrophysiol 2002) Por orden de posición las letras indican; Primera: cámara estimulada; Segunda: cámara sensada; Tercera: respuesta del MCP a la señal eléctrica sensada; Cuarta: funciones programables como la R que indica modulación de la frecuencia cardiaca; Por último, la Quinta letra indica si el generador tiene funciones antitaquicardia. Actualmente estas funciones se han incorporado a los DAI para el tratamiento de las taquicardias ventriculares (Tabla 1)
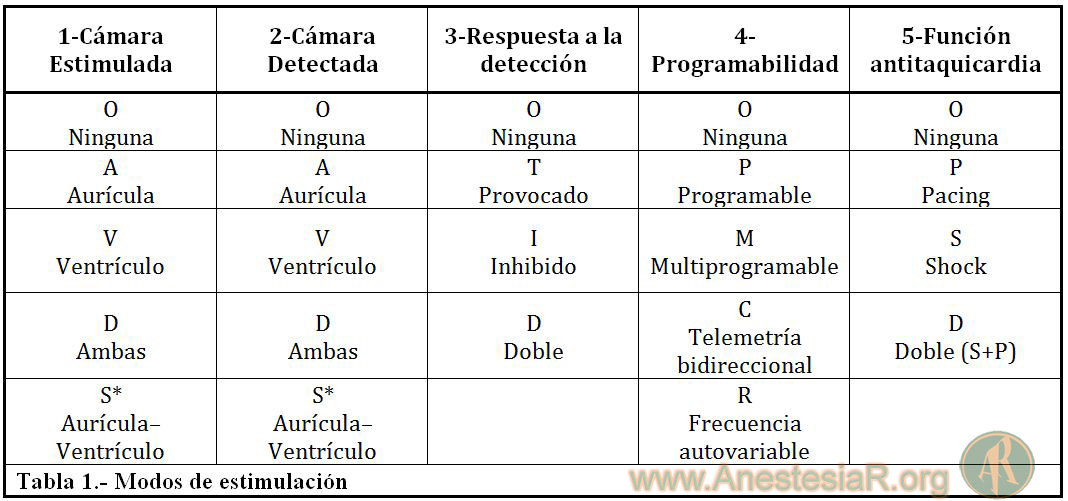
Aunque existen muchos modos de estimulación cardiaca, el anestesiólogo probablemente se encontrará con un número limitado de ellos como se desprende del último registro español de marcapasos (Samartín RC, Rev Esp Cardiol 2012); DDDR 45,8%, VVIR 39,1% VDDR 14,1% AAIR 1%.
– Nivel de batería adecuado para la intensidad y localización de las IEM: las alteraciones de la programación del dispositivo son más frecuentes si el electrocauterio está cercano al generador y la batería próxima a su fin de vida.
El siguiente aspecto en el algoritmo de decisiones es si el PROGRAMADOR ESTí DISPONIBLE:
– ESTí DISPONIBLE EL PROGRAMADOR
– DAI ““ Desactivar las terapias antitaquicardia: La interacción más frecuente de los DEIC en quirófano con las IEM producidas por el bisturí eléctrico monopolar es el“ sobresensado“. Estas señales eléctricas pueden ser interpretadas por los DEIC como actividad cardiaca intrínseca
En el caso de los MCP: la falsa detección de actividad cardiaca podría producir una inhibición inapropiada de la estimulación cardiaca que puede ser de vital importancia en el caso de pacientes dependientes de MCP. Se recomienda que los pulsos de bisturí eléctrico no superen los 4 ó 5 segundos de duración. De esta forma es poco probable que se produzca compromiso hemodinámico en la mayoría de los pacientes.
El sobresensado en el caso de los DAI podría resultar no sólo en inhibición de la estimulación sino que si la IEM es suficientemente prolongada en el tiempo podría desencadenar terapias inapropiadas como la estimulación antitaquicardia o choques asincrónicos.
Es importante reseñar que durante el periodo en el que estén desactivadas las terapias antitaquicardia, el paciente está en riesgo de muerte súbita y debe ser monitorizado de forma continua y tener inmediatamente disponible un equipo de desfibrilación (idealmente con palas adhesivas conectadas en posición anteroposterior).
– MCP/DAI ““ Desprogramar la modulación de la frecuencia cardiaca: Prácticamente todos los MCP que se implantan en España tienen programas de modulación de la frecuencia cardiaca en función de la actividad física del paciente. De esta forma se pretende alcanzar un acoplamiento entre el gasto cardiaco (recordemos GC = FE x Fc) con el estilo de vida deseado.
Diferentes estímulos perioperatorios como la administración de relajantes despolarizantes, la ventilación mecánica o los escalofríos pueden afectar a la frecuencia de estimulación del dispositivo y habría que valorar la desprogramación de esta terapia.
– MCP/DAI ““ Programar VOO o DOO (si está indicado).
En el algoritmo de la Figura 1, en el caso de que se prevean IEM y que exista un programador disponible, se valorará la posibilidad de reprogramar el dispositivo a un ritmo asincrónico. Sin embargo conviene recordar:
1.- Como se expuso anteriormente las consecuencias del sobresensado dependerán de la interacción entre el paciente (con su ritmo de base), de la duración de la exposición a la corriente y de la distancia entre el generador y el paso de la corriente en línea recta desde el bisturí hasta la placa de toma de tierra.
2.- En ocasiones será más seguro para el paciente limitar el tiempo de pulso del bisturí eléctrico que reprogramar el MCP o colocar un imán sobre el generador.
3.- Cuando se reprograma un MCP a VOO o DOO el dispositivo no sensa la actividad cardiaca por lo que no se inhibe ante los estímulos intrínsecos. Si la frecuencia cardiaca del paciente es menor que la del MCP el resultado será un aumento de la de la frecuencia hasta la del MCP. Sin embargo si la frecuencia de base del paciente es mayor que la del MCP, al estimular de forma asincrónica podría producirse estimulación cardiaca en momentos vulnerables de la repolarización (fenómeno de R sobre T ) con el riego de desencadenar taquicardia o fibrilación ventricular.
Por esta razón siempre habrá que valorar la idoneidad de reprogramar el MCP preoperatoriamente y limitar el empleo del imán, que tal vez debería aplicarse de forma intermitente, y sólo en el caso en el que se observe inhibición significativa del MCP.
– MCP/DAI ““ Frecuencia de base perioperatoria.
– NO ESTí DISPONIBLE EL PROGRAMADOR:
* MCP/DAI ““ Contactar con centro de control del dispositivo.
* MCP ““ Identificar frecuencia de imán.
* MCP/DAI ““ Fijación del imán a la carcasa y tipo de respuesta.
La aplicación de imanes a los DEIC nos obliga a desarrollar una serie de cuestiones:
a) ¿Son los imanes mágicos? Es frecuente oír comentarios como“ No pasa nada si tiene un MCP ponle un imán“ y como ironiza el Dr. Wallace“ Cuando escuchas este pensamiento mágico lo siguiente que te planteas es que si los imanes solucionan todos los problemas de los MCP ¿por qué no llevan incorporados los MCP un imán directamente?“ Lo cierto es que no son mágicos y pretender que solucionan todos los problemas perioperatorios de los diferentes DEIC con su aplicación es una falacia.
Los imanes únicamente producen un cambio programable en la forma de actuación de los DEIC que dependerá del fabricante, del tipo de dispositivo y de que tengan activada o no la función magnética.
– En los DAI: los imanes desactivarán sólo la función de desfibrilación. En la mayoría de DAI la capacidad de detectar arritmias se recuperará cuando e imán se retira. Sin embargo hay excepciones: en algunos modelos de Boston Scientific (Guidant) se produce una desactivación permanentemente del dispositivo y necesita ser reprogramado para que vuelva a funcionar. En otros como el Ventak la aplicación del imán producirá una estimulación sincrónica con la onda R de 30 segundos seguido de un tono continuo que significa que el DAI se ha desactivado. El imán entonces debe ser retirado y debe volverse a aplicar para reactivar de nuevo el dispositivo.
– En los MCP: en estos casos generalmente se producirá un ritmo asincrónico. La frecuencia de estimulación cuando se aplica un imán no es programable y depende del fabricante: Medtronic 3 latidos a 100 lpm seguidos de frecuencia cardiaca a 85 lpm.; Boston Scientific (Guidant) 100 lpm; St. Jude 98,5 ó 100 lpm y Biotronic 90 lpm. Estas frecuencias cardíacas elevadas podrían no ser adecuadas para todos los pacientes cardiópatas sometidos a cirugía.
b) Supón que la vida de tu paciente dependiera del correcto funcionamiento de un ordenador. Si el ordenador falla el paciente muere. Si dentro del quirófano el paciente se encuentra en apuros por IEM, ¿presionarías aleatoriamente las teclas del ordenador sin saber qué pasa? Seguramente no (Wallace A.) El imán en los MCP produce un cambio de modo que puede ser mejor o no que el que tenía previamente. Por ello muchos autores recomiendan, y así se recogen en el checklist que estamos desarrollando, verificar preoperatoriamente la frecuencia magnética de MCP para entrar a quirófano sabiendo qué efecto tendrá la colocación del imán.
Intraoperatorio
– Comprobar disponibilidad de Imán.
– Comprobar disponibilidad de un equipo de desfibrilación y de estimulación temporal.
– Colocación de palas adhesivas de desfibrilación en localización anteroposterior.
– Monitorización continua de ECG y onda de pulsioximetría: en general estos sistemas de monitorización ofrecen toda la información necesaria para evaluar la función del MCP durante y después de la cirugía.
– Activar modalidad de monitorización de MCP si está disponible: filtra los artefactos eléctricos, mejora la señal del MCP y previene que se produzca contaje de a espícula del MCP y del QRS por separado.
– Colocar el adhesivo de la línea de tierra de tal forma que una línea imaginaria con el bisturí pase a más de 15 cm.
Postoperatorio
– Mantener la monitorización ECG, la pulsioximetría y el equipo de estimulación temporal/desfibrilador presente mientras las terapias del DAI están desactivadas o el DEIC se encuentra en VOO o DOO.
– Revisar y reprogramar si es necesario (Tabla 2)
– Problemas perioperatorios.

Bibliografía
1.- Rooke GA, Bowdel TA Perioperative management of pacemakers and implantable cardioverter defibrillators: It´s not jjust about the magnent. Anesth Analg 2013; 117:292-294. (PubMed)
2.- Ruiz N, Buisan F, Fulquet E. Marcapasos y desfibriladores automáticos implantables: implicaciones anestésicas y manejo perioperatorio. Rev Esp Anestesiol Reanim 2009;56:97-107.(PubMed) (pdf)
3.- Samartín RC Registro Español de Marcapasos. IX Informe Oficial de la Sección de Estimulación Cardiaca de la Sociedad Española de Cardiología. Rev Esp Cardiol.2012; 65 :1117-32. (PubMed) (pdf) (pdf_english)
4.- Crossley GH, Poole JE, Rozner MA et al. The Heart Rhythm Society / American Society of Anesthesiologists expert consensus stament on the perioperative management of patients with implantable defibrillators, pacemakers and arrhythmia monitors: Facilities and practice management. Heart Rhythm 2011;8:1114-1150. (PubMed)
5.- Focused 2012 Update of the Canadian Cardiovascular Society Atrial Fibrillation Guidelines: Recommendations for Stroke Prevention and Rate/Rhythm Control. Can J Cardiol 2012. (PubMed)
6.- American Society of Anesthesiologists Practice advisory for the perioperative management of patients with cardiac implantable electronic devices: pacemakers and implantable cardioverter-defibrillators: an updated report by the American Society of Anesthesiologists Task Force on Perioperative Management of Patients With Cardiac Implantable Electronic Devices Anesthesiology 2011;114:247-261. (PubMed)
7.- Monserrat Ripoll C., Cardona Pereto J., Llácer Borrás F., Ortega Andrés C., Tarín-Royo, F. Ramos Bodi C. Conceptos Básicos sobre Estimulación Cardiaca. Rev Electron AnestesiaR 2011; Vol 3 (9): 139. (PubMed)
8.- Pinski SL. Interference with cardiac pacing. Cardiol Clin 2000;18:219. (PubMed)
Lecturas Recomendadas
– Pacemakers for Anesthesiologists Made Incredibly Simple, by Arthur Wallace, M.D., Ph.D. April 2008. (pdf)
– Manejo perioperatorio de pacientes portadores de Dispositivos de control del ritmo cardíaco: Desfibriladores automáticos implantables y marcapasos. Fernando Franch Monfort, Pedro Fernández Martínez (pdf)
Daniel Paz Martín MD PhD DESA EDIC. Unidad de Reanimación. Servicio de Anestesiología y Reanimación. Complejo Hospitalario de Toledo.Alberto Puchol Calderón MD. Unidad de Arritmias Servicio de Cardiología Complejo Hospitalario de Toledo.

 Paz Martín, D., Puchol Calderón, A.
Paz Martín, D., Puchol Calderón, A.



What about oven roasting the ttomaoes first, and then proceeding with the recipe including the boil? Or half roasted, half just chopped? I’d like to do this to use up some yellow heirloom grape-sized ttomaoes, and possibly throw in some basil, but peeling isn’t worth the effort and I like the possibility of adding the caramelized flavor of roasted ttomaoes. Thanks even if that’s a no-go, safety wise, the recipe as is sounds great!