Orduña Valls, JM. (1), Rodriguez Huete, A. (2), Lopez Pais, P. (1), Carceller Ruiz, J. (1), Dominguez Garcia, MM. (3), de la Luz Canovas Martinez, M. (SED) (2).
(1) Unidad del Dolor. Servicio Anestesiología. Complejo Hospitalario Universitario de Santiago de Compostela.
(2) Unidad del Dolor. Servicio Anestesiología. Complejo Hospitalario Universitario de Orense.
(3) Responsable Unidad del Dolor. Servicio Anestesiología Hospital Insular de Lanzarote.
SOCIEDAD ESPAÑOLA DE DOLOR. SED
Introducción
La articulación sacroilíaca (ASI) es la articulación axial más larga del cuerpo con una superficie de 17,5 cm. Es una articulación diartrodial, anfiartrósica irregular y monoaxial en la que solo el tercio anterior de la articulación es una verdadera sinovial, siendo el resto el resultado de una compleja red de conexiones ligamentosas.
Presenta una movilidad limitada (cuatro grados de movimiento y 1,6 mm de traslación total). Su objetivo principal consiste en proporcionar estabilidad al eje del cuerpo, lo cual consigue por medio de varios mecanismos:
a) Trasmisión y dispersión de las cargas desde el tronco hacia los miembros inferiores.
b) Limitación de la rotación del eje del axis.
Su situación anatómica estratégica, así como la intensidad de las fuerzas que se ve obligada a soportar, hacen que sea una fuente frecuente de dolores lumbares de etiología inespecífica.
El dolor de la ASI está definido como un dolor localizado en la región de la articulación, reproducible por test de stress específicos y potencialmente tratable con infiltración de la articulación con anestésicos locales (AL). Su prevalencia varía ampliamente en función del mecanismo utilizado para su diagnóstico (16-30%), por lo que la IASP (International Association for the Study of Pain) formuló unos criterios diagnósticos específicos. (Tabla 1).
Tabla 1.- Criterios diagnósticos de la IASP
El origen de su inervación sigue siendo un tema de controversia, siendo principalmente dependiente de ramos sacros y lumbares bajos. De esta forma:
-La inervación posterior proviene de las ramas laterales de los ramos dorsales de L5 a S3 o L4 – S4 (dependiendo del autor consultado) (1).
-La inervación anterior proviene de ramas ventrales de L2 a S2, L4 a S2 y/o de L5 a S2 .
Clínica y diagnóstico
El síntoma principal será el dolor alrededor de la ASI, con epicentro en la espina iliaca póstero-superior (EIPS) y el trocánter mayor. Suele presentar una distribución unilateral (aunque puede variar en función de la etiología). con irradiación hacia la nalga y cara posterior del muslo (pero sin alcanzar la rodilla). Es un dolor de características mecánicas, desencadenado por la realización de actividades de transición postural (subir escaleras, levantarse de la silla y salir del coche), con alivio frecuente del mismo tras la relajación de los isquio-tibiales al sentarse. Las características del dolor son opresivas y quemante, con patrones de irradiación diversos
Exploración Física: dentro de las múltiples pruebas de provocación de dolor de la ASI, en la actualidad las que poseen mayor grado de sensibilidad y especificidad son las siguientes:
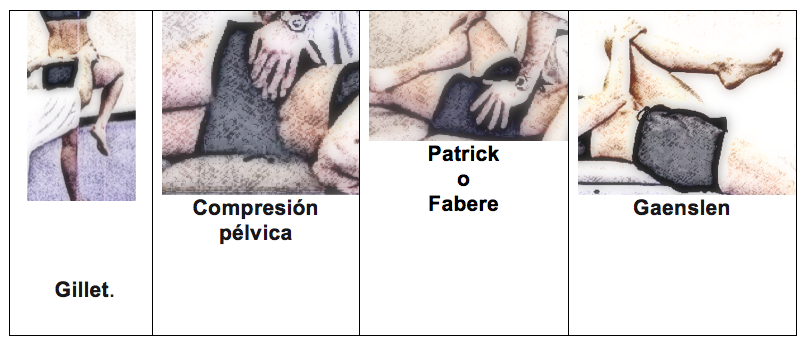
– La prueba de Gillet o prueba de palpación del movimiento: con el paciente de pie con los pies separados por 30 centímetros, el examinador se coloca detrás del mismo procediendo a la palpación de las apófisis espinosas S2 con un pulgar y la EIPS con el otro, le pide posteriormente al paciente que flexione la cadera y la rodilla del lado a examinar. Tabla 2.
Es positivo si la EIPS no se mueve a dorsal y caudal respecto a S2 (sensibilidad de 0,43 una especificidad de 0,68, con una razón predictiva positiva de 1,3 y una razón predictiva negativa de 0,84).
– La prueba de compresión pélvica se realizará colocando las manos sobre las crestas iliacas y los pulgares sobre las espinas iliacas anterosuperiores, se comprime en dirección dorso lateral.
Tabla 2
Es positivo si se reproduce el dolor .
– La prueba de Patrick o Fabere se realizará con el paciente en decúbito supino con la rodilla y cadera del paciente flexionada a 90º. En esta posición se colocará el pie sobre la rodilla contralateral, en dicha posición el examinador desplazará lentamente el muslo con un movimiento de abducción y rotación externa. Tabla 2
La prueba resultará positiva si el paciente presenta dolor en la región de la Sacroilíaca.
– La prueba de Gaenslen se realizará en posición de decúbito supino con ambas piernas extendidas. Así el paciente procederá a realizar una flexión pasiva total de la rodilla (de la extremidad a explorar) mientras la cadera opuesta permanecerá en extensión. Entonces se aplicará una sobrepresión a la extremidad flexionada.
El test resulta positivo si se reproduce el dolor .
Cualquiera de ellas por separado carecen de valor diagnóstico especifico, siendo necesarias al menos tres pruebas clínicas positivas para obtener un alto valor predictivo de dolor de la ASI .
Las pruebas de imagen no suelen tener una adecuada correlación clínica. Sin embargo, son imprescindibles para descartar procesos que requieran intervención médica o quirúrgica urgente.
La prueba diagnóstica definitiva es el bloqueo diagnóstico positivo a dos AL de diferente duración. Esta deberá ser realizada bajo guía de rayos X con comprobación con contraste yodado de la situación intra-articular
Opciones terapéuticas
El tratamiento del dolor de la articulación sacroilíaca es un proceso multidisciplinar, que debe incluir terapia conservadora (farmacológica, terapia cognitiva, rehabilitación adecuada) y, si fuera necesario, terapia intervencionista.
Terapia intervencionista:
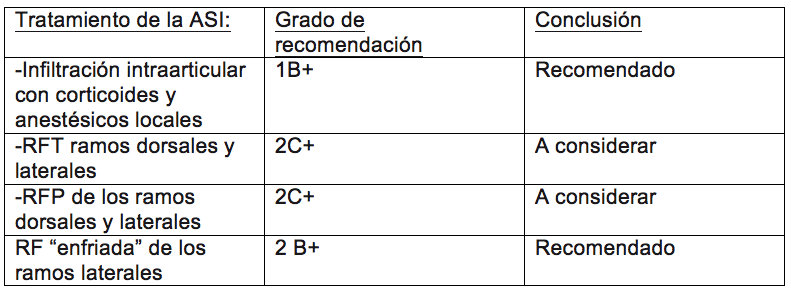
Infiltraciones intra-articulares: se ha demostrado el beneficio de la infiltración intra-articular de la ASI con corticoides. Demostrándose además la importancia en términos de eficacia del depósito del corticoide en el interior de la articulación.
Tratamiento con radiofrecuencia de la articulación sacroilíaca: su eficacia en el tratamiento del dolor de origen en la ASI está ampliamente apoyado por la evidencia. Sin embargo, los“ targets“ seleccionados en los diferentes estudios han ido variando (1).
Así Ferrante (2) describió la aplicación de varias lesiones de RF térmica monopolar a nivel intra-articular (como desventaja de esta técnica señalar que únicamente actuaremos sobre el tercio postero-inferior de la articulación). En lo que respecta a la aplicación de radiofrecuencia térmica (RFT) sobre los nervios encargados de la articulación ha habido discrepancias: así Cohen y Abdi (3) aplicaron lesiones de RFT a los ramos dorsales de L4- hasta S4, mientras que Yin et al. (4) en su estudio excluían al ramo de L4.
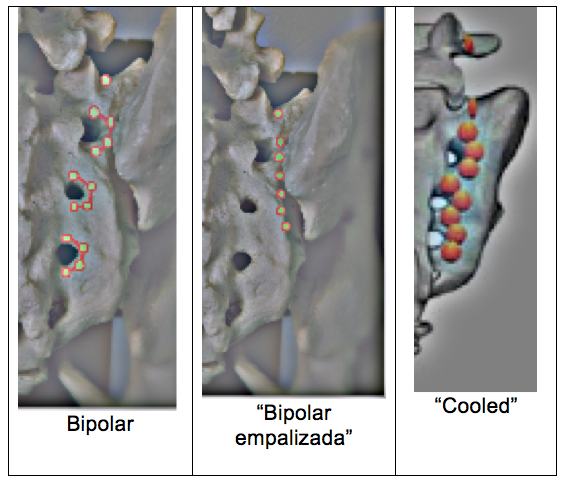
Con el fin de aumentar el área de lesión aplicada Burnham y Yasui (5) aplicaron la variante bipolar de la RF en posición lateral a los forámenes sacros posteriores (combinado con lesiones de RFT monopolar a nivel de la raíz dorsal de L5). Cosman (6) en base a los estudios previos (1), introdujo la técnica en empalizada a través de la cual posicionaba seis agujas laterales a los forámenes de S1 y S3 incrementando las posibilidades de lesión de la inervación. Otra variante de RF utilizada es la RF enfriada o “cooled“, Cohen et al. en su estudio demostraron como el uso de esta permitía obtener beneficios gracias a aumentar el área sobre la que se ejercía la lesión. Por medio de un ensayo aleatorizado con comparación con placebo trataba con RF convencional los ramos dorsales de L4 y L5. Mientras que a los forámenes sacros desde S1 hasta S3 les aplicaba RF“ cooled“. Esta técnica demostró su eficacia en el tratamiento de la articulación (sin embargo su coste ha hecho que no se generalice en todos los países).
En lo que respecta a la RF pulsada (RFP) Vallejo et al. (7) estudiaron como su aplicación sobre los ramos dorsales de L4 y L5 y a nivel intra-articular podría generar beneficios en términos de alivio duradero del dolor. Obtuvieron un 41,3 % de respuesta, que se reducía al 12% pasados seis meses.
Recientemente este mismo grupo de trabajo realizó una comparación en cadáver de los efectos en el área de lesión de la aplicación de RF“ cooled“ y RF bipolar obteniendo datos muy interesantes.
Simplicity: dispositivo de reciente introducción con el que se lleva a cabo lesiones por medio de RF bipolar sobre seis puntos. El dispositivo se introduce en dirección craneal desarrollando un trayecto entre S4 y S1.
Descripción de las técnicas Intervencionistas
Infiltración intra-articular clásica
Para la realización de todas ellas será necesario situar al paciente en decúbito prono. Para el depósito de sustancias en el interior de la articulación podremos hacer uso de la guía con rayos x o bien de la ecografía.
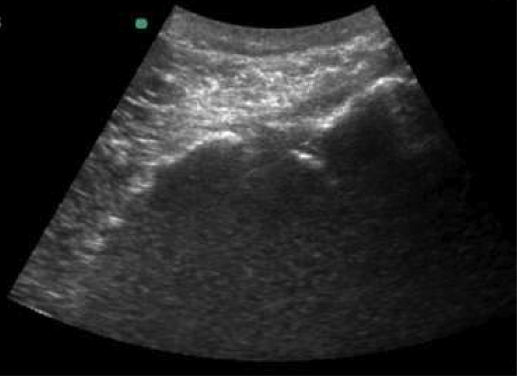
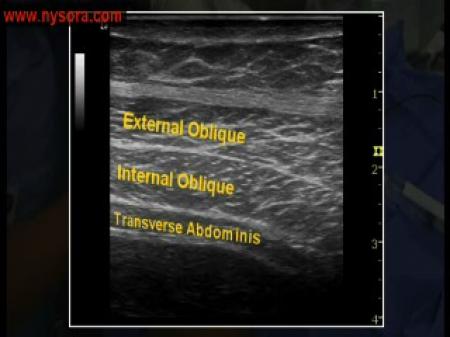
Método eco guiado: usando una sonda ecográfica combex, se coloca el transductor en posición trasversa con respecto al sacro (a nivel del hiato sacro). Una vez allí el transductor es movido lateralmente y en dirección cefálica hasta que el contorno del íleon sea claramente identificado. La hendidura presente entre el borde medial del íleon y el límite lateral del sacro corresponde a la articulación sacro-iliaca. Allí, bajo visión directa en plano, posicionaremos la aguja a través de la que depositaremos el fármaco a infundir. (Figura 2).
Método guiado por rayos x: con el paciente decúbito prono situaremos el arco en C en posición antero-posterior (AP) sobre la ASI. Así visualizaremos el borde inferior de la ASI como una V (con los bordes posterior“”línea medial“”y anterior“”línea lateral“”). A continuación, daremos inclinación oblicua contralateral al arco para hacer coincidir los bordes anterior y posterior de la articulación. La aguja para este procedimiento se introducirá entre 1 y 2 cm. craneal al límite distal de la articulación. Allí se introducirá una aguja de 22 G donde una vez comprobada la situación intra-articular con contraste (0,5 ml) se infunde la mezcla de corticoide y AL. (Figura 3).
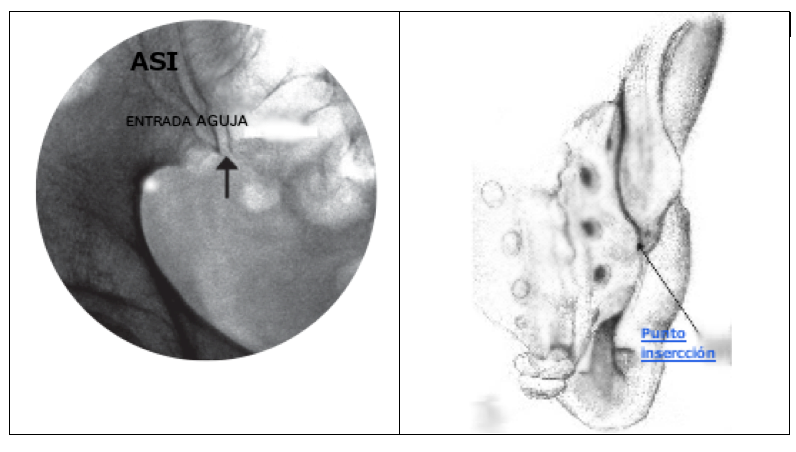
Radiofrecuencia convencional de los ramos laterales sacros
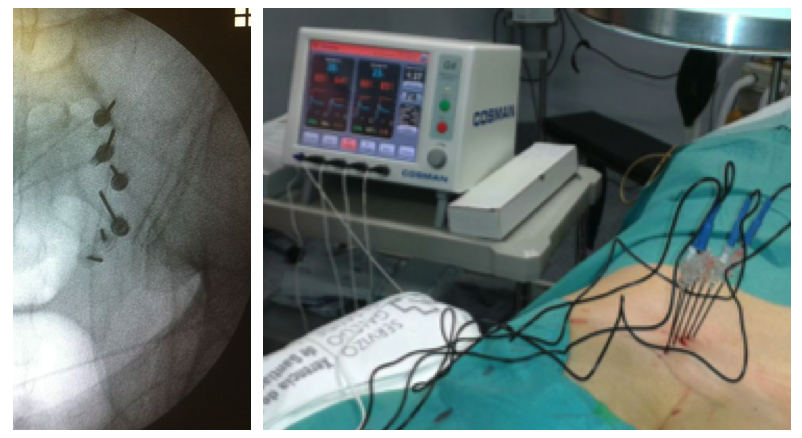
Con el paciente en decúbito prono, se procede a la visualización radiológica de los forámenes sacros posteriores. Con el arco en C en posición AP se optimiza la imagen fluoroscópica del disco L5-S1 (teniendo en cuenta que el foramen mayor es el ventral en esta posición del arco). Con esta visión fluoroscópica se procede a la lesión de los“ target“ seleccionados. Para el ramo posterior de L5 se situará la aguja de RF en la unión del ala sacra con la raíz del proceso articular superior de S1. Allí se realizará la lesión con los parámetros habituales de RFT tras las comprobaciones pertinentes. Para la lesión de los ramos laterales sacros (S1-S3) se situarán las agujas en las siguientes posiciones en relación con el foramen sacro: en la ASI derecha las agujas serán situadas en S1 y S2 en la posición correspondiente a la 1:30 y 5:30, en el S3 se situarán en la posición de 1:30 y 4:30, mientras que en los forámenes del lado izquierdo las agujas se situarán en las posiciones de 7:00, 9:00 y 10:30 para S1 y S2 y 7:30 y 10:30 en S3. Una vez situadas las agujas se procederá a realizar RF monopolar.
Radiofrecuencia Bipolar
Bajo un procedimiento similar al anterior en cuanto a posición del paciente y visualización de los forámenes sacros, se procede a colocar las agujas de RF en los“ target“ seleccionados. Así, colocaremos una en la unión del ala sacra y la raíz del proceso articular superior de S1 con el fin de lesionar el ramo posterior de L5, donde realizaremos una lesión convencional monopolar. Para las lesiones de los ramos laterales, sacros de S1, S2 y S3, situaremos las agujas con punta activa de 10 mm (para una lesión de la ASI derecha) en los puntos correspondientes a las 12, las 2, las 4 y las 6 del reloj imaginario (que constituye el foramen) y a las 12,10 y 8 (para una lesión de la ASI izquierda). Una vez situadas, se realizan tres lesiones bipolares 12-2; 2-4; 4-6; tras estímulo sensitivo positivo (deseable menor 0,5 V), y negativo motor a > 1,5 V . 51. (Figura 4a).
Radiofrecuencia bipolar en empalizada
Con el paciente en decúbito prono, se situará el arco en C perpendicular al Sacro. Allí localizaremos el foramen sacro de S1, 1 cm. en dirección lateral posicionaremos la primera aguja de R, para posicionar el resto de las seis agujas en dirección caudal, con una separación de 10 mm. entre ellas ( la última debiera coincidir con el borde lateral de S3). Tras la verificación de positividad del estimulo sensitivo y negatividad del motor, se procede a la lesión con RFT bipolar a 80º durante tres minutos. Tras esto se realizará la lesión del ramo posterior de L5 bajo la sistemática previamente descrita. (Figura 4b)
Radiofrecuencia enfriada o“ cooled“
Con el paciente en decúbito prono, visualizando el foramen de S1, se coloca el electrodo hasta contactar con el sacro, tras esto se procederá a retirar unos milímetros, evitando el contacto con el periostio. Tras comprobar las impedancias (deberían ser entre 100-500 Ω ) y verificar la no situación de la aguja en el interior del foramen (Rx lateral), se realiza la lesión a 60º durante 150 segundos. Tras esta primera lesión se angulará la aguja 1 cm en dirección craneal para realizar una segunda lesión y 1 cm en dirección caudal para la tercera lesión. El proceso se repetirá con la misma sistemática en los forámenes de S2 y S3. (Figura 4c).
Radiofrecuencia pulsada
Técnica no neurolítica, con escasa evidencia en cuanto a su aplicación a este nivel. La radiofrecuencia será aplicada en su variante pulsada sobre los ramos posteriores de L4 y L5 así como sobre los ramos laterales de S1 y S2.
Figura 4 a,b,c.-Técnica de abordaje por radiofrecuencia
Nieveles de evidencia
Tabla 2 (8).- Niveles de evidencia de las Técnicas de abordaje
En cuanto a las nuevas técnicas de abordaje como la radiofrecuencia térmica bipolar en empalizada y el dispositivo simplicity, son necesarios estudios más extensos para determinar su nivel de evidencia.
Conclusiones
La ASI es una fuente frecuente de dolores lumbares inespecíficos cuyo origen ha de estar en consideración. Los dispositivos disponibles para su abordaje actualmente son múltiples, obteniendo en muchos pacientes estados“ libres de dolor“ durante amplios periodos de tiempo.
Bibliografía
1.- J. De Andrés Ares, G. Roca Amatriaín, A. Perucho González, et al. Bloqueo y radiofrecuencia de la articulación sacroilíaca. Rev Soc Esp Dolor 2012; 19(6): 335-345.
2.- Ferrante FM, King LF, Roche EA, et al. Radiofrequency sacroiliac joint denervation for sacroiliac syndrome. Reg Anesth Pain Med. 2001;26:137-42. (PubMed)
3.- Cohen SP, Abdi S. Lateral branch blocks as a treatment for sacro-iliac joint pain: a pilot study. Reg Anesth Pain Med. 2003;28:113-9. (PubMed)
4.- Yin W, Willard F, Carreiro J, et al. Sensory stimulation guided sacroiliac joint radiofrequency neurotomy: technique based on neuroanatomy of the dorsal sacral plexus. Spine. 2003;28:2419-25. (PubMed)
5.- Burnham RS, Yasui Y. An alternate method of radiofrequency neurotomy of the sacroiliac joint: A pilot study of the effect on pain, function and satisfaction. Reg Anesth Pain Med. 2007;32:12-9. (PubMed)
6.- Cosman ER Jr, Gonzalez CD. Bipolar radiofrequency lesión geometry: implications for palisade treatment of sacroiliac joint pain. Pain Pract. 2011;11(1):3-22. (PubMed)
7.- Vallejo R, Benyamin RM, Kramer J, et al. Pulsed radiofrequency denervation for the treatment of sacroiliac joint syndrome.Pain Med. 2006;7:429-34. (PubMed)
8.- Van Zundert J, Hartrick CT, Patijn J, Huygen F, Mekhail N, van Kleef M. Evidence based Interventional Pain Medicine According to Clinical Diagnoses. Pain Practice 2011; 11: 423-429. (PubMed)





Hola soy Julia tengo beset artritis fibromialgia artrosis tengo dolor crónico generalizado no me puedo mover y sufro mucho gracias
Hola soy javier boti borras llevo 20 operaciones entre fijaciones soldaduras de dico y cambios de neuroestimuladores.actualmente tras un tac seme a descubierto aflojamientos de los tornillos estrchamiento del canal y protusiones discales L1L2L3 estoy con effntora 600 cada 6 horas durogesyc matrix 100 cada 72 actic 800 cada 8 horas y liryca300 cada 12 hora y estoy con unos dolores orribles .unidad del dolor dice que pertenece a neurocirugia dr.Llacer unidad del dolor jose emilio llopis y dr.zavala hospital de la ribera alcira y yo con dolor y me pasan como una pelota necesito ayudA URGENTE JAVIER BOTI BORRAS SIP:0457589 tlfs:640042850 //965339773//665382964//637620300