Mª Luisa Mariscal Flores, ML. 1, Martínez Hurtado, E. 2, Calles Gato, D. 1, Cuesta Fernández, R. 1.
1.- H.U. Getafe. Madrid.
2.- H.U. Infanta Leonor. Madrid
Vamos a comentar con un pequeño resumen los artículos que nos han parecido más interesantes publicados en AnestesiaR en el año 2014 sobre Vía Aérea Difícil (VAD).
Esta es una iniciativa que llevamos haciendo desde hace 3 años, es una apreciación puramente subjetiva, considerando los artículos que más nos han aportado para nuestra práctica clínica.
________________
El primero es sobre los fallos y complicaciones que podemos tener al introducir un intercambiador tipo Cook, es un estudio prospectivo en 1177 pacientes para determinar la incidencia de fallos en el uso de este intercambiador y de las lesiones en Vía Aérea al introducirlo.
Se observó un fallo en el intercambio del 8-13%, sobre todo si se intercambiaban Tubos de Doble Luz. Además, se produjo Neumotórax hasta en 1,5% de intercambios del tubo endobronquial (TET).
Con ello sacamos como conclusión personal la gran importancia de ser especialmente cuidadosos cuando utilizamos estos dispositivos para intercambiar tubos o como medida transitoria en la extubación de los pacientes.
Debemos fijarnos en las medidas del intercambiador y hacerlas coincidir con las medidas del TET, para así poder calcular de forma exacta lo que queremos dejar del intercambiador en el interior de la tráquea.
Artículo original: McLean S, Lanam CR, Benedict W, Kirkpatrick N, Kheterpal S, Ramachandran SK. Airway exchange failure and complications with the use of the Cook Airway Exchange Catheter®: a single center cohort study of 1177 patients. Anesth Analg. 2013 Dec;117(6):1325-7. doi: 10.1213/ANE.0b013e3182a7cd3d. (PubMed) (pdf)
________________
Otro artículo interesante y práctico es la editorial ¿Usamos el manómetro rutinariamente al utilizar una Mascarilla Laríngea?
Se nos llama la atención de la importancia de utilizar el manómetro de presión tras el uso de Mascarilla Laríngea de forma rutinaria.
Comentan que cuando se usan los volumen de llenado del manguito que recomienda el fabricante, se obtienen presiones por encima de 60 cm de H2O (Brain aconsejaba nunca superar estas presiones).
Va comentando distintos mitos que se hacen con respecto a éste tema y que no son correctos.
Es una editorial para dar una llamada de atención en nuestra práctica diaria y aconseja que el «manómetro de presión debe ser una rutina después de usar mascarillas laríngeas» (también con TET) y nunca pasar de 60 cm de H2O y secundariamente desviar nuestra percepción de la ML“ in vivo“, teniendo en cuenta que la anatomía supraglótica es blanda y adaptable y si conocemos esto y lo tenemos en cuenta, se optimizará la función de la ML.
Artículo Original: Bick E, Bailes I, Patel A, Brain AI. Fewer sore throats and a better seal: why routine manometry for laryngeal mask airways must become the standard of care. Anaesthesia. 2014 Dec;69(12):1304-8. doi: 10.1111/anae.12902. Epub 2014 Oct 10. (PubMed) (pdf)
________________
Destacamos también el artículo ¿Administrar bloqueadores neuromusculares antes de ventilar con mascarilla facial? Un paso más.
La cuestión que se plantea es si deberíamos usar bloqueadores neuromusculares (BNM) y, posteriormente, Ventilar con Mascarilla Facial (VMF) a aquellos pacientes en que se sospeche una posible Ventilación Difícil, o bien ventilar inicialmente sin el uso de bloqueo neuromuscular.
Existen múltiples trabajos a favor y en contra de usar BNM en situaciones de probable Ventilación Manual Dificultosa, todos sin una clara evidencia de su apoyo.
Se plantea los mecanismos que pueden causar Dificultad de Ventilación:
– Problemas mecánicos que resulten en un inadecuado sellado entre la cara del paciente y la mascarilla.
– Dificultad para mantener una apertura de paso de aire. Esta es la más importante habilidad práctica para un anestesiólogo y va mejorando con la experiencia.
– Los agentes anestésicos y BNM reducen el tono muscular de la Vía Aérea Superior (VAS), pudiendo originar obstrucción de la misma, lo cual puede hacer que la VMF sea más difícil.
– Un aumento de los reflejos de la VAS en el periodo inmediato postinducción incluye laringospasmo y rigidez muscular, y esto puede hacer más difícil la VMF.
Y comenta que, actualmente, existen 3 abordajes que se han mantenido:
1.- La técnica“ de siempre“: inducción de la anestesia seguida de chequeo de la VMF y, si hay dificultad o imposibilidad de ventilación, despertar al paciente. Pero esta parte de la situación se ha demostrado en distintos trabajos que no se lleva acabo, y resulta excepcional despertar al paciente por imposibilidad de ventilar sin antes haber intentado una intubación (0,004%).
2.- Un abordaje híbrido: se chequea la VMF y, si es fácil se administra BNM de larga duración, y si es difícil se administra uno de corta duración.
3.- El abordaje favorito de Calder y Yentis: administrar BNM antes de la VMF. Esto es lógico desde que la evidencia sugiere que la ventilación se mantiene o mejora pero nunca empeora con los BNM y, si hubiera imposibilidad para ventilar, el rescate de la VA es facilitado.
Finaliza su editorial diciendo: “ninguna técnica de VA bajo Anestesia General se puede garantizar que funcione siempre, pero los BNM dan más soluciones que problemas y deberían ser administrados antes de chequear la VMF“.
Artículo original: A. Patel. Facemask ventilation before or after neuromuscular blocking drugs: where are we now? Anaesthesia 2014; 69: 801-15. (PubMed) (web)
________________
Otro artículo que queríamos reseñar es sobre El mercado de los videolaringoscopios: pasado, presente y futuro.
En la década pasada los Videolaringoscopios han transformado profundamente el manejo de la Vía Aérea. Su reciente inclusión en el algoritmo de el ASA del 2013 para el manejo de la Vía Aérea Difícil los han validado como una opción.
El pionero, el Glidescope, ha inspirado a otras compañías, y en estos años el mercado ha crecido mucho y la mayoría de los dispositivos tienen más similitudes que diferencias. Todos ellos han mejorado la visión de la Laringoscopia Directa, pero todavía no se ha encontrado el videolaringoscopio ideal.
Artículo Original: Rothfield, K. MD. The Video Laryngoscopy Market: Past, Present, and Future. Anesthesiology News Guide to Airway Management, 2014; 40(8): 29-34. (pdf)
________________
Por último comentar este trabajo, predictores de incidencia conjunta de ventilación manual difícil con intubación difícil ¿Qué hay de nuevo?
Los datos de este estudio suponen también la primera guía empírica para la predicción de ventilación manual difícil junto con intubación difícil. Doce de los predictores analizados demostraron tener significancia estadística.
Las variables que demostraron una relación significativa con la ventilación e intubación difíciles fueron:
– Edad >46 años.
– Sexo masculino.
– IMC >30.
– Distancia tiromentoniana reducida.
– Mallampati 3-4.
– Barba.
– SAHS.
– Presencia de dientes.
– Limitada extensión cervical.
– Dificultad para prognar.
– Cuello grueso.
– Cambios cervicales postradiación-masa cervical.
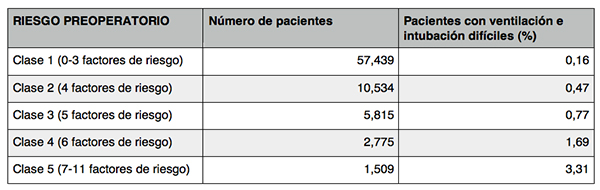
Una adecuada valoración de la vía aérea debería incluir todos estos predictores. De esta manera, los pacientes podrían ser estratificados según el riesgo de presentar ambas circunstancias (clase 4 y 5 son de alto riesgo) (Tabla 1).
Tabla 1. Clasificación de riesgo preoperatorio. Traducido del original (A report from the Multicenter Perioperative Outcomes Group. Ketherpal S et al. Anesthesiology 2013;119:00-00)
La mayoría de los 12 predictores ya habían sido identificados como de riesgo para ventilación difícil ó intubación difícil, pero este es el primer estudio que los analiza de forma conjunta.
Artículo Original: Incidence, predictors and outcome of difficult mask ventilation combined with difficult laryngoscopy. A report from the Multicenter Perioperative Outcomes Group. Ketherpal S et al. Anesthesiology 2013;119:00-00.