Guerrero-Domínguez, R. 1, López-Herrera-Rodríguez, D. 1, Acosta Martínez, J. 1, García-Santigosa, M. 2, Ontanilla A. 2
Facultativos Especialistas en Anestesiología y Reanimación.
1 Hospital Universitario Virgen del Rocío de Sevilla. España.
2 Hospital Infantil, Hospitales Universitarios Virgen del Rocío de Sevilla. España.
Presentación del caso
El síndrome o secuencia de Pierre Robin (SPR) es una rara afección genética con una incidencia de 1 por cada 8.500 recién nacidos (1), descrita en 1923 por Robin (2). Se caracteriza por la triada clásica de glosoptosis, obstrucción de la vía aérea y alteraciones mandibulares como hipognatia, micrognatia o retrognatia (3). No obstante, el 60-90% de los casos también asocian deformidades en el paladar, como paladar hendido o fisura palatina (2). En el 40% de los pacientes con SPR éste se presenta de forma aislada, mientras que en un 60 % lo hace coexistiendo con otros síndromes con alteraciones craneofaciales (1). La hipoplasia mandibular causa un prolapso de la base de la lengua contra la pared faríngea posterior provocando una obstrucción a nivel del espacio retrofaríngeo que puede requerir, en casos severos, tratamiento quirúrgico como la cirugía de distracción osteogénica mandibular (DOM) (2) (4).
Presentamos el caso de un paciente de 8 meses de edad y 6,5 kg. de peso con diagnóstico de SPR. Se programó para realizar de forma electiva una cirugía de DOM por obstrucción severa de la vía aérea superior. Como antecedentes personales presentaba dificultad para la deglución, retraso psicomotor, comunicación interauricular (CIA) ostium secundum, laringomalacia y fisura palatina.
A la exploración se objetivó una llamativa micrognatia y dificultad en la apertura bucal (cavidad oral pequeña). Como pruebas complementarias preoperatorias se realizaron hemograma, bioquímica, estudio de coagulación, radiografía de tórax y electrocardiograma sin objetivarse alteraciones.
Dados los signos predictores de Vía Aérea Difícil detectados en la exploración física se decidió realizar intubación nasotraqueal mediante fibrobroncoscopio bajo sedación inhalatoria.
En el quirófano se monitorizó con presión arterial no invasiva, pulsioximetría (SpO2) y electrocardiograma. Bajo sedación con sevoflurano al 2% se canalizó una vía venosa periférica, se administraron 0,1 mg. de atropina iv. y 30 μg. de fentanilo. Con el paciente en ventilación espontánea y administración de lidocaína tópica por fosa nasal derecha se introdujo a través de la apertura glótica el fibrobroncoscopio y tubo rígido número 4,5. Se confirmó la correcta colocación de tubo nasotraqueal mediante capnografía y auscultación pulmonar. El mantenimiento anestésico fue llevado a cabo con sevoflurano 1 CAM, como bloqueante neuromuscular una dosis única de 1,5 mg de cisatracurio y dosis total de fentanilo de 60 µg.
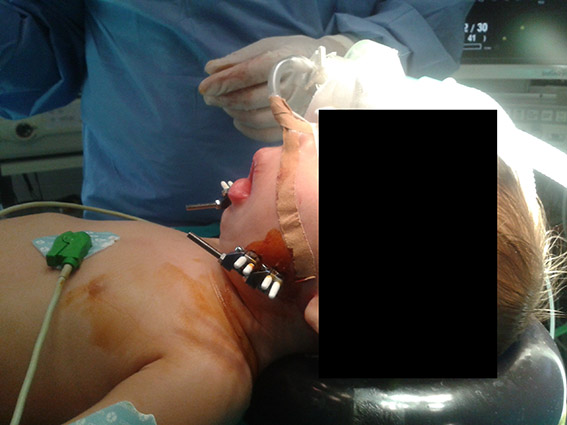
En el trascurso de la intervención quirúrgica, y tras la colocación de los distractores externos (Figura 1), se objetivó una pérdida de señal en la capnografía, coincidente con una desaturación inmediata y bradicardia a una frecuencia de 68 latidos por minuto por una movilización del tubo endotraqueal y la consiguiente extubación accidental. La ventilación con mascarilla facial resultó muy dificultosa. Se administraron 0,1 mg. de atropina y se realizó una intubación urgente endotraqueal mediante laringoscopia directa (Cormack-Lehane IV) a ciegas por dos anestesiólogos distintos muy experimentados, resolviéndose el cuadro de hipoxemia y prosiguiéndose con el procedimiento quirúrgico.
Figura 1.- Paciente con SPR y colocación de distractores osteogénicos mandibulares externos. Se aprecia importante retrognatia
(imagen tomada con consentimiento de familiares)
El paciente se mantuvo estable hemodinámicamente durante el resto de la intervención quirúrgica (Figura 1) de 72 minutos de duración, con frecuencia cardíaca de 120 a 130 latidos por minuto, presión arterial sistólica entre 80 y 90 mmHg. y spO2 de 98 a 99%.
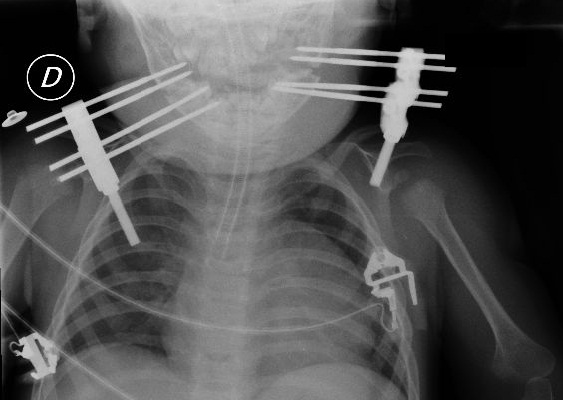
Tras finalización del procedimiento quirúrgico se trasladó a la unidad de cuidados críticos sedoanalgesiado, intubado y conectado a ventilación mecánica para extubación diferida, realización de pruebas de imagen (Figura 2) y estricta vigilancia respiratoria en el periodo postoperatorio.
Figura 2.- Imagen radiográfica postoperatoria objetivándose los dispositivos de distracción mandibular
Discusión
En el SPR el principal problema para los anestesiólogos radica en el manejo de la Vía Aérea Difícil (VAD). La intubación endotraqueal en pacientes con compromiso respiratorio asociado conlleva un alto riesgo de morbimortalidad (1), relacionándose con la mayoría de los incidentes críticos anestésicos en estos pacientes.
La asociación de glosoptosis con hipoplasia mandibular reduce las dimensiones de la cavidad oral con el consiguiente riesgo de obstrucción de la vía aérea (4). El espacio mandibular anterior es aquel en el que la lengua puede ser desplazada durante la laringoscopia. Cualquier condición que reduzca este espacio, como la hipoplasia mandibular, se correlaciona con una dificultad en la intubación endotraqueal ya que la lengua se desplaza posteriormente e impide una adecuada alineación de los ejes laríngeo, faríngeo y oral durante la visión laringoscópica directa. Ello impide una visualización de la glotis de forma adecuada.
Como consecuencia de estos hallazgos clínicos, los pacientes con SPR pueden presentar una obstrucción súbita de la vía aérea superior, pudiendo comprometer la permeabilidad de la misma ocasionando episodios de hipoxemia que precisan intubación endotraqueal urgente (4).
En el SPR la presentación, la severidad y el estado funcional son muy variables, determinando el grado de obstrucción de la vía aérea un manejo conservador o más agresivo (2). A largo plazo, estos pacientes pueden presentar cor pulmonale, dificultad para la alimentación con desnutrición, retraso en el crecimiento y deterioro cognitivo (1,4).
Entre las estrategias para disminuir la obstrucción de la vía aérea superior se encuentran las más conservadoras, como posicionar al paciente en decúbito lateral o en decúbito prono para dormir, uso de cánulas nasofaríngeas, presión positiva continua en la vía aérea (CPAP) o intubación endotraqueal (4). Cuando la obstrucción es severa y no se controla mediante estos procedimientos se requiere una terapia más invasiva como la glosopexia, la DOM o la traqueostomía, precisándose una anestesia general e intubación endotraqueal para estos procedimientos (4).
La cirugía de DOM supone una alternativa eficaz a los métodos invasivos tradicionales para mejorar la permeabilidad de la vía aérea y corregir la obstrucción de la misma. Con esta técnica se ha reducido el número de traqueostomías (2). La técnica quirúrgica consiste en un avance mandibular anterior produciendo una elongación ósea con el consiguiente desplazamiento de la base de la lengua mediante el empleo de distractores externos o internos (2). Se ha demostrado que tras dicha intervención mejora notablemente la ventilación con mascarilla facial e intubación endotraqueal en intervenciones posteriores (4).
La VAD en el SPR así como la baja incidencia del mismo supone un desafío para los anestesiólogos, tanto en casos de apnea obstructiva e insuficiencia respiratoria aguda que inevitablemente conllevan a una intubación endotraqueal urgente en las unidades de cuidados intensivos, o bien cuando se requiere una intervención quirúrgica bajo anestesia general.
Las peculiaridades anatómicas en el SPR han conllevado al desarrollo de diversas estrategias y protocolos para un abordaje de la vía aérea previsiblemente difícil que permita una intubación traqueal exitosa (1). En el manejo de VAD pediátrica se prefiere una inducción anestésica inhalatoria evitando los bloqueantes neuromusculares que podrían agravar la obstrucción subyacente de la vía aérea superior. Se recomienda el mantenimiento de una ventilación espontánea hasta que la vía aérea esté asegurada. En función de los algoritmos de manejo de VAD pediátrica (5), se han descrito diversas técnicas anestésicas para el control de la misma como la inserción de una mascarilla laríngea LMA, intubación con fibrobroncoscopio a través de esta misma (5), videolaringoscopio e intubación traqueal con fibrobroncoscopio, siendo ésta última considerada el“ gold estándar“ (5) en pacientes pediátricos con sospecha de VAD, y estando especialmente indicada en casos de deformidades craneofaciales (5), como es el SPR. Es muy importante una rigurosa valoración preoperatoria que nos permita predecir el riesgo de VAD y establecer un plan de actuación.
Aunque se ha descrito el empleo de mascarilla laríngea LMA en el manejo de la VAD, en este caso parece desaconsejado por dos motivos: por un lado, la reducción de la cavidad oral por la hipoplasia mandibular (4) podría dificultar en exceso su inserción, así como movilizaciones de la misma durante el procedimiento con riesgo de hipoxemia. Por otro lado, en la cirugía para DOM, se precisa una intubación nasotraqueal para facilitar el acceso a la cavidad oral al equipo quirúrgico.
En resumen, bajo nuestra experiencia, recomendamos una sedación mediante sevoflurano y anestesia de la vía aérea con lidocaína tópica, manteniendo una correcta ventilación espontánea que evitaría la obstrucción de la vía aérea superior asociada a la pérdida de tono muscular por la anestesia general y el empleo de bloqueantes neuromusculares.
Consideramos, apoyados en la literatura existente, la intubación mediante fibrobroncoscopio el método más seguro en el manejo de la vía aérea en el SPR.
Bibliografía
- Marston AP, Lander TA, Tibesar RJ, Sidman JD. Airway management for intubation in newborns with Pierre Robin sequence. Laryngoscope 2012; 122(6):1401-4. PubMed.
- Roy S, Munson PD, Zhao L, Holinger LD, Patel PK. CT analysis after distraction osteogenesis in Pierre Robin Sequence. Laryngoscope. 2009; 119(2):380-6. PubMed
- Schaefer RB, Gosain AK. Airway management in patients with isolated Pierre Robin sequence during the first year of life. J Craniofac Surg. 2003; 14(4):462-7. PubMed
- Frawley G, Espenell A, Howe P, Shand J, Heggie A. Anesthetic implications of infants with mandibular hypoplasia treated with mandibular distraction osteogenesis. Paediatr Anaesth. 2013; 23(4):342-8. PubMed
- Andreu E, Schmucker E, Drudis R, Farré M, Franco T, Monclús E, et al. Algorithm for pediatric difficult airway. Rev Esp Anestesiol Reanim. 2011; 58:304-11. PubMed


1 Comment