Autores: Santos-Martín L(1), Escudero-Padial E (1) Mínguez-Castellanos A (2).
(1) Servicio de Anestesiología, Reanimación y Terapéutica del dolor. Complejo Hospitalario Universitario de Granada. Granada.
(2) Servicio de Neurología. Instituto de Investigación Biosanitaria ibs. GRANADA. Complejo Hospitalario Universitario de Granada. Granada.
INTRODUCCIÓN
La anestesia locorregional (ALR) está considerada uno de los mayores avances dentro de la práctica anestésica. Tener alternativas a la anestesia general supone, en muchos pacientes, grandes ventajas de manejo y un mayor grado de seguridad. Sin embargo, clásicamente se ha considerado este tipo de anestesia contraindicada, al menos relativamente, en pacientes con patología neurológica en general, considerando arriesgado el uso de fármacos con potencial neurotóxico y con ello un posible agravamiento neurológico. Teniendo en cuenta la amplia variedad de enfermedades neurológicas existentes, es necesario conocer aquellos aspectos básicos que nos ayudarán a escoger la técnica más adecuada. En este trabajo revisamos el uso de ALR en enfermedades musculares y en las que afectan a la unión neuromuscular.
MÉTODOS
Hemos realizado una actualización de los aspectos fundamentales de las miopatías y la patología de placa motora, así como un análisis bibliográfico usando PubMed como principal motor de búsqueda. Hemos seleccionando las publicaciones más relevantes y recientes, incluyendo revisiones, series de casos y casos clínicos, de este tipo de pacientes sometidos a ALR.
DESARROLLO
1. MIOPATÍAS
Las miopatías son enfermedades que afectan selectivamente a los músculos, configurando un grupo amplio y heterogéneo de enfermedades. Son debidas a múltiples causas, pudiendo ser hereditarias o adquiridas. Las hereditarias a su vez se pueden clasificar atendiendo a criterios clínico-genéticos, representando enfermedades con características distintivas que es interesante conocer por sus consecuencias en el manejo anestésico. Existen cuatro grandes grupos que se representan en la Tabla 1.
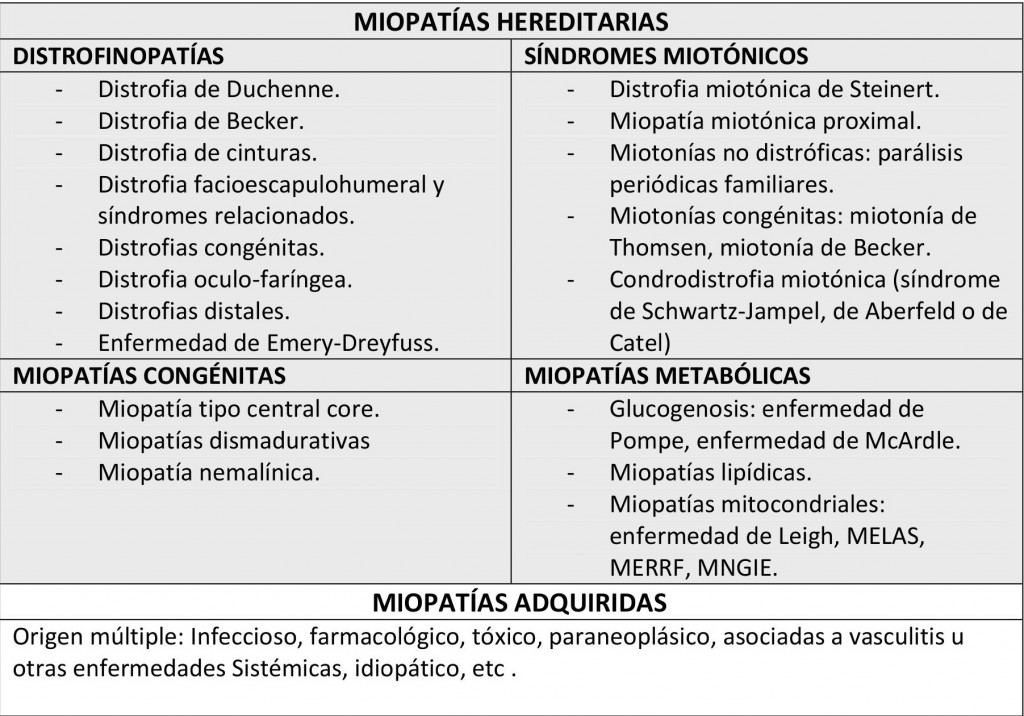
A grandes rasgos, las distrofias se deben a mutaciones de la proteína distrofina, teniendo en la enfermedad de Duchenne su principal exponente clínico. Los síndromes miotónicos se caracterizan por una hiperexcitabilidad de la membrana muscular, lo que ocasiona descargas de elevada frecuencia y contracciones tónicas mantenidas. Las miopatías congénitas estarán presentes desde el nacimiento, siendo de especial interés su conocimiento en el ámbito de la anestesia pediátrica. Por último, las metabólicas, presentan una alteración del metabolismo energético, teniendo gran importancia las alteraciones de la cadena respiratoria propias de las miopatías mitocondriales. Estas últimas presentan tendencia a desarrollar lesiones hipóxico-isquémicas extensas a nivel del SNC, siendo especialmente arriesgada la aplicación de anestesia general.
De forma general, todas las miopatías presentan daño muscular crónico, manifestado con un aumento significativo del nivel de creatin-kinasa (CK) plasmática. En estos pacientes cualquier traumatismo o estrés físico supone una agresión muscular añadida, favoreciendo la rabdomiolisis y el riesgo de fallo renal. Esta situación se verá potenciada con el uso de anestésicos inhalatorios halogenados, cuyos efectos adversos y el peligro de hipertermia maligna son bien conocidos. Pero los riesgos de la anestesia general no solo se derivan de los gases halogenados. Son múltiples las anomalías cardíacas que pueden acompañar a estos pacientes, debiéndose documentar o investigar en la visita preanestésica, siendo igualmente importante la disfunción respiratoria, que se manifiesta como debilidad de la musculatura ventilatoria y alteraciones de tipo restrictivo, lo que obliga a ser cuidadosos con el uso de opiáceos, benzodiacepinas o cualquier otro tipo de depresor central, incluso para su uso en sedación superficial (1).
Especial mención a las llamadas “crisis miotónicas” que se producen en los síndromes miotónicos. Suponen episodios agudos de contracturas tónicas sostenidas, favorecidas por múltiples factores, muchos de ellos presentes en cualquier paciente quirúrgico: ayuno, hipoglucemia, frío, dolor y fármacos, incluídos la mayoría de los anestésicos. Las consecuencias son hiperkaliemia, rabdomiolisis, mioglobinuria y fallo renal. Es necesario, por tanto, intentar evitar las situaciones precipitantes. Una adecuada hidratación, el uso de soluciones glucosadas o la protección térmica y postural resultan fundamentales.
Siempre que sea posible, la ALR supone la mejor alternativa en estos pacientes. El bloqueo neuroaxial es una opción bien descrita y es útil tanto para tratamiento anestésico como para manejo analgésico intra y postoperatorio, con mínimos riesgos asociados (2). También el uso de bloqueos periféricos supone una elección segura, debiendo ser minuciosos en la ejecución de la técnica. El uso de la ecografía resulta especialmente útil para reducir la manipulación con agujas y el traumatismo muscular secundario.
2. ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR
Las enfermedades de la unión neuromuscular o de la placa motora son un conjunto de patologías congénitas o adquiridas, debidas fundamentalmente a una disrupción química entre la acetilcolina (Ach) y sus receptores nicotínicos postmembrana (Achr). El principal riesgo de estos pacientes desde la perspectiva anestésica, es el fallo respiratorio postoperatorio, que se ve favorecido por el uso de relajantes neuromusculares, de ahí la importancia de la ALR. Analizaremos las dos patologías más relevantes desde el punto de vista clínico: la Miastenia Gravis (MG) y el síndrome miasteniforme de Lambert-Eaton (SMLE).
2.1 MIASTENIA GRAVIS
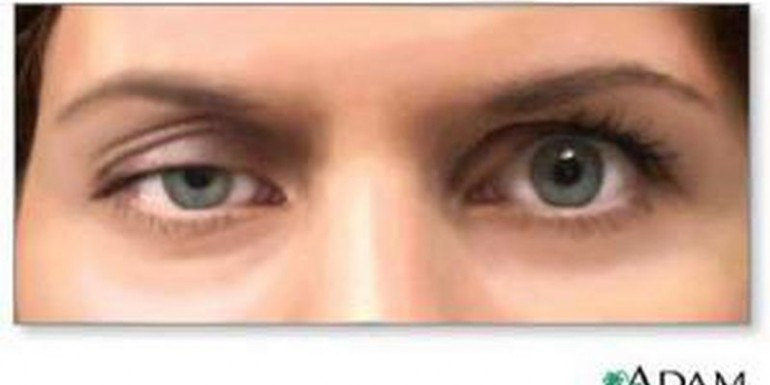
Se trata de un desorden autoinmune crónico caracterizado, en la mayoría de los pacientes, por la presencia de Anticuerpos anti-receptor de la acetilcolina (Ac-Achr) que bloquean la transmisión neuromuscular. Clásicamente se ha dividido en dos grupos: la miastenia ocular, con debilidad focalizada en la musculatura ocular extrínseca, y la forma generalizada, presentando debilidad y fatigabilidad muscular generalizada en grado variable, que empeora con el ejercicio y mejora con el descanso. Actualmente se consideran etapas distintas de la misma enfermedad.
Son múltiples los fármacos que pueden descompensar la MG, incluídos anestésicos generales como la ketamina y los barbitúricos, siendo especialmente peligrosos los bloqueantes neuromusculares despolarizantes. Entre los AL, la lidocaína es la que se debe usar con más precaución, aunque no está contraindicada.
Aspectos importantes en la visita preanestésica son, por ejemplo, valorar la situación basal del paciente, teniendo en cuenta la historia de crisis miasténicas previas y su intensidad. En pacientes con mal control, se recomienda la infusión preventiva de Inmunoglobulinas intravenosas unos 15 días antes de la cirugía.
En general, la ALR se considera de elección siempre que sea posible, estando bien descritas su nivel de seguridad y eficacia clínica (3). Numerosos autores confirman estas indicaciones en sus estudios para el bloqueo neuroaxial, siendo igualmente cuantiosas las publicaciones sobre bloqueos periféricos a múltiples niveles, con mínimas complicaciones registradas.
Los pacientes con MG no solo están expuestos a riesgos anestésicos, también es de gran importancia extremar el resto de cuidados perioperatorios que pueden ser potenciales detonantes de crisis miasténicas como las infecciones, el uso de ciertos antibióticos o el dolor, que por sí mismo provoca una fatiga muscular sostenida. En este sentido, las técnicas neuroaxiales asociadas a la anestesia general proporcionan excelentes niveles de analgesia intraoperatoria, permitiendo la reducción de otros fármacos, y también suponen un mecanismo óptimo para el control del dolor postoperatorio.
La anestesia regional en pacientes obstétricas también es de gran utilidad. El sobreesfuerzo físico y la elevada intensidad del dolor en el trabajo de parto son factores suficientes para propiciar una descompensación de la enfermedad. Por este motivo se recomienda una actuación precoz, siendo de elección el bloqueo central, preferentemente epidural, tanto para el parto como para la cesárea (4).
2.2 SÍNDROME MIASTENIFORME DE LAMBERT-EATON
El SMLE también es una enfermedad de origen autoinmune, mediada por Anticuerpos P/Q-VGCCs contra canales de Calcio voltaje dependientes presinápticos, originando una disminución de la concentración de Ach en la hendidura sináptica y, por tanto, un bloqueo en la transmisión neuromuscular. En más del 60% de los casos se asocia a tumores, siendo el cáncer de pulmón de células pequeñas el más común. Clínicamente se manifiesta como debilidad de predominio proximal y disautonomía, asociando cerebelopatía en un 10% de los casos.
Weingarten y colaboradores presentan la serie más larga de anestesia general en pacientes con SMLE, confirmando que el uso de bloqueantes neuromusculares provoca aumento de la debilidad y mayor riesgo de fallo respiratorio en el postoperatorio (5). A tener en cuenta que algunos de estos pacientes no están diagnosticados en el momento de la cirugía, y otros, que sí lo están, pueden no haber recibido el tratamiento neurológico adecuado, con lo que son más susceptibles de desarrollar estas complicaciones.
Con tal escenario, la ALR parece ser una buena alternativa, aunque en este sentido la literatura es escasa. Existen casos publicados que sugieren el éxito de las técnicas de bloqueo truncal para cirugía general y torácica (6). Así mismo el bloqueo neuroaxial y resto de nervios periféricos podrían ser opciones igualmente válidas en estos pacientes, tal y como ocurre en la MG, pero se necesitan más estudios que lo confirmen.
DISCUSIÓN
Es necesario valorar individualmente a cada paciente para seleccionar aquella opción anestésica más beneficiosa en términos generales, encontrando en las técnicas locorregionales la alternativa que en muchos casos será de elección. La literatura disponible sugiere un alto grado de seguridad y eficacia al administrar ALR a este tipo de pacientes, lo cual supone importantes ventajas con respecto a la anestesia general.
La anestesia neuroaxial parece ser útil y segura en términos generales. A nivel periférico, el uso cada vez más extendido de la ecografía permite, además, minimizar los riesgos derivados de punciones múltiples o traumatismo muscular repetido que puede suponer la técnica de bloqueo “a ciegas”, especialmente relevante en las miopatías, donde pequeños traumatismos pueden generar niveles significativos de rabdomiolisis.
Destacar, por último, la gran importancia de optimizar los cuidados perioperatorios para evitar descompensaciones que nada tienen que ver con la anestesia y que pueden favorecer complicaciones clínicas graves como el fallo respiratorio, renal e incluso multiorgánico.
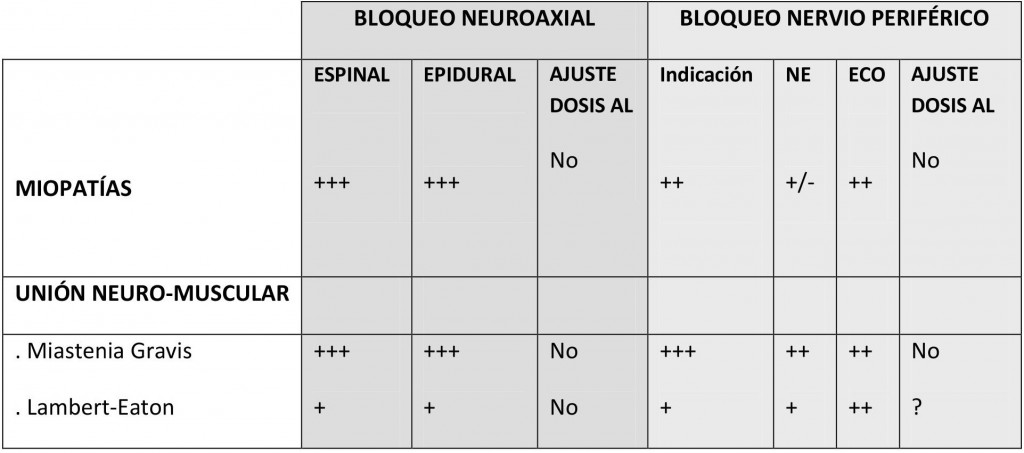
Exponemos, a modo de orientación, una tabla resumen con las indicaciones de las técnicas de ALR en este tipo de pacientes (tabla 2).
Bibliografía
1. Gurnaney H, Brown A, Litman RS. Malignant hyperthermia and Muscular Dystrophies. Anesth Analg. 2009;109:1043-8. (PubMed) (PDF)
2. Ranjan RV, Ramachandran TR, Manikandan S, John R. Limb-girdle muscular dystrophy with obesity for elective cesarean section: Anesthetic management and brief review of the literature. Anesth Essays Res. 2015;9(1):127-9. (PubMed) (HTML) (PDF)
3. Blichfeldt-Lauridsen L, Hansen BD. Anesthesia and myasthenia gravis. Acta Anaesthesiol Scand. 2012;56(1):17-22. (PubMed) (HTML)
4. Norwood F, Dhanjal M, Hill M, James N, Jungbluth H, Kyle P, et al. Myasthenia in pregnancy: best practice guidelines from a UK multispecialty working group. J Neurol Neurosurg Psychiatry. 2013;85:538–43. (PubMed) (HTML) (PDF)
5. Weingarten TN, Araka TN, Mogensen ME, Sorenson JP, Marienau ME, Watson JC, et al. Lambert-Eaton myastenic syndrome during anesthesia: a report of 37 patients. J Clin Anesth. 2014;26(8):648-53. (PubMed)
6. McSwain JR, Doty JW, Wilson SH. Regional anesthesia in patients with pre-existing neurologic disease. Curr Opin Anesthesiol. 2014;27:538-43. (PubMed)