Morandeira Rivas, C. (1) , Bernardino Santos, M. (2).
(1) Residente Anestesiología, Reanimación y Terapéutica del Dolor. Hospital Universitario Fundación Alcorcón, Madrid.
(2) FEA Anestesiología y Reanimación. Hospital Universitario Fundación Alcorcón, Madrid.
Introducción
Los cuidados postparada cardiaca están encaminados a identificar y tratar la causa precipitante de la parada así como a evaluar y manejar la lesión cerebral, la disfunción miocárdica y la respuesta sistémica por isquemia/reperfusión secundarias a la misma.
Los cuidados post PCR son el último eslabón de la cadena de supervivencia ya que influyen significativamente en los resultados globales y particularmente en la calidad de la recuperación neurológica.
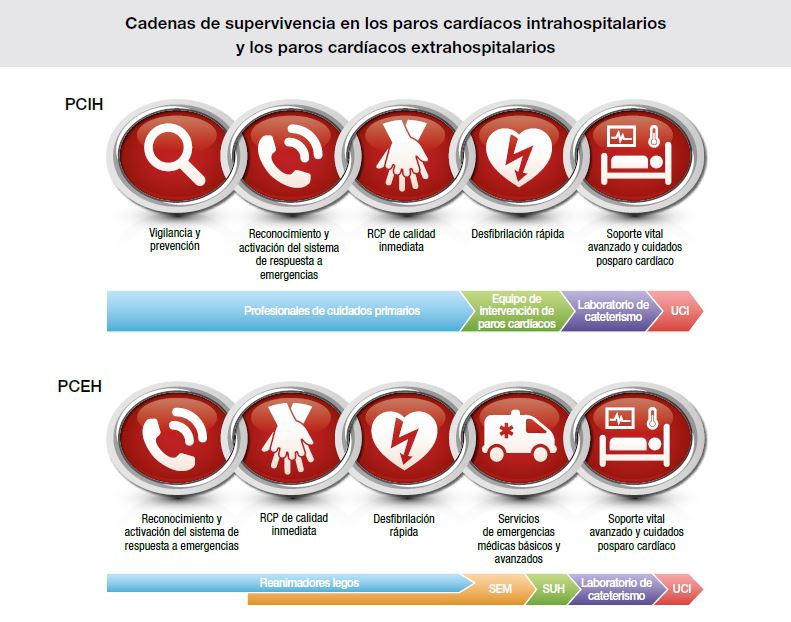
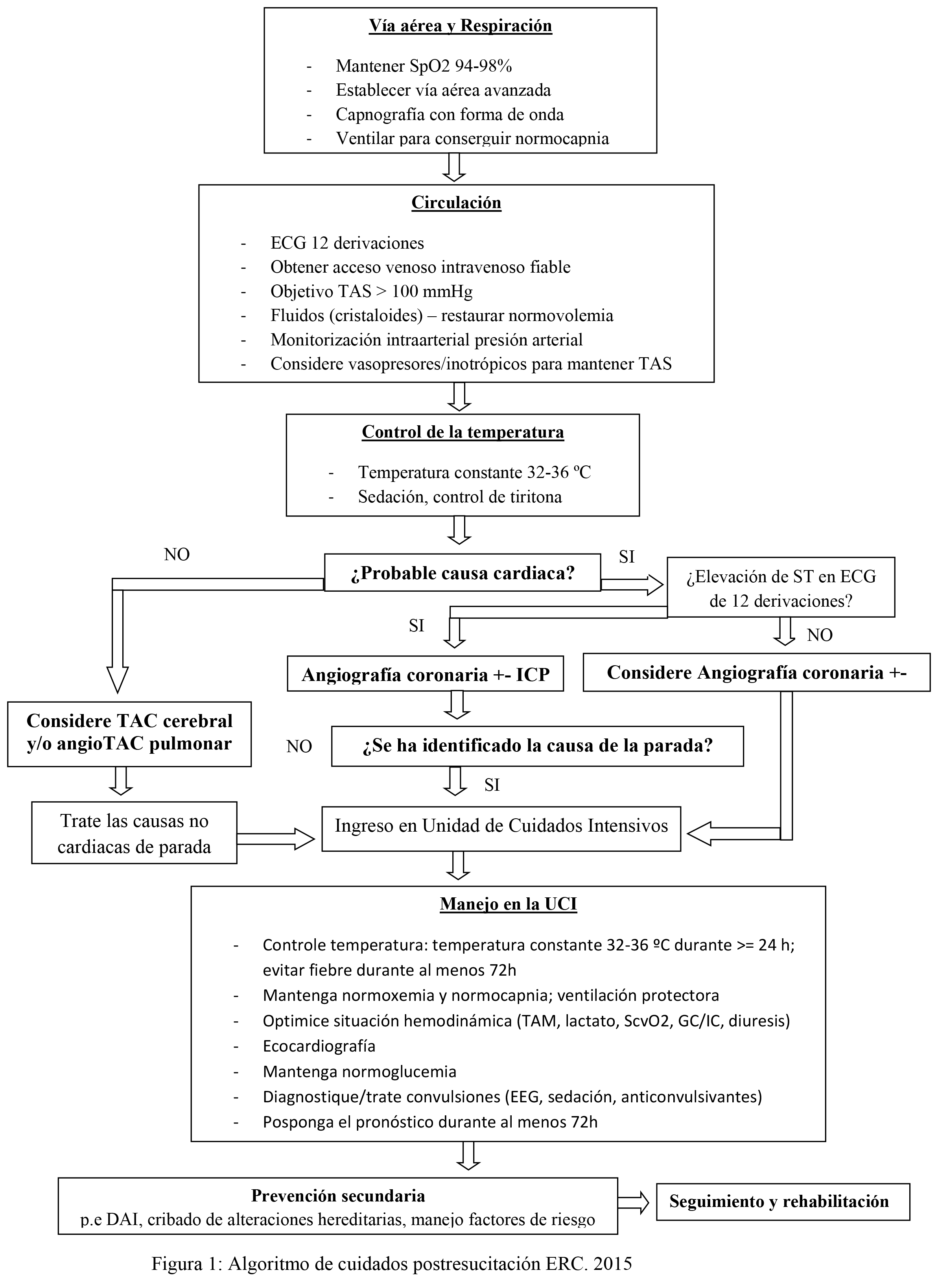
En 2010, la AHA ya dedica a este tema un capítulo extenso1. En 2015, también la ERC hace una revisión profunda y publica un algoritmo de cuidados secuenciales (Figura 1).
En general hay pocos cambios y los más importantes incluyen:
- Mayor énfasis en la angioplastia tras PCR de probable origen cardíaco.
- Intervalo de control de temperatura más amplio entre 32-36ºC (previamente 32-34ºC).
- Valoración del pronóstico neurológico pasadas 72 horas (antes 24-48 horas) mediante estrategia multimodal.
- Importancia de la rehabilitación precoz tras sobrevivir a una PCR.
Recomendaciones
De forma resumida por apartados las recomendaciones de cuidados postparada cardiorrespiratoria son:
1. Soporte respiratorio
Sin cambios respecto a recomendaciones del 2010. Mantener saturación de O2 >= 94% (entre 94-98% según el ERC) y normocapnia.
2. Manejo de la isquemia miocárdica
Angiografía coronaria urgente en pacientes con RCE tras PCR extrahospitalaria de origen cardíaco con elevación del ST en el ECG (Clase I, LOE B-NR).
Es razonable realizar angiografía coronaria urgente en pacientes seleccionados (ej. eléctrica o hemodinámicamente inestables) en coma tras PCR extrahospitalaria en la que sospechamos origen cardiológico sin evidenciar elevación del ST (Clase IIa, LOE B-NR).
Es razonable realizar angiografía coronaria de emergencia tras la RCE en pacientes en los que estaría indicada independientemente de si el paciente se encuentra en coma o no (Clase IIa, LOE C-LD).
El ERC coincide en las dos primeras recomendaciones, sin una clara referencia a la tercera. Por otro lado, recomienda la realización de un TAC cerebral o torácico, antes o después de la coronariografía, en busca de causas no cardiacas de la PCR.
Además, recomienda considerar la inserción de un DAI en pacientes isquémicos con disfunción ventricular izquierda significativa, que hayan sido resucitados de una arritmia ventricular producida después de más de 24-48 h. tras un evento coronario primario.
3. Manejo hemodinámico
No hay diferencias en los objetivos de soporte hemodinámico respecto a otros pacientes críticos. Resulta difícil establecer una presión arterial óptima que mantenga la perfusión de órganos y sistemas dado que cada paciente y los distintos órganos tienen presiones óptimas diferentes.
La AHA recomienda evitar y corregir la hipotensión arterial dando estas cifras como referencia: PAS < 90 mmHg o PAM < 65mmHg) (Clase IIb, LOE C-LD).
El ERC establece como objetivo la presión arterial media que permita una diuresis adecuada (1 ml/kg/h) y unos valores normales o decrecientes de lactato.
Se recomienda ecocardiografía en todos los pacientes para valorar la disfunción miocárdica post PCR que sabemos puede producir inestabilidad hemodinámica.
4. Optimización de la recuperación neurológica
4.1 Manejo de temperatura
Hoy se emplea el término de control de temperatura o manejo con temperatura controlada (MCT) frente al de hipotermia terapéutica.
Estudios como el de Nielsen et al3, publicado en New England en 2013, muestran que el pronóstico neurológico y la supervivencia no son peores en pacientes con temperatura controlada en torno a 36º C frente a los tratados con temperatura de 33ºC.
En base a éste y otros estudios con buen nivel de evidencia científica, se recomienda un intervalo de control de temperatura más amplio, de entre 32-36ºC, frente al intervalo previo de 32-34ºC. (Clase I, LOE B-R).
La AHA recomienda emplear temperaturas más próximas a los 36ºC en pacientes en los que las bajas temperaturas supongan un riesgo añadido, como en pacientes con sangrado importante. Temperaturas más bajas se emplean en situaciones que empeoran con temperaturas más altas como son las alteraciones neurológicas (edema cerebral, etc).
No se debe emplear de rutina en pacientes con RCE prehospitalaria la inducción de hipotermia con infusión rápida de fluidos fríos. (Clase III: No Beneficit, LOE A).
4.2 Control de glucemia
Ambos coinciden en evitar la hipoglucemia.
La AHA afirma que el beneficio de establecer un rango específico en el manejo de las cifras de glucemia es incierto en adultos con RCE tras PCR (Clase IIb, LOE B-R).
El ERC recomienda que los niveles de glucosa deberían mantenerse <= 180 mg/dl.
4.3 Sedación y control de convulsiones
No hay indicaciones de sedación específicas y se debe controlar las convulsiones con los fármacos habituales.
5. Valoración del pronóstico neurológico
Siguen sin existir parámetros clínicos, pruebas complementarias ni marcadores que puedan predecir mal pronóstico neurológico en las primeras horas tras la RCE.
Deben pasar al menos 72 horas antes de establecer un pronóstico neurológico, frente a las 24-48 horas que se recomendaban en 2010. Este periodo debe ampliarse si existe sedación o bloqueo neuromuscular residual. Ambas sociedades recomiendan que:
El pronóstico más precoz de un desenlace neurológico desfavorable en paciente que no han recibido MCT es de 72 horas (Clase I, LOE B-NR). En los pacientes con MCT han de pasar 72 horas una vez restablecida la normotermia. (Clase IIb, LOE C-EO). Este tiempo podría ser mayor si existe efecto residual de sedación o parálisis. (Clase IIa, LOE C-LD).
Predictores de mal pronóstico en ausencia de hipotermia, sedación, relajantes musculares, hipotensión o hipoxemia:
- Ausencia de reflejo pupilar a la luz y reflejo corneal 72 h tras la PCR.
- Presencia de estado mioclónico (diferente de contracciones mioclónicas aisladas) durante las primeras 72-120 horas tras PCR (FPR 0%; 95% CI 0-4%; Clase IIa., LOE B-NR).
- Ausencia de onda cortical N20 en potenciales evocados somatosensoriales de 24-72 horas después de la PCR o el recalentamiento (FPR, 1%; 95% CI 0-3%; Clase IIa, LOE B-NR).
- Marcada reducción de relación sustancia gris/sustancia blanca en el TAC cerebral en las 2 horas tras PCR (Clase IIb, LOE B-NR).
- Amplia restricción de difusión e la RM cerebral entre 2 y 6 días tras PCR (Clase IIb, LOE B-NR).
- Ausencia persistente de reactividad de EEG a estímulos externos a las 72 horas tras PCR (FPR 0%; 95% CI 0-3%. Clase IIb, LOE B-NR).
- Brote-supresión persistente o estado epiléptico resistente al tratamiento en el EEG 72 a las 72 horas (Clase IIb, LOE B-NR).
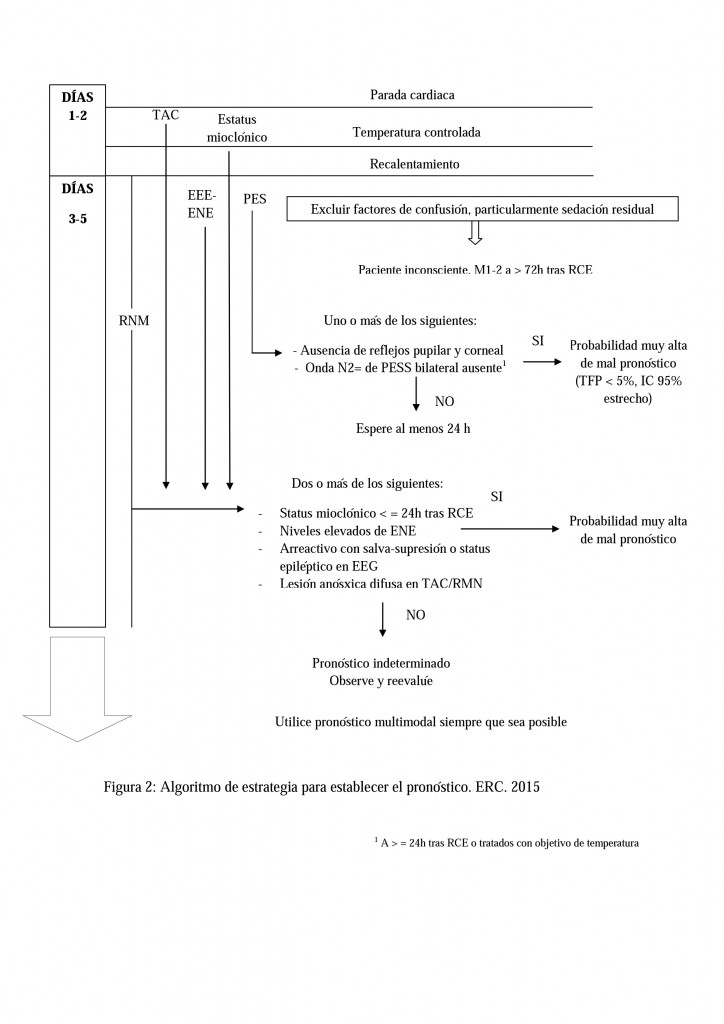
El ERC establece un algoritmo de estrategia para el pronóstico aplicable a todos los pacientes que permanecen en coma a las 72 horas tras la RCE (Figura 2).
6. Donación de órganos
Los pacientes con RCE pero que posteriormente fallecen, se deben considerar como posibles donantes (Clase I, LOE B-NR). Como novedad se refleja que los pacientes en los que no se llega a la RCE tras la reanimación o en los que se retiren las medidas de soporte vital pueden ser considerados candidatos donantes de hígado o riñón, que son órganos menos sensibles a la isquemia (Clase IIb, LOE B-NR).
7. Rehabilitación
El ERC añade una nueva sección en relación con la rehabilitación tras una PCR. Se debe establecer una organización sistemática de los cuidados de seguimiento; incluyendo una valoración precoz de potenciales alteraciones cognitivas y emocionales y la aportación de información y soporte al paciente y a la familia.
Bibliografía
1.- Callaway CW, Donnino MW, Fink EL, Geocadin RG, et al. Part 8: post-Cardiac Arrest Care: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2015; 132(Suppl 2):S465-S482. (PubMed) (HTML) (PDF)
2.-Nolan JP, Soar J, Cariou A, Cronberg T, et al. Section 5 of the European Resuscitation Council and European Society or Intensive Care Medicine Guidelines for Post-resuscitation Care: European Resuscitation Council Guidelines for Resuscitation 2015; 95:S202-S222. (PubMed) (HTML) (PDF)
3.- Nielsen N, Wetterslev J, Cronberg T, Erlinge D et al; TTM Trial Investigators. Targeted temperature management at 33ºC after cardiac arrest. N Engl J Med. 2013;369:2197-2206. Doi: 10.1056/NEJMoa1310519. (PubMed) (HTML) (PDF)






Bueno el articulo
De gran interes a los qye estamos en urgencias y paciente critico
Me gusto la manera como manejan la información de una manera concisa, la cual me permitió al momento de realizar la consulta entender de una manera más precisa lo que se debe tener en cuenta en la recuperación de un paciente después de una parada cardiorespiratoria; como último eslabón de la cadena de supervivencia.
Estudiante de X semestre de Enfermería Universidad Nacional de Colombia
me gusto la informacion pero no se los significados de las abreviaciones….podrian decirme las por favor
Saludes. Soy el Dr. Bécket Argüello. Anestesiologo, Intensivista, Máster en Dolor, Instructor de PTCF y AHA en RCP.
Les felicito por sus publicaciones muy educativas y de buena lectura.
Agradeceré me envíen artículos nuevos acerca de cuidados post paro cardiaco.
Muchas gracias.