Acosta Martínez J, González Rubio D, López-Herrera Rodríguez D.
Facultativos especialistas de área de Anestesiología y Reanimación.
Hospital Universitario Virgen del Rocío, Sevilla.
Artículo original: Mishra A, Kumar B, Dutta V, Arya VK, Mishra AK. Comparative effect of Levosimendan and Milrinone in cardiac surgery patients with pulmonary hipertension and left ventricular dysfunction. J Cardiothorac Vasc Anesth 2016; 30(3): 639-646. (PubMed)
Escala de Jadad: 3 puntos.
Introducción
Las valvulopatías aórtica y mitral pueden desencadenar una disfunción ventricular izquierda e hipertensión pulmonar (HTP). La adaptación ventricular derecha a la HTP es un factor determinante en la evolución del paciente tras cirugía cardiaca, por lo que los tratamientos que consigan preservar su función y disminuir las presiones pulmonares pueden proporcionar mejores resultados (1).
La Milrinona es un inhibidor de la enzima fosfodiesterasa III, usado ampliamente en cirugía cardiaca para disminuir la presión arterial pulmonar (PAP) y aportar un efecto inotrópico positivo. Levosimendan mejora la contractilidad miocárdica mediante la sensibilización de la troponina C de los cardiomiocitos al calcio, provocando además vasodilatación sistémica, coronaria y pulmonar.
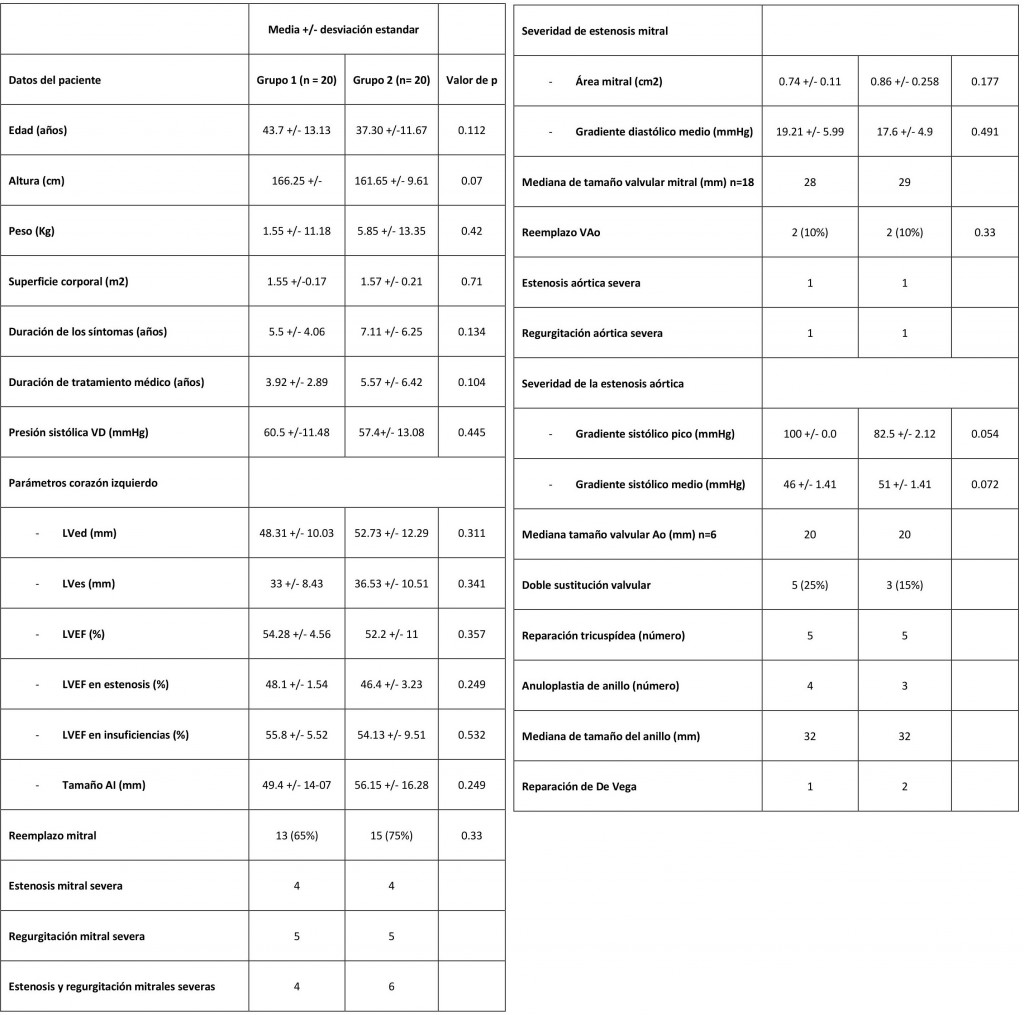
Tabla 1. Traducción del artículo original. Datos demográficos y clínicos preoperatorios.
Resumen
Objetivos
Los autores del presente estudio plantean la hipótesis de que la combinación Levosimendan/Adrenalina es superior (función biventricular, presiones pulmonares, parámetros hemodinámicos) a Milrinona/Adrenalina en el periodo posterior al bypass cardiopulmonar (BCP).
Material y métodos
• Diseño del estudio
Estudio prospectivo, randomizado y triple ciego realizado en un único centro de India. Se calculó una población necesaria de 14 pacientes en cada grupo, para detectar una diferencia de 5 mmHg de la PAP media, con un error alfa de 0,05 y error beta de 0,2.
La aleatorización por grupos se realizó usando un algoritmo informático, siendo el resultado entregado mediante un sobre sellado al anestesiólogo responsable de cada caso.
En cuanto al cegamiento, se consideraron cegados el paciente, el recolector de los datos y el ecocardiografista.
• Participantes
Se incluyeron 40 pacientes (20 en cada grupo de tratamiento) propuestos para cirugía valvular mitral o aórtica con HTP (presión sistólica de ventrículo derecho > 50 mmHg, PAPm > 40 mmHg o PAPs > del 50% de la presión arteiral sistólica) y disfunción sistólica izquierda (FEVI < 50% en estenosis o FEVI < 60% en insuficiencias valvulares).
Inicialmente se consideraron 52 candidatos a ser incluidos, siendo 40 a los que se les completó el estudio. Las características demográficas y aspectos clínicos en ambos grupos son comparables (Tabla 1).
Los criterios de exclusión incluyeron la insuficiencia hepática o renal severas, intervalo QT prolongado, cirugía emergente o requerimiento de tratamiento inotrópico preoperatorio.
• Intervenciones
Introducción de un catéter de arteria pulmonar previamente a la inducción anestésica, que fue protocolizada en todos los pacientes. Asignación a uno de los grupos de tratamiento al inicio de recalentamiento al final del BCP. En el primer grupo, los pacientes recibieron una dosis de Milrinona de 50 mcg/Kg e inicio de perfusión a 0,5 mcg/Kg/min. El grupo 2 recibió un bolo de Levosimendan (10 mcg/Kg en 10 minutos) seguido de una perfusión a 0,1 mcg/Kg/min. En ambos grupos el tratamiento fue mantenido 24 horas del postoperatorio.
Separación del BCP con apoyo de adrenalina en perfusión a 0,1 mcg/Kg/min en ambos grupos, usando también noradrenalina si la PAM persiste inferior a 60 mmHg y el índice de resistencias vasculares sistémicas (IRVS) es inferior a 1500 dyn.sec.cm-5/m2 .
• Recolección de datos
Realización de ecocardiografía transtorácica (ETT) antes de la inducción, a los 5 minutos tras la inducción, a las 6 y 12 horas postquirúrgicas y a los 30 minutos y 24 horas tras la extubación. Se realizó ecocardiografía transesofágica (ETE) intraoperatoria, previo al inicio del BCP y a los 30 minutos del periodo post-BCP.
Los parámetros ecocardiográficos recogidos fueron la FEVI, TAPSE (Excursión sistólica del anillo tricuspídeo, reflejo de la función del ventrículo derecho), índice de Tei (que valora la función global del VD según la relación entre las fases eyectivas y no eyectivas (la contracción isovolumétrica del VI, relajación isovolumétrica del VI y el tiempo de eyección; Tei = TRIV + TCIV / TE), velocidad del anillo tricuspideo mediante doppler tisular (s´) y ratio flujo tricuspideo/velocidad diastólica anillo tricuspideo (E/E´).
También se recogieron diferentes parámetros hemodinámicos: frecuencia cardiaca, presión arterial invasiva, PAP, PVC (monitorización continua de los anteriores durante 24 horas postoperatorias), presión de enclavamiento pulmonar, IRVS, índice de resistencia vascular pulmonar. Medición de los tiempos de BCP e isquemia, balance hídrico, uso de inotropos, creatinina sérica diaria, función hepática y gasometrías arteriales.
• Análisis estadístico
Se usó el programa SPSS versión 17.0. Todos los datos fueron testados usando el test Kolmogorv-Smirnov. Los valores fueron expresados como media o mediana +/- desviación típica o rango respectivamente. Las variables continuas fueron comparadas usando el test T-Student para datos paramétricos y U Mann-Whitney para no paramétricos. Las variables categóricas fueron comparadas mediante el test de Fisher o chi-cuadrado. Para el análisis de una misma variable en distintos momentos, se midió la varianza o el test de Wilcoxon.
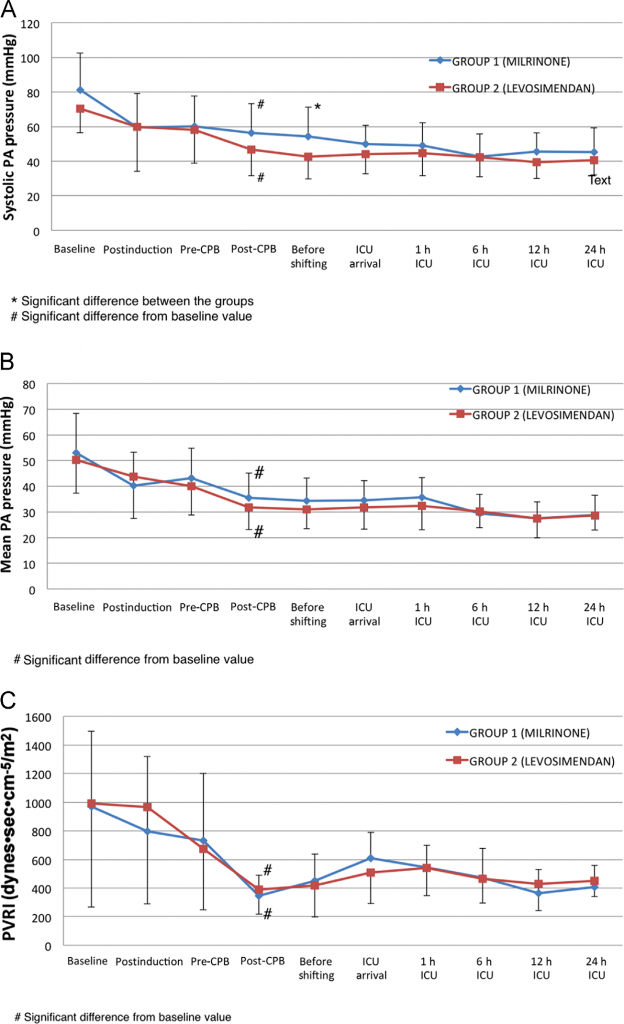
Figura 1. Extraída del artículo original. Valores de la monitorización con catéter de arteria pulmonar. Datos presentados como media +/- desviación estándar.
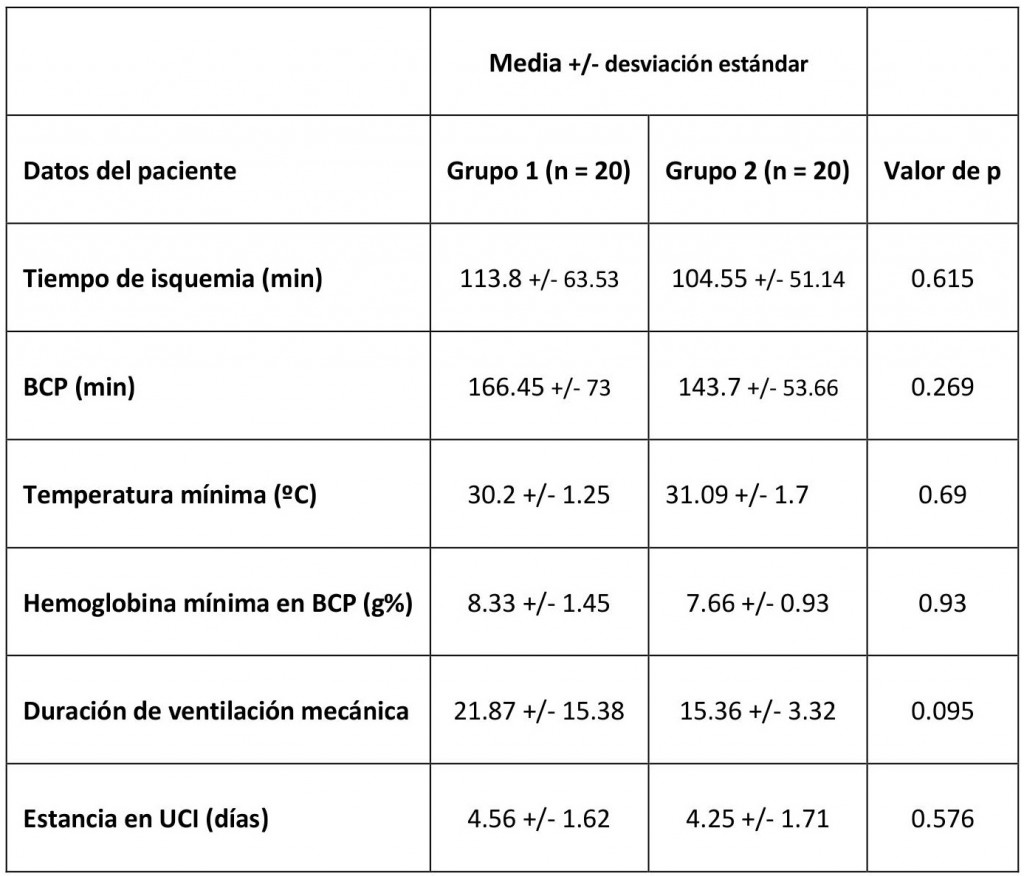
Tabla 2. Traducción del artículo original. Datos intra y postoperatorios.
Resultados
Entre todas las variables medidas en los diferentes momentos de la evolución que se han indicado, aquellas que han obtenido diferencias estadísticamente significativas son las siguientes:
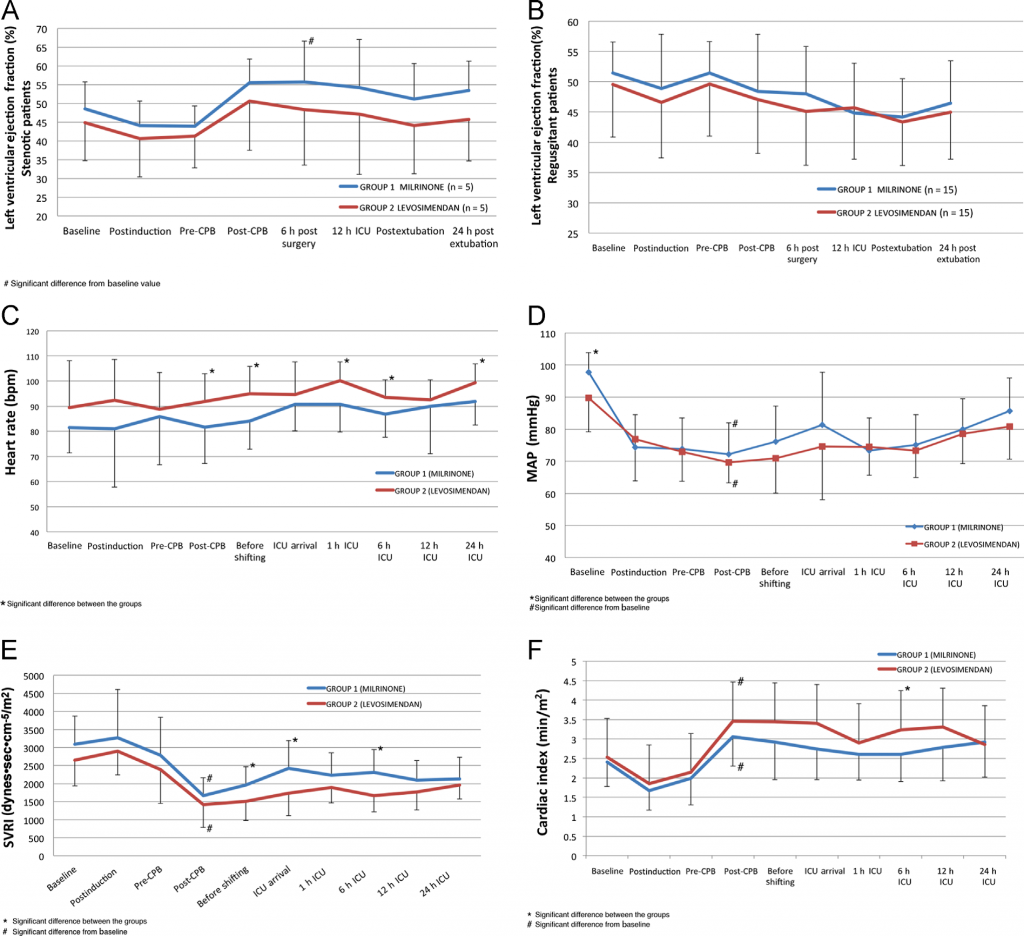
– PAPs: Significativamente inferior en el momento del traslado a UCI en el grupo Levosimendan (figura 1).
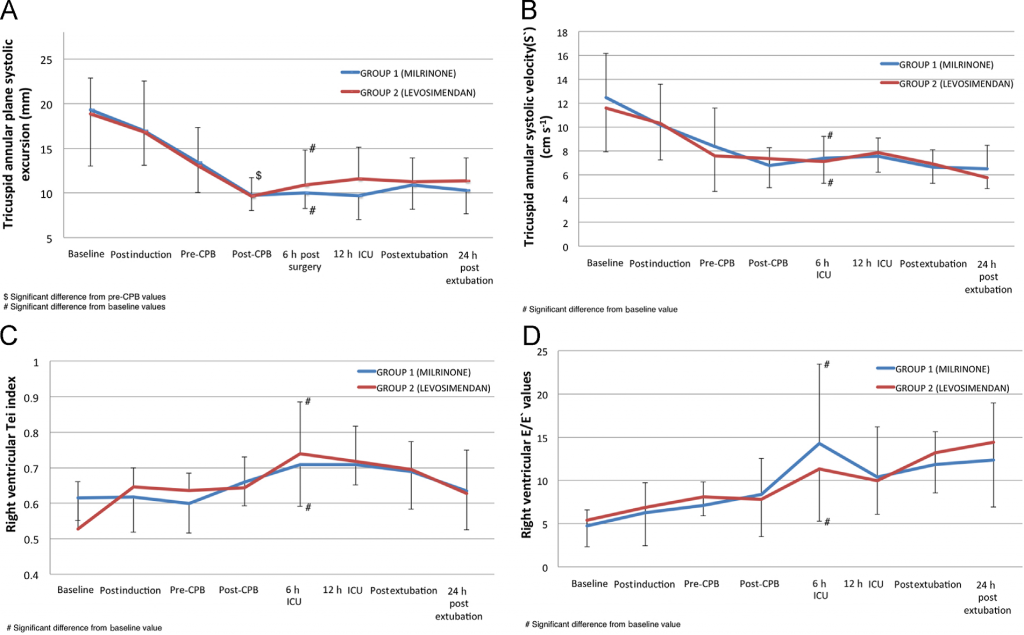
– Índice de Tei: inferior en la medición basal en el grupo Levosimendan (figura 2).
– Frecuencia cardiaca: Superior en el grupo Levosimendan a los 30 minutos post-BCP, 1h, 6h y 24h postoperatorias (figura 3).
– PAM: Inferior en el grupo Levosimendan basalmente (figura 3).
– IRVS: Inferior en el grupo Levosimendan en el momento del traslado a UCI (figura 3).
– Índice cardiaco: Superior en el grupo Levosimendan a las 6h postoperatorias (figura 3).
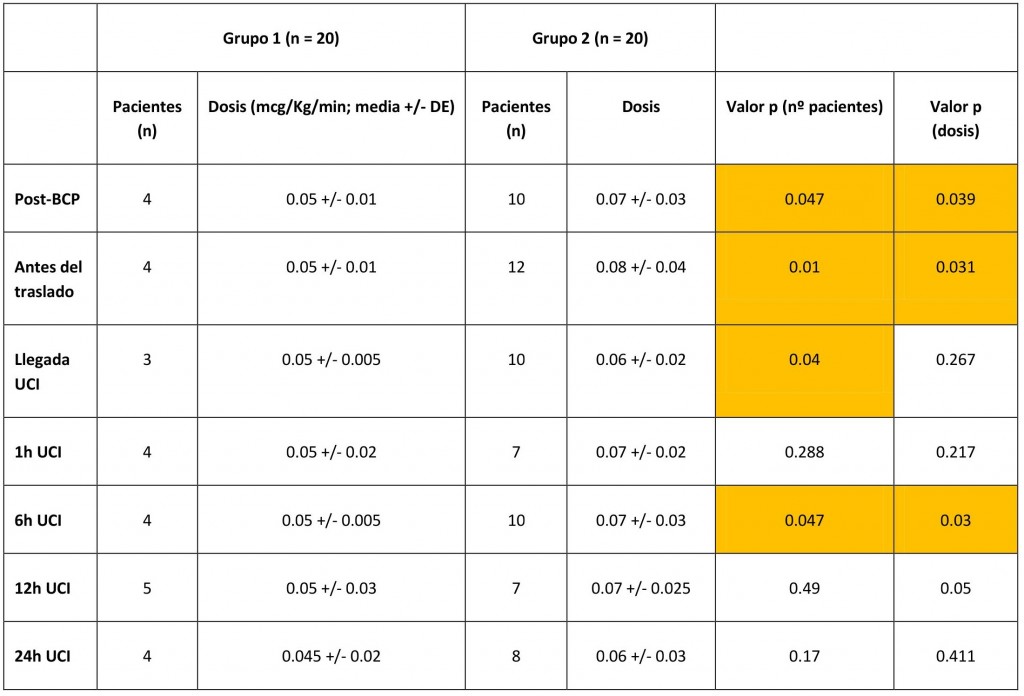
– Dosis de noradrenalina: Superior en el grupo Levosimendan en varios momentos tras el BCP (tabla3).
Las características intraoperatorias y postoperatorias de ambos gupos son comparables (tabla 2).
Conclusiones
Los resultados del estudio muestran que ambos tratamientos provocan una disminución similar en los valores de PAP y mantenimiento de la función biventricular. En el presente trabajo, el tratamiento con levosimendan se ha asociado a una mayor incidencia de taquicardia y a un mayor uso de noradrenalina.
Por todo ello, los autores concluyen que el Levosimendan no es clínicamente superior a Milrinona en el postoperatorio de cirugía cardiaca valvular de pacientes con HTP y disfunción ventricular izquierda.
Comentarios
El tratamiento con fármacos inotrópicos intenta preservar la función miocárdica, pero son muchos los interrogantes sin resolver en cuanto a su uso: momento de inicio, elección del fármaco, monitorización cardiaca fiable, etc. A pesar de la elevada prevalencia de pacientes sometidos a cirugía cardiaca que requieren tratamiento inotrópico, la evidencia es escasa para aconsejar el uso de un fármaco u otro.
En la relativamente reciente guía de práctica clínica para el manejo del síndrome de bajo gasto cardiaco postoperatorio en cirugía cardiaca (2) se recomienda la administración de fármacos inotrópicos cuando existan criterios clínicos compatibles con el síndrome de bajo gasto cardiaco (nivel de evidencia 1C), pero no hacen recomendaciones específicas sobre qué fármaco usar (nivel de evidencia 1D), dejándolo a criterio del médico según las circunstancias clínicas.
El trabajo que aquí comentamos puede aportar información útil y práctica para el tratamiento de una entidad muy prevalente, con escasa evidencia en la literatura que avale el uso de un tratamiento específico. Revisando la evidencia disponible, hemos encontrado 3 trabajos que comparan Milrinona frente a Levosimendan (uno de ellos fue retractado por usar datos de pacientes incluidos en un trabajo anterior; 3). En los dos trabajos restantes (ambos prospectivos y aleatorizados; 4 y 5) Levosimendan fue superior en cuanto a mejora de parámetros hemodinámicos frente a Milrinona. La misma conclusión se extraen recientes metaanálisis, que además muestran una mayor moratlidad en los pacientes tratados con Milrinona (6).
En lo que respecta a los resultados obtenidos, los autores concluyen que Levosimendan no es superior a Milrinona, debido a una mayor incidencia de taquicardia y un mayor consumo de noradrenalina. Analizando los datos, se aprecia que efectivamente la frecuencia cardiaca en el grupo Levosimendan fue superior, siendo la media de la Milrinona en torno a 90 lpm y Levosimendan en torno a 100 lpm (figura 3C). En cuanto al consumo de noradrenalina, el número de pacientes que requirieron su uso es significativamente superior en el grupo de Levosimendan, tanto intraoperatoriamente como en la UCI (tabla 3).
Tabla 3. Traducción del artíclo original. Requerimientos de noradrenalina. Valores sombreados: estadísticamente significativos entre los grupos.
Analizando el trabajo al detalle, llaman la atención varios aspectos clínicos que, en nuestra opinión, hacen que se deban tomar con cautela los resultados del mismo:
• Forma de administración de Levosimendan: A pesar de que en la ficha técnica del fármaco se indica que la administración puede iniciarse con un bolo intravenoso, la tendencia actual para su uso consiste en iniciar la perfusión sin bolo, incluso de forma preoperatoria. Esto ha podido suponer un mayor consumo de noradrenalina en el grupo de Levosimendan.
• Presión arterial media basal: Ya hemos comentado que son significativamente inferiores en el grupo Levosimendan, lo que podría suponer también un mayor consumo de noradrenalina (figura 3D).
• Tiempos de circulación extracorpórea: Analizando los resultados se aprecian tiempos de bomba algo alargados para los tipos de cirugía realizados (tabla 2), lo que provocaría por sí mismo una mayor inestabilidad hemodinámica y consumo de fármacos inotropos.
• Tratamiento a la salida de CEC: Según se extrae de la metodología del trabajo, todos los pacientes recibieron tratamiento con adrenalina a dosis fija (0,1 mcg/Kg/min), sin especificarse la monitorización o los criterios clínicos en los que se sustenta tal decisión. La única amina de la que se modifica la dosis según las circunstancias clínicas es la noradrenalina.
• Dosis de noradrenalina: La diferencia en las dosis de noradrenalina entre los grupos en los pacientes que la requirieron no parece clínicamente relevante (tabla 3).
• Disfunción ventricular derecha postoperatoria: En ambos grupos empeoran de forma significativa los parámetros de función ventricular derecha (TAPSE e índice de Tei) en el periodo postquirúrgico respecto a los valores basales (figura 2A y 2C).
Figura 2. Extraída del artículo original. Parámetros de función ventricular derecha. Datos representado como media +/- desviación estándar.
El trabajo analiza un tema de gran importancia en la práctica clínica diaria para los anestesiólogos dedicados a la cirugía cardiovascular, y son varios los aspectos a destacar favorablemente en el mismo:
– Ensayo clínico aleaatorizado de una calidad aceptable (Jadad 3).
– Cegamiento: Se consideran “ciegos” tanto el paciente como el profesional encargado de recoger los datos y el ecocardiografista. El anestesiólogo implicado en el caso no está cegado, algo habitual en este tipo de trabajos (lógicamente).
– Realización sistemática del estudio ecocardiográfico. Se realizaron diversas mediciones para valorar la función biventricular, lo que aporta una mayor fiabilidad a la técnica, que siempre resulta operador-dependiente.
Figura 3. Extraída del artículo original. Parámetros hemodinámicos sistémicos. Datos presentados como media +/- desviación estándar.
– Confirmación de la hipertensión pulmonar mediante catéter de arteria pulmonar intraoperatoria.
Las limitaciones que podemos encontrar en el trabajo son las siguientes:
– Escaso número de pacientes (20 por grupo).
– Estudio realizado en un único centro.
– Fueron excluidos 12 pacientes candidatos. No se detallan los motivos de la exclusión.
– No se pudieron obtener adecuadas mediciones ecocardiográficas (pese a que eran profesionales acreditados) en 8 pacientes (20% de la muestra total). Además no se especifica a qué grupo(s) pertenecen los pacientes en los que no se pudo completar el estudio por ecocardiografía.
– Desconocemos si los registros ecocardiográficos fueron tomados por un único profesional o varios.
– Disfunción ventricular izquierda, a lo sumo, moderada (FEVI < 50% ó < 60% en los pacientes con insuficiencia valvular).
– No se especifica la forma de medición de las presiones vasculares pulmonares preoperatorias.
– No se especifican las causas de las valvulopatías, pero llama la atención la edad de los pacientes en ambos grupos (43 y 37 años de media).
– No se especifica la respuesta a los tratamientos inotrópicos según la dosis de los mismos.
Bibliografía
1.- Denault A, Deschamps A, Tardif JC, Lambert J, Perrault L. Pulmonary hypertension in cardiac surgery. Curr Cardiol Rev 2010; 6: 1-14. (PubMed) (HTML) (PDF)
2.- Pérez Vela JL, Martín Benítez JC, Carrasco González M, de la Cal López MA, Hinojosa Pérez R, Sagredo Meneses V et al. Guía de prática clínica para el manejo del síndrome de bajo gasto cardiaco en el postoperatorio de cirugía cardiaca. Med Intensiva 2012;36(4):e1-e44. (PubMed) (HTML) (PDF)
3.- De Hert SG, Lorsomradee S, vanden Eede H, Cromheecke S, Van der Linden PJ. A Randomized Trial Evaluating Different Modalities of Levosimendan Administration in Cardiac Surgery Patients With Myocardial Dysfunction. J Cardiothorac Vasc Anesth2008; 22(5): 699-705. (PubMed)
4.- De Hert SG, Lorsomradee S, Cromheeke S Van der Linden PJ, et al. The Effects of Levosimendan in Cardiac Surgery Patients with Poor Left Ventricular Function. Anesth Analg 2007; 104(4): 766-773. (PubMed)
5.- Al-Shawaf E, Ayed A, Vislocky I, Radomir B, Dehrab N, Tarazi R. Levosimendan or Milrinone in the Type 2 Diabetic Patient With Low Ejection Fraction Undergoing Elective Coronary Artery Surgery. J Cardiothorac Vasc Anesth 2006;20(3):353-357. (PubMed) (HTML) (PDF)
6.- Majure DT, Greco T, Greco M, Ponschab M, Biondi-Zoccai G, Zangrillo A, et al. Meta-analysis of randomized controlled trials of effect of milrinone on mortality in cardiac surgery: An update. J Cardiothorac Vasc Anesth 2013;27:220-229. (PubMed) (HTML) (PDF)