Utilidad del sevoflurano en la cirugía de columna con monitorización neurofisiológica
Gironés Muriel. A
FEA. Hospital Universitario Sanitas La Moraleja
La relación entre anestesista/anestesiólogo y cirujano esta plagada de mitos y realidades dando pie a una considerable lista de chascarrillos, chistes y exageraciones. Todos los que vivimos el quirófano sabemos, de la que a veces, puede ser una coexistencia difícil en un entorno muy especial. Afortunadamente, hoy en día, la medicina moderna tiende a constituir equipos multidisciplinares cuyos integrantes colaboran e interaccionan entre ellos. Pero también no es menos cierto que siguen existiendo profesionales que no han entendido cómo debe ser la actividad quirúrgica moderna y piensan que el enfermo viene a anestesiarse o a operarse (dependiendo del lado del río donde se mire) sin asumir, que simplemente, el paciente viene a que le solucionen un problema de salud o, al menos, a que su calidad de vida mejore tras dicho procedimiento.
Y en este difícil equilibrio de egos, responsabilidades y oficios compartidos viene a sumarse, desde hace ya bastantes añitos, otra persona que se encarga de la monitorización neurofisiológica… El neurofisiólogo.
Se ha sumado así a este baile un señor (o señora, no me malinterpreten) que viene con un carrito cargado de cables, que ocupa parte del apreciado y exiguo espacio que brindan los quirófanos y que encima, te dice cómo debes modificar tu anestesia habitual. Todo ello para que sus potenciales queden bien. ¡Tamaña desfachatez!
¿Por qué están ahí?
Están porque son necesarios. Porque la paraplejia yatrogénica en la cirugía de escoliosis vertebral ronda entre el 0,5% y el 1%. En la cirugía de reparación aórtica también está entre el 1% y el 16%. Incluso existen hasta un 10% de lesiones radiculares post-quirúrgicas en algunas series publicadas tras una cirugía de columna, si bien habría que cuestionarse si ese equipo que tiene un 10% de lesiones postquirúrgicas está capacitado para ejercer su trabajo. Pero esa es otra historia.
En mi vida profesional he tenido la suerte de conocer a neurofisiólogos que han entendido las reglas básicas de este “juego” llamado quirófano y que ejercen su oficio con una magnífica combinación de profesionalidad, flexibilidad y colaboración. Sin embargo, me consta que esto no es siempre así. La falta de entendimiento, inseguridades o simplemente el desconocimiento, se suman a protocolos y publicaciones que pueden ser demasiado dogmáticos e inflexibles respecto a la actuación anestésica. El problema es que no hay ni un debate ni una valoración en profundidad de la posible intrusión o influencia que dicha monitorización puede ejercer en el acto anestésico, en el efecto real sobre la seguridad del procedimiento, o también, valorar el coste/eficacia de la intervención cuando aplicamos esta monitorización.
¿Qué hacen?
El potencial evocado somatosensorial (PESS) recoge en la corteza cerebral el estímulo generado en un nervio periférico, generalmente en el nervio tibial posterior o en el nervio mediano. Someramente miden la integridad de los cordones posteriores medulares mediante el estudio de una onda de despolarización generada por ellos mismos. Los electrofisiólogos consideran como positivo (afectación de la vía) un retraso de un 5% en la latencia y un descenso de un 50% en la amplitud de estos potenciales respecto a los que presenta el paciente de manera basal. Una afectación que puede, y recalco puede, corresponderse con una compresión o contusión de la médula durante la instrumentación, o bien, deberse a una isquemia selectiva de las arterias espinales posteriores. Conviene recordar que la llamada paraplejia por isquemia medular, más que originarse por un traumatismo directo sobre la médula, se relaciona principalmente con situaciones en el contexto de una corrección de la deformidad espinal, al torsionar o elongar las principales arterias que nutren a dicha médula, tanto la arteria medular anterior como la posterior, afectando a todo el cordón medular.
La necesaria comunicación y entendimiento entre anestesista/electrofisiologo que requiere esta monitorización se sustenta en el simple hecho de que a pesar del incremento en la sensibilidad de la técnica, su especifidad queda lejos de lo que nos gustaría. Corresponde al neurofisiólogo alertar sobre la posibilidad de un daño en las vías nerviosas discriminando la alta tasa de falsos positivos que pueden aparecer por multi-tud de factores. Unos factores que frecuentemente controlamos nosotros; los anestesiólogos. La sobredosificación anestésica, la hipotensión, la hipotermia, la hipovolemia, el balance acido-base y el equilibrio O2/CO2 son alguna de estas causas que alteran los potenciales, y por ello, la comunicación y el entendimiento anestesista/neurofisiólogo debería ser prioritario.
La intensidad de la estimulación en los PESS es diferente en el periodo basal, con el paciente despierto, (en la consulta del neurofisiólogo) a la aplicada posteriormente en quirófano. De los 8-12 mA basales se pasan a amplitudes mayores claramente dolorosas, pues se pueden dar intensidades de hasta 80mA (aunque en mi medio suelen promediarse en unos 20mA). Es necesario, por tanto, acotar dicho umbral así como acordar las mínimas mediciones necesarias, incluso recordar que aunque el paciente no se queje no significa que no le duela (como todo anestesiólogo sabe).
La cantidad de mediciones intraoperatorias necesarias se debe a que las respuestas evocadas son muy pequeñas y es necesario sumarlas y promediarlas para extraer el valor real de la propia actividad electroencefalográfica y del ruido de fondo. Todo esto impide saber en tiempo real el daño producido por una maniobra quirúrgica, por lo que, para aumentar la sensibilidad se debe realizar la medición a intervalos frecuentes. Sin embargo, esto no obliga a estar continuamente tomando medidas de estos potenciales, especialmente cuando no se está ejerciendo ninguna actuación sobre la columna vertebral.
Por otro lado, la estimulación eléctrica transcraneal no está exenta de efectos secundarios. Es entendible que a nadie le agrada un “churrasqueo” de su cerebro, aunque sea de poca intensidad y uno esté anestesiado. El hecho es que, aunque la intensidad emitida es mucho menor que la aplicada en un electroshock, la intensidad debe ser suficiente para despolarizar las neuronas corticoespinales y registrarse en los músculos de las extremidades. Si tenemos a un electrofisiólogo empeñado en recoger exhaustivamente esta onda (por inseguridad, por meticulosidad o simplemente por sadismo) el estímulo repetido y la energía total acumulada no es despreciable y, las consecuencias posteriores al despertar son evidentes. Solemos encontrarnos entonces pacientes en un estado postcrítico y una desconexión con el entorno tras el despertar quirúrgico. También es posible encontrarnos, de manera más dramática, laceraciones lingulolabiales, fracturas mandibulares, arritmias cardiacas y quemaduras de scalp (que haberlas haylas). Por todo ello, y por sentido ético de la medicina, hay que valorar a la hipertensión intracraneal, la epilepsia, la válvulas y los marcapasos cardiacos como una contraindicación para realizar estos PEM.
Me parece fundamental consensuar con el neurofisiólogo la toma de estos potenciales, tanto en el número de tomas como en el umbral de energía administrado. Todo ello mediante una aplicación racional de nuestra anestesia que permita una adecuada monitorización en condiciones de seguridad.
Protocolos excluyentes
Si miramos la literatura publicada al respecto, reiterativamente se habla de fármacos que no deben ser usados, así como la recomendación de usar la combinación propofol-remifentanilo. Pues bien, esta es una excelente técnica anestésica pero no podemos olvidar que para aplicarla adecuadamente es necesaria una bomba TCI (con sus fungibles) en el contexto de una TIVA, mediante el uso de un modelo matemático como el Marsh o el Schnider fundamentalmente. Esto implica cuestionarnos: 1- Las limitaciones que esta técnica presenta para pacientes obesos o en aquellos que tienen antecedentes de despertar intraoperatorio. 2- El uso obligado de una monitorización de la profundidad anestésica con esta técnica, principalmente con el BIS. 3- La distorsión que la propia monitorización de los potenciales ejerce sobre la información que nos dan estos monitores de profundidad anestésica, donde la falta de relajación y, especialmente, la estimulación trascraneal, da lugar a unas mediciones inusualmente altas de BIS. Unas cifras que pueden confundir a un anestesiólogo con poca experiencia o con poca comunicación con el resto del equipo. 4- Por último, y no menos importante, es la cuestión del análisis de coste que supone una TIVA-TCI frente a una “clásica” anestesia combinada con inhalatoria. Dicho de manera más evidente: el desembolso que puede suponer para ciertos hospitales la compra de una máquina TCI.
Me van a perdonar ustedes, pero la administración continua de propofol mediante una bomba volumétrica mientras aplicamos el viejo modelo de Robertson no la contemplo. Me parece que el riesgo de sobredosificación o, más aún, el riesgo de infradosificación es muy alto. Estamos ante un paciente no relajado, sometido a múltiples estímulos intermitentes como son las propias maniobras quirúrgicas y las descargas transcraneales de los potenciales, todo ello desarrollado en un entorno que impide una monitorización correcta de la profundidad anestésica. Para mí esto supera cualquier debate… Prefiero el viejo y sobrecogedor test de Stagnara. Al menos sabía cuando el paciente tenía la posibilidad de despertarse y salir corriendo.
¿No usar inhalados?
Parece mentira, pero todavía no sabemos cómo anestesian realmente los fármacos que anestesian. Todos parecen deprimir el potencial de acción a diferentes niveles del sistema nervioso. Por esa razón todos deprimen en mayor o menor medida los potenciales de acción, principalmente los intersinápticos. De todos estos hipnóticos, algunos como la ketamina y el etomidato actúan también sobre ciertos centros inhibidores, dando un refuerzo de la señal. Otros, como los halogenados, actúan también a nivel de la motoneurona del asta anterior provocando un descenso más acusado del potencial de acción cuando la señal viaja a través del cordón espinal. Con todo, recordamos que anestesiar no es administrar un solo fármaco y que, proscribir estos fármacos inhalatorios en beneficio exclusivo de una combinación propofol-remifentanilo por temor a la interferencia con los potenciales evocados es, además de un ejercicio de nepotismo anestésico, una agresión al concepto de interación aditiva o sinérgica que tanto nos gusta a nosotros, los anestesistas.
Porque más importante que cuidar la utilización o no de ciertos fármacos, hay que cuidar la estabilidad hemodinámica y neurofisiólogica del enfermo, encontrando unos niveles anestésicos que permitan una cirugía correctamente monitorizada. Para ello hay que definir intraoperatoriamente, al principio de la cirugía, los niveles farmacológicos permisibles individualmente en cada enfermo. Es en ese periodo entre la inducción y la actuación quirúrgica potencialmente dañina donde una comunicación fluida con el electrofisiólogo referirá cuándo el exceso de concentración de gas aportado incide negativamente en la obtención de los PESS y los PEM.
Evitando la sobredosificación inhalatoria evitamos la inhibición de la señal o la onda monitorizada. Una sobredosificación que ejercemos con frecuencia sobre nuestros pacientes y que la propia monitorización nos advierte. Hay publicaciones que advierten del normal funcionamiento de los potenciales cuando usamos sevoflurano a concentraciones menores de 0,5% pero en ningún sitio he visto que los potenciales evocados son eficaces a concentraciones adecuadas de sevoflurano en combinación con otros fármacos, que es lo que se debería decir correctamente.
El remifentanilo, tiene una DE80 de 0,5mc/kg/min, su vida media sensible al contexto es de tan solo 5 minutos. Hasta aquí queda claro que es un excelente fármaco en “curvas rápidas”. Un compañero ideal en este tipo de cirugías de gran agresividad nociceptiva y, de duración, a veces indeterminada. Pero lo más importante es que se ha visto una interacción sinérgica farmacodinámica con los anestésicos inhalatorios, lo que implica que existe una disminución de la CAM de estos inhalatorios directamente proporcional a la concentración de remifentanilo. Una sinergia de potenciación que alcanza su máxima expresión a una concentración de remifentanilo de 50ng/ml (unos 2mcr/kg/min de infusión IV aproximadamente) logrando una disminución de la CAM en un 97%. Lang, Sandeep y Song, entre otros, advierten que el uso de remifentanilo a una concentración plasmática de 2ng/ml (unos 0,08 mcr/kg/min de infusión) permite una reducción de la CAM de un 50%, llegándose a una reducción del 65-70% con concentraciones de 4 ng/ml (unos 0,16mcr/kg/min). Estas son dosis absolutamente ordinarias de remifentanilo en cualquier cirugía, y a pesar de ello, sigo viendo vaporizaciones al 2% de sevoflurano cuando asociamos remifentanilo en alguno de mis colegas. Esta acción sinérgica inhalatoriamófico se conoce desde antaño, con personas como Hugo E. y colaboradores. Quedando demostrando como la adicción de 6ng/ml de fentanilo a la combinación sevoflurano-NO2 reducía la CAM95 a un exiguo 0,17%.
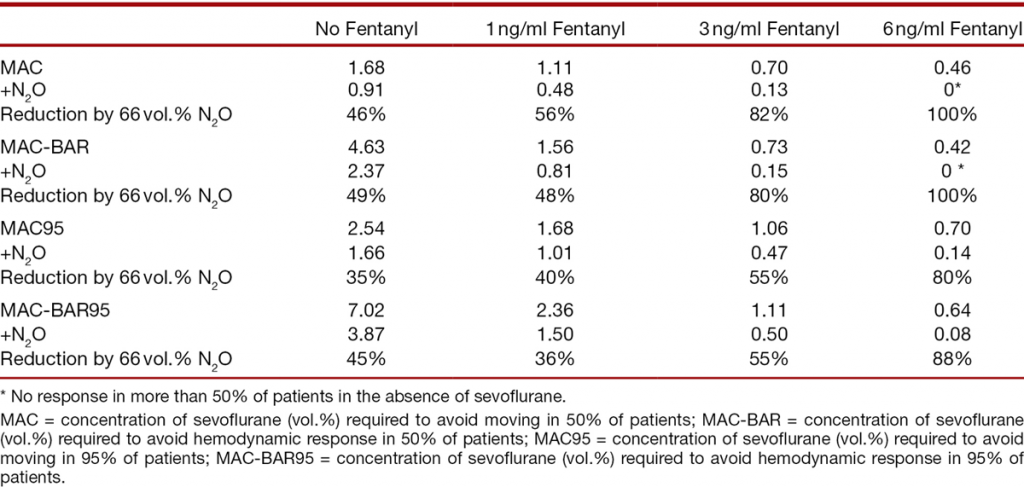
Queda claro que una concentración de sevoflurano al 0,5% es totalmente compatible con una buena profundidad anestésica cuando aplicamos dosis de remifentanilo/fentanilo a dosis quirúrgicas, pudiendo, incluso, reducirse esta concentración cuando añadimos algún coadyuvante más, como la ketamina y alguna benzodiacepina. Con esto quiero decir que, cuando se nos dice que concentraciones al 0,5% de sevoflurano están permitidas, realmente se nos informa que concentraciones más altas pueden suponer una sobredosificación de halogenados al paciente.
Esta combinación de anestésicos halogenados con remifentanilo y ketamina no me ha supuesto ningún problema estos años. Una técnica anestésica nada innovadora, pero muy satisfactoria en resultados.
Estamos, por tanto, ante una técnica inhalatoria balanceada muy convencional que nos permite monitorizar estos potenciales con las ventajas que esta técnica tiene sobre la TIVA; la seguridad de hipnosis, la rapidez de manejo en la profundidad anestésica , la predicitivilidad y la menor variabilidad interindividual que presenta.
Además, la propia inducción inhalatoria, pura o combinada, nos permite evitar la relajación muscular en la intubación, lo cual ayuda a encontrar precozmente el nivel óptimo anestésico para que la monitorización neurofisiológica se desarrolle con normalidad. La inducción inhalatoria permite, por tanto, encontrar unos potenciales basales intraquirúrgicos más reales que nos ayudarán a discriminar mejor la tasa de falsos positivos producidos por la actividad anestésica en la monitorización neurofisiológica de nuestro paciente.
Mojándome más en el asunto, me atrevo a afirmar que la combinación de mórficos y ketamina en infusión continua se puede realizar con una concentración de sevoflurano entre 0,3-0,8% sin ninguna incidencia. Pero claro, esto es solo una aportación personal nacida de mi experiencia personal durante estos años con unos equipos quirúrgicos de bandera y un servicio de neurofisiología modélico.
Lo que sí queda claro es que la individualidad del ser humano juega a nuestro favor en cuanto a la elección, por parte de un anestesiólogo, del tipo y la dosis farmacológica aconsejada, muy por encima de lo que diga un protocolo mal entendido.



Me gustaría felicitar al autor del artículo por la gran calidad del mismo, de hecho su lectura me ha aportado varias ideas y me ha hecho reflexionar bastante. En medicina, no se puede, por lo general realizar protocolos excluyentes, ni restrictivos, ya que es muy posible que encontremos un caso en el que dichos protocolos no sean válidos . Sin embargo, no estoy de acuerdo con el hecho de considerar a una técnica anestésica basada en agentes anestésicos halogenados como ideal , para la realización de monitorización neurofisiológica intraoperatoria por las siguientes razones:
En la gran inmensa mayoría de publicaciones existentes del tema, se considera la TIVA como técnica anestésica ideal, ya que el propofol, administrado, en perfusión continua, es el fármaco que menos inhibe el registro neurofisiológico.
No todas las modalidades existentes de neuromonitorización son igualmente sensibles a fármacos. Los PEM son mucho más sensibles al efecto de los halogenados que los PESS. Es posible, que utilizando gases tengamos unos PESS adecuados, y unos PEM casi inexistentes. En muchas publicaciones cuando se habla de concentraciones en torno a 0,5 hacen referencia a los PESS, y no a los PEM. Hay que tener en cuenta que la lesión de una vía motora es mucho más dramática para un paciente que la lesión de una vía sensitiva, por lo que resulta de capital importancia la monitorización de los PEM.
No todos los pacientes son igualmente sensibles a los efectos de los fármacos. En algunos estudios se afirma que los pacientes diabéticos y ancianos la utilización de gases menor a 0,5 CAM podría no ser adecuada.
Deiner SG, Kwatra SG, Lin HM, et al. Patient characteristics and anesthetic technique are additive but not synergistic predictors of successful motor evoked potential monitoring. Anesth Analg. 2010;111(2):421–425.
En mi experiencia, he tenido casos de pacientes con mielopatía en los que utilizando concentraciones de 0,1 CAM de Sevo en conjunción con propofol y remifentanilo ( sin ketamina ) ha desaparecido el registro y reaparecido después de suspender la administración del gas.
La ketamina es un fármaco que realza la señal neurofisiológica, y puede por tanto, minimizar el efecto deletéreo de los gases sobre los potenciales, pero no hay que desdeñar sus complicaciones y efectos secundarios, que hacen que su administración resulte inadecuada en algunos pacientes.
La administración de propofol vía intravenosa, tiene otras ventajas, que no hay que olvidar, como la disminución de la incidencia de náuseas y vómitos, y una reducción del efecto hiperalgésico del remifentanilo.
La técnica anestésica que propone el autor puede considerarse una alternativa, pero no puede afirmarse que sea la técnica anestésica ideal para la monitorización neurofisiológica intraoperatoria. La técnica anestésica ideal , según la mayor parte de la bibliografía es
la administración de anestesia intravenosa total.
Excelente artículo Doctor. Muy informativo. Muchas felicidades. Comprendo perfectamente todo lo que comenta. He trabajado en cirugía de columna de mínima invasión con monitoreo neurofisiológico por 4 años y le doy la razón en todo.
Me parece muy interesante el artículo, y pienso que no siempre es excluyente hacer una anestesia balanceada en lugar de hacer solo TIVA, ya que no siempre se hace en TCI, con lo cual no se baja en función del tiempo el propofol, por lo cual se sobredosifica, pensemos en la vida media sensitiva al contexto, particularmente, utilizo desflurano a 0,3 CAM, con remifentanilo y dexmedetomidina, desde hace casi 3 años, y obteniendo potenciales sensitivos y motores casi sin diferencia a los obtenidos con TIVA, y han sido muy pocos casos en los cuales tuvimos que sacar el halogenado y así y todo no siempre obteniendo buenos resultados, generalmente esto por pasar en las escoliosis neuropáticas y no en las idiopáticas .
DR Girones,
Totalmente de acuerdo con Usted, la comunicación en el equipo quirúrgico es fundamental para el éxito en el tratamiento del paciente.
Y de su propuesta anestésica, muy agradecida por sus comentarios que para mi que soy neurofisióloga me parece que resume en pocas y certeras palabras, lo ideal en la mayoría de los procedimientos de columna.
Gracias
Dra Maricela Franco
Neurofisiológa
Nuevo León, México