
Sánchez Merchante, M. (1), Martínez Hurtado, E. (2).
(1) FEA Anestesiología y Reanimación. Hospital Universitario Fundación Alcorcón, Madrid.
(2) FEA Anestesiología y Reanimación. Hospital Universitario Infanta Leonor, Madrid.

Los objetivos de la reanimación son: preservar la vida, recuperar la salud, aliviar el sufrimiento, limitar las secuelas, y además respetar las decisiones, los derechos y la privacidad de los individuos. Debido a que la resucitación cardiopulmonar (RCP) se debe iniciar de inmediato en el momento de la parada, las decisiones en esta situación se toman en segundos por reanimadores que habitualmente desconocen quién es el paciente, si existen objetivos de reanimación con él, o si formuló voluntades anticipadas. Como consecuencia, a veces se lleva adelante una RCP que es contraria a los deseos o a los mejores intereses individuales del paciente (AHA).
Cabe destacar en estas guías 2015 que el enfoque tradicional centrado en el médico con énfasis en el principio de beneficencia, se ha desplazado hacia un enfoque centrado en el paciente, dando cada vez mayor importancia a la autonomía de este. Los profesionales sanitarios son responsables de mantener sus conocimientos y habilidades, y comprender los principios éticos antes de verse involucrados en una situación real donde se deben tomar decisiones de resucitación (ERC).
Se ha intentado con este capítulo ofrecer información y orientación sobre los principios de la ética para los profesionales que han de enfrentarse con la difícil decisión de iniciar o no una RCP, o suspenderla, y sobre las consideraciones especiales para situaciones como niños o la donación de órganos después de un intento de reanimación sin éxito.
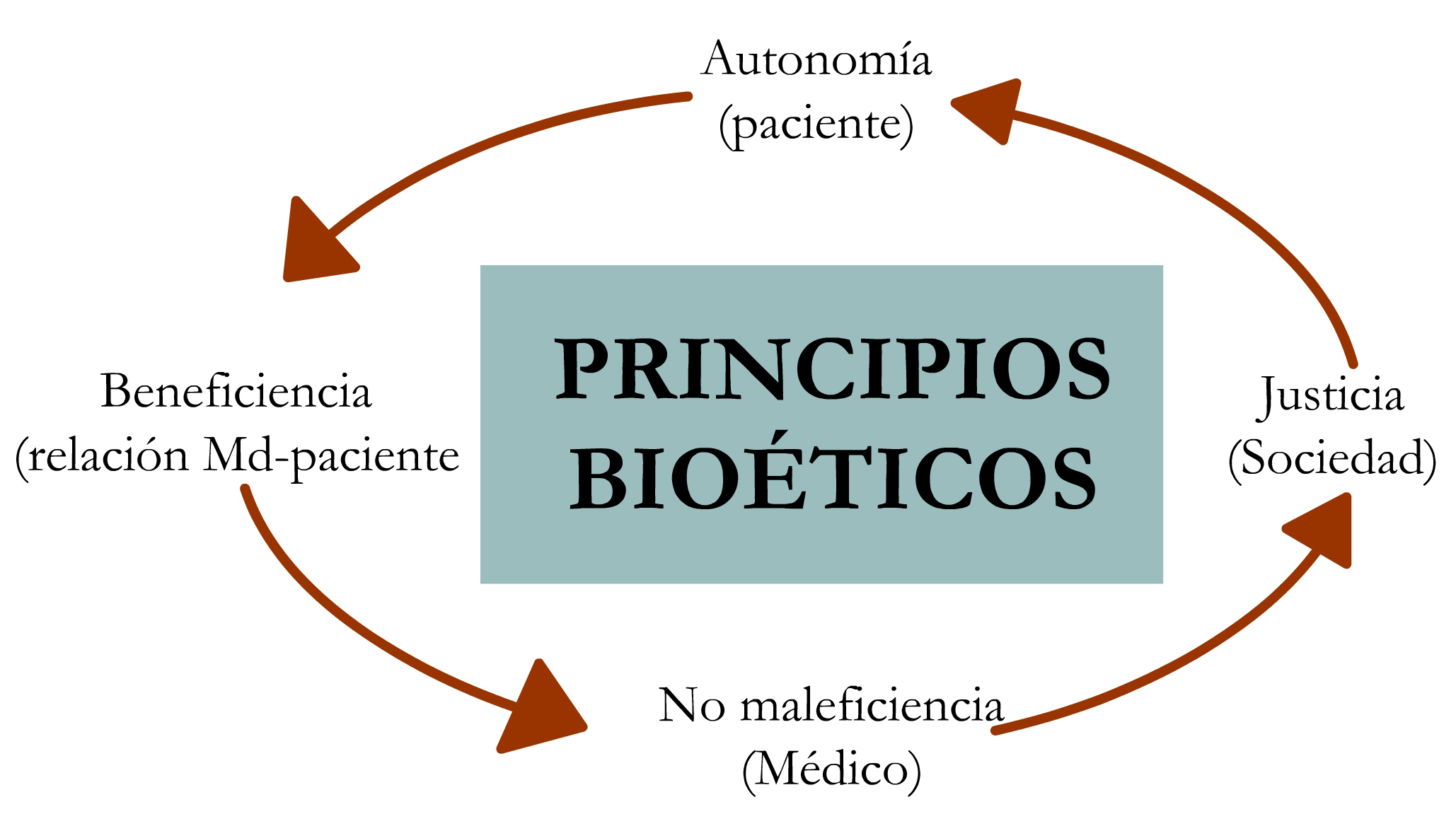
Principios de Bioética
Los principios fundamentales de Bioética en la RCP recogidos en estos documentos, son:
1. El principio de autonomía del paciente (ERC y AHA)
Se refiere a la obligación de respetar las preferencias del paciente y tomar decisiones de acuerdo con sus valores y creencias.
Se presume que un adulto tiene capacidad para la toma de decisiones a menos que esté incapacitado por un tribunal. Las decisiones informadas requieren que los individuos reciban y entiendan la información acerca de su condición y pronóstico, así como los riesgos, beneficios y alternativas de las intervenciones propuestas, para poder elegir entre las alternativas propuestas (AHA).
El cuidado sanitario centrado en el paciente coloca a este en el centro del proceso de toma de decisiones, en lugar de como un receptor de la decisión médica, e incluye el respeto por las preferencias expresadas en documentos de instrucciones previas. La aplicación de este principio durante una emergencia como la parada cardiaca, donde el paciente es incapaz de comunicar sus preferencias, es un reto (ERC).
2. El principio de no maleficencia o futilidad (ERC)
No hacer más daño, no iniciar o prolongar la RCP en casos inútiles. La RCP no debería ser realizada en casos fútiles.
La OMS define el tratamiento médico fútil como un tratamiento que «no ofrece ninguna esperanza razonable de recuperación o mejora«. La resucitación se considera fútil cuando las posibilidades de supervivencia con buena calidad de vida son mínimas. La decisión de no intentar la resucitación no requiere el consentimiento del paciente o de sus allegados, quienes pueden tener esperanzas poco realistas. Por tanto, aun cuando los familiares lo soliciten, los profesionales que realicen RCP no están obligados a realizar aquellos tratamientos que el consenso científico considera inútiles dentro de cada caso concreto (por ejemplo, RCP en una parada cardiorrespiratoria (PCR) irreversible).
Este principio de no maleficiencia está protegido por las órdenes de“ no intentar resucitación“ (NIR) (do not attempt resuscitation [DNAR]), o“ no intentar resucitación cardiopulmonar“ (NIRCP) (do not attempt cardiopulmonar resuscitation [DNACPR]).
3. El principio de beneficencia (ERC)
Implica que las intervenciones deben beneficiar al paciente, tras la evaluación del riesgo y del beneficio correspondiente.
Habitualmente tiene que ver con la decisión de iniciar la RCP, pero en ocasiones puede significar rechazar las maniobras. Incluye aspectos referentes al pronóstico, cuándo comenzar la RCP, futilidad o no de la misma, y la distinción entre parada cardiaca súbita y el cese esperado de la función cardiorrespiratoria en situaciones terminales.
4. El principio de justicia y equidad (ERC)
Implica que los recursos sanitarios sean distribuidos equitativamente, independientemente del estatus social del paciente, sin discriminación, con el derecho de todo individuo a recibir el estándar de cuidados actual.
La reanimación, con los recursos disponibles (siempre limitados), deberá estar disponible para cualquier paciente, de acuerdo a estos criterios. Las consideraciones éticas relacionadas con la RCP incluyen lograr los mejores resultados para el paciente, la familia y la sociedad en general mediante la asignación adecuada de los recursos disponibles. Sin embargo, no hay consenso sobre lo que constituye un método justo y equitativo de equilibrar las necesidades de los pacientes individuales frente a las necesidades de la sociedad.
Documento de Voluntades Anticipadas (ERC)
Las voluntades anticipadas son decisiones sobre el tratamiento tomadas previamente por un individuo para el caso de que sea incapaz de participar directamente en la toma de decisiones médicas en algún momento del futuro (ERC).
El estado legal de las voluntades anticipadas en la legislación de los países europeos es muy dispar, existiendo mucha variación internacional en cuanto a denominación, contenidos y marco legal (ERC).
Enfatiza la importancia de la autonomía del paciente y, en caso de incapacidad, de sus familiares. Ayuda a los profesionales en la toma de decisiones cuando el paciente, por su evolución, se encuentra mentalmente incompetente.
Dado que las circunstancias pueden variar, estos documentos deben ser revisados regularmente para asegurar que reflejan con los deseos y circunstancias actuales. Es deseable que, a la hora de ser tenidos en cuenta, sean lo más recientes posible (ERC).
Las instrucciones de dichos documentos deben ser precisas y claras, y a disposición de los diferentes eslabones de la cadena asistencial, para facilitar la toma de decisiones. En la PCR extrahospitalaria, los profesionales no suelen tener a su disposición dicha información, por tanto, se debe iniciar la RCP inmediatamente hasta que se les presente dicho documento (ERC).
Mediante estos documentos los pacientes tienen derecho a renunciar al tratamiento. De ello no se deduce el derecho a exigir un tratamiento específico (no pueden insistir en que la RCP se intente bajo cualquier circunstancia). Como ya se ha dicho, a un médico se le exige que suministre el tratamiento que pueda beneficiar al paciente, pero no aquel que sea fútil, incluso si esto es contrario a una directiva anticipada.
En el caso de pacientes incapacitados, el documento debe nombrar al tutor legal que deberá tomar las decisiones sobre los cuidados y tratamientos a aplicar. Basará sus decisiones en las preferencias que previamente hubiera expresado el paciente, buscando su mejor interés.
En el caso de menores, los padres o tutores, en general, estarán autorizados para tomar ese tipo de decisiones. De cualquier forma, la autoridad paterna no es absoluta, y ante discrepancias, puede acudirse a la autoridad legal competente. Los menores deben estar involucrados en la toma de decisiones, de acuerdo a su madurez mental. Se les debe solicitar consentimiento, si ello es posible, en relación a decisiones que tengan que ver con su salud, dentro del marco legal local (AHA).
Parada Cardiaca en el Medio Extrahospitalario
La decisión de no iniciar o abandonar la RCP fuera del hospital es difícil como consecuencia de la falta de información suficiente sobre los deseos del paciente, y del estado de salud basal. Considerando esto y la relación entre inicio temprano de la RCP y buen resultado final, se debe iniciar la RCP lo antes posible y dejar las otras cuestiones para después (ERC).
1. Criterios para no iniciar o finalizar una RCP en el medio extrahospitalario (ERC y AHA):
Los profesionales sanitarios deberían considerar no iniciar o finalizar la RCP cuando:
- No se puede garantizar la seguridad del reanimador (por ejemplo, exposición a enfermedades infecciosas).
- Existe una lesión mortal evidente o signos de muerte irreversible (por ejemplo, destrucción craneal, decapitación, descomposición, livideces…).
- Se dispone de una voluntad anticipada válida o una Orden de No Iniciar Reanimación conocida de antemano (ONIR).
- Haya asistolia de más de 20 minutos a pesar de SVA continuado, en ausencia de una causa reversible (ERC).
Tras interrumpir la RCP, debería considerarse la posibilidad de soporte continuado de la circulación y traslado a un centro especializado con la perspectiva de donación de órganos (ERC).
Las Directrices 2010 de la AHA contenían una completa discusión de las reglas de decisión clínica para poner fin a los esfuerzos de resucitación. En estas guías de 2015, los grupos de trabajo neonatal y pediátrico han completado las revisiones sistemáticas para examinar si la presencia de ciertos factores pronósticos en el RN, bebé o niño, pueden predecir una buena evolución neurológica (AHA).
2. Factores pronostico durante la parada cardiaca pediátrica extrahospitalaria (AHA)
Se revisó la evidencia disponible para determinar si había factores pronóstico durante la parada cardiaca extrahospitalaria que predijeran con fiabilidad la supervivencia con buen resultado neurológico.
Recomendación: se deben usar múltiples variables cuando se trata de pronosticar los resultados durante la parada cardiaca (Clase I, LOE C-LD). Aunque existen factores asociados a resultados peores (edad < 1 año, ritmo no desfibrilable), ninguno de los factores estudiados predice el resultado con suficiente precisión para recomendar parar o continuar una RCP.
3. Uso de RCP Extracorpórea en adultos con PCR Extrahospitalaria (AHA)
El uso de la RCP extracorpórea (ECPR) proporciona un tiempo adicional para tratar las causas reversibles subyacentes a una parada (p.ej., IAM, TEP, FV refractaria, hipotermia, miocarditis, cardiomiopatía, ICC, intoxicación por drogas), o bien sirven como puente para el implante de un dispositivo de asistencia ventricular o el trasplante cardiaco.
Recomendación: no hay suficiente evidencia para recomendar el uso rutinario de ECPR. En los entornos en los que se puede implementar rápidamente, la ECPR puede considerarse para pacientes seleccionados en los que se sospecha que la etiología de la parada será reversible tras un período limitado de apoyo cardiorrespiratorio mecánico (Clase IIb, LOE C-LD).
4. Traslado al hospital con RCP en curso (ERC)
Se realizará cuando, en ausencia de los criterios de finalización de la RCP antes mencionados, concurran uno o más de estos:
- Parada presenciada por el Servicio de Emergencias.
- Recuperación de la Circulación Espontanea (RCE) en cualquier momento.
- TV/FV como ritmo de presentación.
- Presunta causa reversible (p.ej. cardiaca, tóxica, hipotermia).
Esta decisión debería considerarse precozmente, p.ej. tras 10 minutos de SVA sin RCE, y teniendo en cuenta las circunstancias, p.ej. distancia al hospital, retraso en inicio de la RCP y calidad de la misma… (ERC).
La suspensión de la RCP antes del traslado reduce traslados innecesarios al hospital, disminuyendo los peligros del transporte de emergencia por carretera. La calidad de la RCP se ve comprometida durante el transporte, y la supervivencia está más ligada a la optimización de las medidas de soporte vital en el lugar, que en correr hacia el hospital manteniendo las maniobras de reanimación (AHA).
Parada Cardiaca Intrahospitalaria (PCIH)
La postura por defecto es comenzar la resucitación a no ser que se haya tomado una decisión de no hacer RCP (ERC).
Es difícil determinar cuándo es probable que la RCP fracase o sea fútil. Los estudios de predicción son particularmente dependientes de factores del sistema, tales como el tiempo hasta el inicio de la RCP y el tiempo hasta la desfibrilación. Predictores de mal pronóstico son: mala función neurológica, edad avanzada, malignidad, fracaso multiorgánico, sepsis, trauma mayor, e hipotensión (ERC).
Las decisiones sobre no reanimar no se deben basar en un único elemento, tal como la edad, y se requiere evaluación individualizada en cada caso (ERC).
1. Limitación de las intervenciones y retirada de las medidas de soporte vital (AHA)
En las Directrices de 2010 quedó claro que no iniciar la reanimación y la suspensión del tratamiento de soporte vital durante una parada, durante o después de la reanimación, son éticamente equivalentes, y los médicos no deben dudar en retirar el apoyo por razones éticas cuando es muy poco probable la supervivencia funcional.
2. Criterios para no iniciar o finalizar la RCP en Recién Nacidos (RN) (AHA)
En las Directrices de 2010 se revisaron los datos referentes al manejo de los RN en los límites de viabilidad o aquellos con condiciones que predicen un alto riesgo de mortalidad o morbilidad, y se concluyó que había una gran variación en las actitudes y la práctica según la región y los recursos disponibles.
Por otra parte, se hizo hincapié en que los padres desean un papel más activo en las decisiones relacionadas con el inicio de la reanimación y la continuación del soporte de los RN gravemente comprometidos. En los casos en que el resultado de la RCP es incierto, los deseos de los padres deben ser escuchados.
- Pronóstico prenatal de supervivencia del RN gran prematuro (<25 semanas): no hay evidencia que sustente el uso de ningún índice pronóstico para grandes prematuros en comparación con la edad gestacional sólo (AHA)
- Finalización de los esfuerzos de RCP en RN prematuros y a término: un Apgar de 0 tras 10 minutos de resucitación es un buen predictor de morbilidad y mortalidad. Aun así, la decisión de interrumpir la RCP debe ser individualizada (considerando si la RCP ha sido óptima, disponibilidad de cuidados neonatales avanzados –como hipotermia terapéutica-, deseos de los padres…) (Clase IIB, LOE C-LD).
3. Finalización de los esfuerzos de RCP en niños y adultos (AHA)
- Uso de RCP extracorpórea (ECRP): se evaluó si el uso de técnicas de ECRP (incluyendo ECMO y by pass cardiopulmonar) modificaba la supervivencia en pacientes con PCIH en comparación con la RCP manual o mecánica. NO existe evidencia suficiente para recomendar el uso de ECRP de rutina en pacientes con parada cardiaca. En los lugares en que puede ser instaurada rápidamente, se puede considerar en pacientes seleccionados en los que se sospecha parada cardiaca potencialmente reversible tras un periodo de soporte cardiorrespiratorio (Clase IIb, LOE C-LD). En pacientes pediátricos con patología cardiaca, puede ser considerada en lugares donde existan protocolos de ECMO, expertos y equipamiento adecuado (Clase IIB, LOE C-LD).
- No existe ningún indicador pronóstico de supervivencia con buen resultado neurológico en pacientes pediátricos. Se deben usar múltiples variables cuando se trata de pronosticar los resultados durante la parada cardiaca (Clase I, LOE C-LD). Aunque existen factores asociados con mejor o peor pronóstico (edad > 1 año, duración de la parada), ningún único factor predice el resultado con suficiente fiabilidad como para recomendar terminar o prolongar una RCP.
- Pronóstico durante la RCP mediante ETCO2 (AHA): en los pacientes intubados, el fracaso en conseguir una onda de ETCO2 > 10 mmHg después de 20 minutos de RCP puede considerarse un componente más de un abordaje multimodal para decidir finalizar una RCP, pero no debe usarse aislado (Clase IIb, LOE C-LD). En los pacientes no intubados, la ETCO2 no debe usarse como criterio para finalizar la RCP (Clase III: daño, LOE C-EO).
- ¿Cuál es la duración óptima de una RCP? (ERC): como regla general, la resucitación debe mantenerse mientras exista una FV. La asistolia durante más de 20 minutos, a pesar de SVA continuado en ausencia de causa reversible, es indicación para abandonar la RCP.
Pacientes en Estado de Coma tras una PCR (ERC)
No existen herramientas de pronóstico válidas de mala evolución durante las primeras horas después de la RCE. La predicción del resultado neurológico en los pacientes en estado de coma tras PCR es generalmente poco fiable durante los primeros 3 días después de la parada, y hasta los primeros 2-3 días después del fin de la hipotermia.
Cuando se produce una mala evolución en los supervivientes en coma se debe plantear la posibilidad de retirar el tratamiento de soporte vital.
El objetivo de correlacionar con precisión ciertos datos específicos con una mala evolución neurológica es permitir a los médicos y a las familias tomar decisiones informadas en el paciente en estado de coma.
Pronóstico tras Parada Cardiaca (AHA)
1. Predicción del resultado neurológico en pacientes pediátricos
La revisión sistemática de 2015 ha examinado si existen factores para predecir el pronóstico de los pacientes pediátricos que permanecen en coma tras la RCE después de un paro cardíaco. Esto es útil para tomar decisiones informadas sobre si continuar o no el soporte vital, pero no hay evidencia para recomendar ningún abordaje que prediga adecuadamente la evolución neurológica.
Recomendaciones: el EEG realizado 7 días después de la parada puede utilizarse para pronosticar el resultado neurológico al alta, pero no debe usarse como único criterio (Clase IIb, LOE C-LD). Deben considerarse múltiples factores para predecirlo (Clase I, LOE C-LD).
Dada la mayor neuroplasticidad y el potencial de recuperación del cerebro en desarrollo, se debe dar mayor valor a la preservación de las oportunidades de recuperación para los RN que en la limitación de la terapia basada en herramientas de pronóstico que aún no están validadas.
2. Predicción del resultado neurológico en adultos
Hay numerosos datos que correlacionan ciertos hallazgos específicos con mal resultado neurológico después de una parada. Pero, hasta la fecha, no hay una prueba específica que puede predecir con certeza una pobre recuperación neurológica.
En la toma de decisiones sobre si continuar o retirar terapias, los médicos y las familias necesitan la información más precisa posible. Normalmente, esta información es un conjunto de datos clínicos, electrográficos, radiográficos y de laboratorio.
En 2010 se observó que no hay pruebas que puedan predecir de forma fiable la muerte o un mal resultado neurológico en las primeras 24 horas después de una parada cardiaca.
Recomendaciones:
- Los sedantes o los relajantes neuromusculares recibidos durante el manejo con control de la temperatura (Target Temperature Management [TTM] 3) se metabolizan más lentamente y, además, el cerebro lesionado podría ser más sensible a los efectos depresores de los fármacos. Por tanto, la sedación o la parálisis residual podría confundir los resultados de los exámenes clínicos. Por ello, se recomienda esperar 72 horas tras la recuperación de la normotermia para hacer una evaluación clínica (Clase IIb, LOE C-EO). En la práctica, la evaluación clínica tras 4,5 ó 5 días tras la RCE minimiza la posibilidad de confusión.
- El primer momento para realizar un examen clínico que pueda pronosticar un mal resultado neurológico en los pacientes no tratados con TTM es de 72 horas después del paro cardiaco (Clase I, NDE B-NR). Este tiempo puede ser incluso mayor considerando el posible efecto residual de la sedación y parálisis neuromuscular (Clase IIa, NDE C-LD).
3. Test pronóstico en adultos tras PCR (AHA)
Las revisiones sistemáticas de 2015 examinaron numerosos estudios sobre la precisión diagnóstica de amplia gama de pruebas, y se han actualizado las directrices para realizar un pronóstico tras PCR (véase «Cuidado post-paro cardíaco«).
Son pruebas razonables para predecir un mal pronóstico:
- Examen clínico
- En pacientes no tratados con TTM: ausencia de reflejo pupilar a la luz 72 h. o más tras la parada (TFP [Tasa de Falsos Positivos], 0%; 95% CI, 0%““8%, Clase IIa, LOE B-NR).
- En pacientes tratados con TTM: ausencia de reflejo pupilar a la luz 72 h. o más tras la parada (TFP, 0%; 95% CI, 0%““3%, Clase I, LOE B-NR).
- La ausencia de movimiento o actividad motora extensora no debe usarse para predecir mal resultado neurológico porque tiene una elevada TFP (10% [95% CI, 7%““15%] a 15% [95% CI, 5%““31%], Clase III: daño, LOE B-NR). Pero sí puede ser razonable para identificar la población que necesita más pruebas para determinar un mal pronóstico (Clase IIb, LOE B-NR).
- La presencia de mioclonías (no estatus mioclónico) no debe usarse para predecir mal resultado neurológico porque tiene una elevada TFP (5% [95% CI, 3%““8%] a 11% [95% CI, 3%““26%], Clase III: daño, LOE B-NR).
- La presencia de un estatus mioclónico durante las primeras 72h tras la parada, es una pista para predecir mal resultado junto a otros test diagnósticos (TFP, 0%; IC del 95%, 0%-4%, Clase IIa, LOE B-NR).
- EEG
- En pacientes tratados con TTM, la ausencia de reactividad a los estímulos externos en el EEG a las 72 horas tras la parada, y el patrón brote-supresión persistente después del recalentamiento (TFP 0%; 95% CI, 0%-3%, Clase IIb, LOE B-NR).
- El estatus epiléptico intratable y persistente (más de 72 horas) en ausencia de reactividad a los estímulos externos (Clase IIb, LOE B-NR).
- En pacientes no tratados con TTM, un patrón brote-supresión en el EEG a las 72 horas o más tras la parada, en combinación con otros predictores (TFP 0%; 95% CI, 0%““11%, Clase IIb, LOE B-NR).
- Potenciales evocados: la ausencia bilateral de respuesta cortical precoz (N20) en los potenciales evocados somatosensoriales (PESS) de 24 a 72 horas después de un paro cardíaco o después del recalentamiento (TFP 1%; 95% CI, 0%-3%; Clase IIa, LOE B-NR).
- Pruebas de imagen: en pacientes no tratados con TTM, una marcada reducción de la ratio sustancia gris-blanca en un TC cerebral obtenido dentro de 2 horas tras la parada (Clase IIb, LOE B-NR).
- Marcadores sanguíneos: dada la posibilidad de FP, los niveles sanguíneos de NSE (enolasa específica de las neuronas) y la proteína S-100B no deben ser usados solos para predecir un mal resultado neurológico (Clase III: Daño, LOE C-LD). Cuando se realiza con otras pruebas pronósticas a las 72 horas o más después de la parada, puede ser razonable considerar los valores séricos elevados de NSE a las 48 a 72 horas para apoyar el pronóstico (Clase IIb, LOE B-NR), especialmente si el muestreo repetido revela valores persistentemente elevados (Clase IIb, LOE C-LD).
Consideraciones sobre la Parada Cardiaca Pediátrica (ERC)

La mayoría de los médicos, por razones emocionales, continúan el intento de reanimación en los niños por más tiempo, a pesar de que el pronóstico global en ellos suele ser peor que en el adulto.
Al igual que en los adultos, la reanimación inútil podría considerarse distanasia (prolongación sin piedad de la vida), y debe ser evitada.
El mayor interés del niño puede a veces entrar en conflicto con el de los padres. Desde una perspectiva social, permitimos que las decisiones de los padres difieran del mayor interés del niño, siempre y cuando no se derive ningún daño inaceptable para él. Extrapolando esto al contexto de la reanimación, los derechos de los padres en la toma de decisiones podrían prevalecer hasta el momento en que resulte un daño. Prolongar una reanimación inútil podría ser un ejemplo de tal daño. Proporcionar información adecuada de una manera clara y empática es crucial para este proceso de toma de decisiones
En la mayoría de los países, las autoridades legales actúan de oficio en los casos de muerte no explicada o accidental. En algunos países se realiza una revisión sistemática de todas las muertes infantiles para conseguir una mejor comprensión y conocimiento para la prevención de las futuras muertes en niños.
Sobre la Seguridad del Reanimador (ERC)
Las enfermedades infecciosas han dado lugar a preocupación sobre la seguridad de los profesionales sanitarios.
Los profesionales deben usar equipo protector adecuado cuando intenten la RCP en un paciente en que se desconozca su historia o sea potencialmente infecciosa, y estar suficientemente adiestrados en su utilización.
Hasta la fecha hay poca información sobre el riesgo exacto de transmisión al hacer la RCP en un paciente infeccioso, y como tal se debe intentar la reanimación en estos pacientes. Posibles excepciones a esta regla estándar serían aquellas infecciones o situaciones en las que hay peligro claro para el profesional incluso estando protegido. En estos casos la seguridad del reanimador sería prioridad.
Resucitación tras Intento de Suicidio (ERC)
Una persona con enfermedad mental no es necesariamente considerada mentalmente incompetente, y tiene el mismo derecho a rechazar un tratamiento médico y optar por cuidados paliativos.
Basado en el concepto de autonomía, se podría argumentar que un intento de suicidio puede, en sí mismo, ser expresión de las preferencias personales. En caso de emergencia, es difícil evaluar la capacidad mental de forma fiable, incluso si se encuentra una nota de suicidio. Teniendo en cuenta que la falta de tratamiento conduce a un daño grave, por defecto se debe iniciar la RCP lo antes posible y abordar otros problemas potenciales más tarde.
Aspectos Éticos de la Donación de Órganos
Situaciones en que existe posibilidad de donación de órganos son:
- Donación después de determinación de muerte cerebral.
- Donación después de determinación de muerte circulatoria (donación en asistolia):
- Controlada: pacientes en los que se decide permitir la muerte natural y a los que se aplica limitación del tratamiento de soporte vital (LTSV), tras el acuerdo entre el equipo sanitario y con los familiares o representantes del enfermo, o aquellos que evolucionan a muerte tras una RCP previa exitosa.
- No Controlada: cuando, habiéndose realizado todas y cada una de las maniobras especificadas en los estándares disponibles para su recuperación, éstas son infructuosas (pacientes que sufren una parada cardiaca y son sometidos a maniobras de reanimación que resultan no exitosas).
El objetivo principal de la resucitación es salvar la vida del paciente. No obstante, los esfuerzos de reanimación pueden resultar en muerte cerebral o no recuperar la circulación espontánea. En estos casos, el objetivo de la resucitación puede cambiar hacia la preservación de órganos para su posible donación. Según el ERC, los países europeos deberían aumentar sus esfuerzos para maximizar la posibilidad de donación de órganos de pacientes con parada cardiaca que derivan en muerte cerebral o tras la finalización de la resucitación en el caso de fallo de la RCP.
Recomendaciones (AHA):
- Se recomienda que los pacientes que han sido resucitados de una parada cardíaca, pero que posteriormente progresan hasta la muerte o muerte cerebral, sean evaluados para donación de órganos (Clase I, LOE B-NR).
- Los pacientes que no tienen RCE después de los esfuerzos de resucitación, pueden considerarse candidatos para la donación de riñón o hígado en los entornos en los que existen programas al respecto (Clase IIb, NDE B-NR). Al hacer esta recomendación, la decisión de finalizar los esfuerzos de reanimación y el interés por la donación de órganos deben ser procesos independientes (véase «Cuidado post-paro cardíaco«). Los hospitales y los profesionales médicos de emergencia harán el mayor esfuerzo para salvar la vida de un paciente, independientemente de su condición de donante.
En las Directrices de 2010 ya se describía el debate sobre la ética de la donación de órganos, debate que continúa en la actualidad. Alguno de los puntos a considerar se exponen a continuación. Aunque este material no fue revisado como parte del proceso de revisión del ILCOR 2015, esta sección pretende poner de relieve algunas de las cuestiones éticas en torno a la donación de órganos.
- ¿Qué se entiende por pérdida irreversible de la función cardiorrespiratoria?
- Controlada: se exige un tiempo de observación lo suficientemente prolongado como para asegurar que no puede producirse el fenómeno de autorresucitación (el mínimo tiempo aconsejable en el ámbito internacional es de 2 a 10 minuntos), así como la decisión de no instaurar maniobras de RCP.
- No controlada: respetar un periodo de observación tras finalizar los esfuerzos de resucitación tras el cual se constate el cese de la función cardiorrespiratoria (entre 7-10 minutos). En España está estipulado en 5 minutos.
- ¿Puede haber conflicto de intereses? La decisión sobre la limitación de los tratamientos de soporte siempre debería ser independiente, diferenciada y previa a la posibilidad de donación y a la decisión de donar. El diagnóstico de muerte y su posterior certificación han de preceder a la extracción de órganos. Los profesionales encargados del diagnóstico y la certificación serán médicos con cualificación para esta finalidad, distintos de aquellos médicos que hayan de intervenir en la extracción o el trasplante, y no sujetos a las instrucciones de éstos.
- ¿Cómo se obtiene el consentimiento para la donación? Se puede realizar a través de un documento de voluntades anticipadas o un registro de donantes, siempre debe investigarse la voluntad del paciente respecto a la donación mediante la entrevista a la familia.
- ¿Pueden realizarse intervenciones antes de morir sólo con el propósito de la preservación del órgano? Si el riesgo del procedimiento es bajo para el donante y se discute con los familiares, puede ser éticamente aceptable. El procedimiento no puede conllevar riesgos para el donante y beneficiar sólo al receptor. Ha de obtenerse consentimiento específico para la canulación de vasos femorales y la administración de fármacos destinados a la preservación de los órganos antes del fallecimiento.
Presencia de los Familiares
Existe una creciente predisposición a permitir la presencia, e incluso colaboración, de familiares durante una RCP, basada en los posibles efectos beneficiosos de estas experiencias (ERC y AHA).
No hay datos que apoyen la preocupación de que los miembros de la familia pueden quedar traumatizados por presenciar la RCP, o interferir con los procedimientos de atención médica (ERC).
Testimonios de familiares recogen que dicha vivencia les ayuda a aceptar mejor la pérdida, mediante la reducción de la culpabilidad o la decepción, dando tiempo a aceptar la realidad de la muerte y ayudar al proceso de duelo (ERC).
En ausencia de datos que confirmen un efecto perjudicial, y contando con datos que sugieren un posible efecto beneficioso, ofrecer a familiares seleccionados la oportunidad de estar presentes durante la reanimación de un ser querido parece razonable (siempre y cuando el paciente no haya declarado previamente su oposición a ello) (Clase IIa, LOE C para adultos, Clase I, LOE B para pacientes pediátricos).
Los miembros del equipo de reanimación deberán ser sensibles a la presencia de familiares durante las maniobras de RCP, asignando a un miembro del equipo (si ello es posible) que, estando a disposición de los familiares, pueda responder a sus preguntas, aclarar información y, en cualquier caso, ofrecer consuelo y apoyo.
Persiste todavía variabilidad cultural y social en relación a esta cuestión, que debe ser comprendida y tenida en cuenta con sensibilidad.
 Atención al Final de la Vida (ERC)
Atención al Final de la Vida (ERC)
En los cuidados al final de la vida es necesario un enfoque multidisciplinar, incluyendo una adecuada comunicación que tenga en cuenta los aspectos culturales, sociales, emocionales, religiosos, preferencias espirituales y diferencias locales, pero se necesita un mayor desarrollo e implementación en los sistemas de salud en todo el mundo.
La comunicación compasiva con los pacientes y sus seres queridos es esencial. El propósito es entender los objetivos y expectativas de tratamiento del paciente para apoyar su elección individual: algunos pacientes desean prolongar la vida el mayor tiempo posible, mientras que otros valoran la dignidad y el alivio del dolor, incluso a expensas de un tiempo de vida más corto. Ha de brindarse la privacidad y el tiempo necesarios para una buena comunicación acerca de los valores de la vida y las decisiones al respecto.
Se puede ayudar al proceso de duelo permitiendo visitas sin restricciones, dando información verbal y escrita clara, y facilitando los procedimientos religiosos.
Documentación de las ONIR (ERC)
Las decisiones de No Iniciar Reanimación (NIR) y las discusiones relacionadas con Orden de No Iniciar Reanimación (ONIR) deberían ser registradas claramente en la historia clínica del paciente.
Con el tiempo, la situación o las perspectivas de los pacientes pueden cambiar, y las ONIR deberían ser revisadas consecuentemente.
La denominada Orden de No Iniciar Reanimación (ONIR) es un tipo de documento que sólo atañe a la RCP, por ello cualquier otro tipo de tratamiento (p.ej. sedación, nutrición, analgesia) debería continuar si se considera que contribuye a la calidad de vida.
Aun cuando la última decisión corresponde al médico responsable, la confección de dicha ONIR debe ser consensuada, si ello es posible, con el paciente y familiares más cercanos.
Ética del Aprendizaje e Investigación en Resucitación
1. Formación de los profesionales sanitarios sobre temas de ONIR (ERC)
Los profesionales sanitarios deberían recibir formación sobre las bases legales y éticas de las decisiones sobre ONIR, y sobre cómo comunicarse eficazmente con pacientes y familiares. La calidad de vida, los cuidados de soporte y las decisiones al final de la vida necesitan ser explicadas como una parte integral de la práctica médica y de enfermería.
2. Práctica de procedimientos en el recién fallecido (ERC)
Se trata de una cuestión controvertida en la que existe diversidad de opiniones según diferentes aspectos sociales, culturales y religiosos.
Hay gran variabilidad que va desde el rechazo a cualquier práctica debido a un respeto innato por los difuntos, a la aceptación de procedimientos no invasivos que no dejan grandes marcas.
No existe impedimento si el paciente, mediante instrucciones previas, lo autorizó, o los familiares dan su consentimiento. En último caso, el respeto a los intereses del paciente y sus familiares debe prevalecer sobre cualquier necesidad de aprendizaje.
Con el desarrollo técnico de simuladores y maniquíes la presencia de este tipo de conflicto debería ir disminuyendo.
Dado que existe división de opiniones sobre practicar procedimientos en el recién fallecido, se aconseja a los estudiantes y a los profesionales docentes que aprendan y sigan las políticas hospitalarias regionales y locales legalmente establecidas.
3. Ética de la investigación en resucitación
Existe una necesidad de mejorar la calidad de la reanimación, y con ello los resultados. Por ello, la investigación en el campo de la resucitación es necesaria para probar intervenciones comunes de eficacia incierta o nuevos tratamientos potencialmente beneficiosos (ERC).
Para incluir participantes en un estudio se debe obtener el consentimiento informado (CI), pero en situaciones de emergencia a menudo no hay tiempo suficiente para obtenerlo. El consentimiento diferido o una excepción al CI con previa consulta a la comunidad, se consideran alternativas éticamente aceptables para respetar la autonomía (ERC).
Tras 12 años de ambigí¼edad, se espera que una nueva Regulación de la Unión Europea (UE), permitiendo el consentimiento diferido, fomente la investigación en emergencias en los Estados miembros (ERC).
En EEUU, a través de la FDA (Foodand Drug Administration) y los National Institutes of Health, reconociendo el valor de este tipo de investigación, se han regulado unas excepciones a la obligación de obtener el CI. Estas excepciones se aplican solamente si se dan las siguientes circunstancias (AHA):
- Que el sujeto esté inconsciente o incapacitado, y se encuentre en una situación de amenaza vital para la cual la única terapia posible está bajo investigación o no probada.
- Que el sujeto sea incapaz para dar su consentimiento válido, y no sea posible contactar con las personas que podrían darlo en su nombre antes de iniciar la medida terapéutica objeto de la investigación.
- Que la terapia experimental investigada ofrezca un posible efecto beneficioso y no exista otra alternativa terapéutica aceptada que sea claramente superior.
- Que el protocolo de investigación haya sido aprobado por una comisión institucional de investigación.
Auditoría de las paradas cardiacas intrahospitalarias y análisis de registros (ERC)
El manejo local de la RCP puede mejorarse mediante una revisión autocrítica tras la RCP para asegurar un círculo de mejora de calidad: PDCA (Planear, Desarrollar, Comprobar, Actuar). La revisión autocrítica permite identificar errores en la calidad de la RCP y prevenir su repetición.
La infraestructura de una resucitación basada en equipos y una auditoría institucional multinivel, la comunicación rigurosa de los intentos de resucitación a nivel de auditoría nacional y/o a nivel de registro multinacional, y el subsiguiente análisis de los datos con retroalimentación de los resultados publicados, puede contribuir a la mejora continuada de la calidad de la RCP intrahospitalaria y de los resultados de la parada cardiaca.
Conclusión
A menudo no hay pruebas suficientes para hacer recomendaciones a favor o en contra de una intervención específica debido a la incertidumbre para determinar un pronóstico o predecir un resultado en particular.
Como tal, una sólida comprensión de los principios éticos que rodean la autonomía y la toma de decisiones debe ir acompañada de la mejor información disponible hasta el momento.
Más allá de las decisiones relativas a la iniciación y terminación de las medidas de soporte vital, de la presencia de la familia durante la reanimación y la donación de órganos, también se requiere que los profesionales consideren tanto la ciencia como la ética cuando prestan una atención centrada en el paciente.
A medida que la ciencia de la resucitación continúa avanzando, también deben avanzar nuestros esfuerzos por comprender las implicaciones éticas que la acompañan.
Bibliografía
1.- Leo L. Bossaert, Gavin D. Perkins, Helen Askitopoulou, Violetta I. Raffay, Robert Greif, Kirstie L. Haywood, Spyros D. Mentzelopoulos, Jerry P. Nolan, Patrick Van de Voorde, Theodoros T. Xanthos on behalf of The ethics of resuscitation and end-of-life decisions section Collaborators1 Collaborators. Section 11. The ethics of resuscitation and end-of-life decisions. Resuscitation 95 (2015) 302““311. (PubMed) (HTML) (PDF)
2.- Mancini ME, Diekema DS, Hoadley TA, Kadlec KD, Leveille MH, McGowan JE, Munkwitz MM, Panchal AR, Sayre MR, Sinz EH. Part 3: Ethical Issues: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 3;132(18 Suppl 2):S383-96. (PubMed) (HTML) (PDF)
3.- Nielsen N, Wetterslev J, Cronberg T, Erlinge D et al; TTM Trial Investigators. Targeted temperature management at 33ºC after cardiac arrest. N Engl J Med. 2013;369:2197-2206. Doi: 10.1056/NEJMoa1310519. (PubMed) (HTML) (PDF)





 Atención al Final de la Vida (ERC)
Atención al Final de la Vida (ERC)

Sería tan amable de retirar la caricatura en la que al médico se le representa como a un macarra torturador y a las enfermeras casi mejor ni opino? Gracias. Fdo:un médico de un Servicio de Cuidados Críticos
Estimado Joaquin,
como sabes el corto «La Dama y la Muerte» (en inglés «The Lady and the Reaper») es un cortometraje de animación en 3D estereoscópico, el primero realizado con esta técnica en España, producido por la empresa granadina Kandor Moon y la empresa malagueña Green Moon España; y dirigido por Javier Recio. Tras recibir el Goya al mejor corto de animación de 2009, fue nominado para los Oscar como Mejor Corto de Animación, convirtiéndose así en la primera producción animada española en conseguirlo, aunque finalmente la estatuilla fue para Logorama de Nicolas Schmerkin. (extríado de wikipedia: https://goo.gl/sCdk0R).
El encarnizamiento terapéutico, o distanasia, es algo que debe preocupar a todo profesional que trate con pacientes en estado crítico. Por ello existen leyes o códigos que regulan cuándo una acción médica puede ser considerada como ensañamiento. (ver wikipedia: https://goo.gl/rWCWY4).
Nos ha preocupado tu comentario. Yo, tanto como miembro de la junta dimosrectiva de AnestesiaR como coautor de la entrada, he revisado qué imagen considerabas que era una «caricatura», dado que no habíamos puesto ninguna al realizar la misma.
Finalmente, hemos creído que te referías a la imágen extraída del magnífico e impresionante corto realizado en 2009 (http://www.theladyandthereaper.com/).
Realmente es cierto que no se trata de imágenes realistas de los protagonistas. Tú ves al médico como «un macarra torturador y a las enfermeras casi mejor ni opino», y a mi me parece que la imagen de la muerte está claramente influíenciada con la que se desprende de la obra de Sir Terry Pratchett (ver wikipedia: https://goo.gl/LldlLG) (firme defensor de la eutanasia, por otro lado: https://goo.gl/6xRS43).
El corto «La Dama y la Muerte» trata del derecho a la muerte digna, y entre sus críticas serias no hay ni un sólo comentario negativo hacia la actuación ética y correcta de los médicos (ver https://goo.gl/925F1J), y su autor, Javier Recio, nunca pretendió faltar el respeto a la profesión sanitaria (ver https://goo.gl/KnP4We).
No debemos quedarnos con el continente, y es obligado que todos los médicos, enfermeros, auxiliares, y cualquiera que tenga contacto con una paciente enfermo (no sólo los que estamos en contacto con los pacientes críticos en una Reanimación o una UVI), miren y aprendan del contenido que hay detrás de este corto.
El encarnizamiento terapéutico no es una correcta asistencia sanitaria, se mire por donde se mire, y es nuestra obligación respetar las decisiones y derechos de los pacientes (ver http://humanizandoloscuidadosintensivos.com/es/inicio/).
Ya para acabar, hemos actualizado el link de la imágen (la mal denominada caricatura), para que redireccione al corto (https://goo.gl/FUV8Qo), dado lo importante de su mensaje (sin duda el link se «perdió» al actualizar la página al nuevo formato y no nos dimos cuenta. Queremos agradecerte que nos hayas avisado para solucionar dicho problema, y pedimos perdón de este y otros errores que la transición de bases de datos nos han generado en las entradas… que estamos siempre dispuestos a solucionar).
Un abrazo a tod@s nuestros lectores. Muy feliz año 2017.
Hola soy anestesista en la región de Murcia. Estoy realizando un TFM precisamente sobre esta cuestión. Además soy miembro del comité de bioética de mi hospital. Quería saber si podía ponerme en contacto con los autores para que me facilitasen más bibliografía sobre el tema dado que me interesa mucho. Un saludo y gracias por el gran resumen.
estudiante de medicina que esta mas enfocado a la rama de anestesiologia
Tras haber leído el artículo, por el cual quiero felicitaros, ya que es un magnífico resumen y me es de gran ayuda, he llegado a los comentarios. Quiero también apoyar la idea de poner imágenes o enlaces relacionadas con la cuestión de tipo cultural; en este caso, a parte de ser un magnífico corto, este tipo de material nos ayuda a llevar la muerte a quienes no están familiarizados con ella (puesto que no creo que sea lo común que los no sanitarios se paren a leer material así en exceso), hacerle conocedor de los problemas que encontramos en la práctica clínica y, a la vez, con sus impresiones, conocer como la sociedad entiende la muerte. Como enfermera de UCI y estudiante de máster de bioética, no pretendo otra cosa sino decir que ojalá se introdujera este tema más en los medios, para que dejara de ser un tabú y concienciar a la población de la falta de humanización de la misma, lo cual a veces solo se puede hacer mediante una satírica caricatura. Un saludo.