Autores: Medina A, Hernández I, González A, Manso FJ
Facultativos Especialistas de área. Hospital Universitario Marqués de Valdecilla
Introducción
La mutación G20210A deriva en una sustitución de guanina por adenina en el gen que codifica la protrombina.
La prevalencia de este polimorfismo es mayor en el sur de Europa (2%-6%) que en el norte de Europa (1%-2%), siendo muy rara en Asia.
Los pacientes afectos de esta mutación presentan concentraciones plasmáticas de protrombina elevadas respecto a la normalidad que oscilan entre un 30% superiores en portadores heterocigotos a un 70% en portadores homocigotos, alterando de este modo la vía común de la coagulación.
Esta alteración constituye un riesgo de trombosis venosa profunda(y posiblemente arterial), que se suma a otros factores de riesgo como embarazo, puerperio, cirugía y otros por todos conocidos.
Además, varios estudios han intentado relacionar esta mutación como factor independiente para el desarrollo de una trombosis venosa cerebral (1,2).
El manejo de los pacientes con esta mutación protrombótica no difiere del que llevamos a cabo en pacientes con otras trombofilias hereditarias, pero es necesario conocer las complicaciones a las que nos enfrentamos, evitar en lo posible factores de riesgo añadidos y plantear un buen plan anestésico – quirúrgico.
Caso clínico
Presentamos el caso de una paciente de 32 años sin alergias conocidas, ex – fumadora de 10 cigarrillos al día, hipertensa, migrañas sin aura, esclerosis múltiple en fase estable y mutación heterocigótica G20210A del gen de la protrombina.
Actualmente en tratamiento con labetalol 200 mg cada 8 horas, clexane 40 mg inyectable cada 24 horas, ferrimanitol ovoalbúmina 80 mg cada 24 horas y ácido fólico cada 24 horas.
En 2009 acudió a urgencias por perdida de visión en ojo izquierdo.
Valorada por oftalmología, se diagnosticó de desprendimiento de vítreo que no parecía justificar por completo la clínica por lo que fue valorada también por neurología para descartar neuritis óptica.
Se solicitó RNM, estudio inmune y de hipercoagulabilidad, serologías y se realizó punción lumbar.
Tras la punción, comenzó con cefalea de moderada intensidad que empeoraba en sedestación y mejoraba con el decúbito por lo que se pautó analgesia habitual y se inició ciclo de corticoides.
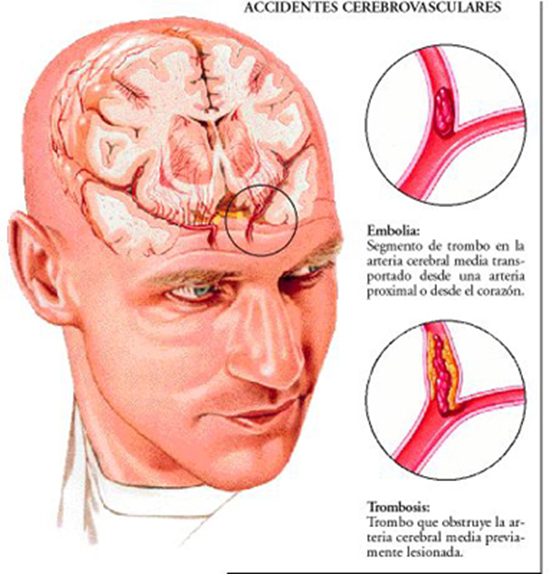
Una semana después se realizó RNM donde se objetivó imagen compatible con trombosis de venas corticales y del tercio anterior del seno longitudinal superior, confirmándose mediante TAC.
Por otro lado, en el estudio de hipercoagulabilidad, se evidenció una mutación heterocigota 20210A del factor II, siendo normal el resto del estudio.
Ante estos nuevos datos, se comenzó pauta descendente corticoidea y anticoagulación con heparina para pasar posteriormente a acenocumarol.
Acude ahora a nuestro hospital para revisión y programación de la inducción al parto (39+5 semanas).
Dado el alto riesgo trombótico, el servicio de hematología recomienda ingresar a la paciente en planta para iniciar tratamiento con heparina sódica.
Se avisa al equipo de anestesiología por tratarse de una mujer con antecedentes personales complejos que requiere un adecuado y consensuado plan de actuación.
La paciente ingresa en partos tres días después para inducción, y, ante la necesidad de continuar con heparina sódica, se establecen planes de actuación en función de los distintos escenarios posibles.
Por un lado se plantea la realización de una cesárea programada tras una perfusión de heparina sódica que se suspendería 4 horas antes de forma programada.
Por otro, inducción al parto y suspensión de la perfusión de heparina 4 horas antes del expulsivo.
Tras discutirlo, el equipo de obstetricia decide llevar a cabo el segundo plan, que se lleva a cabo sin complicaciones.
Tomada de http://cetis104enfermedadvascularcerebral.blogspot.com.es/2012/06/problema-que-es-laenfermedad-vascular.html
Conclusiones
Pretendemos dar a conocer un caso complejo y poco frecuente en el que se aúnan múltiples factores protrombóticos y la posible interrelación y potenciación entre los mismos.
La trombosis venosa cerebral representa el 0,5 – 1 % de los ictus y afecta con mayor frecuencia a individuos jóvenes con factores de riesgo congénitos o adquiridos.
Se puede presentar con un amplio rango de manifestaciones clínicas aunque las más frecuentes son la cefalea, las convulsiones, el papiledema, defectos neurológicos focales y el trastorno de consciencia.
Es importante tener en cuenta que se desarrollarán signos y síntomas más específicos en función del seno afectado.
Siguiendo esta idea, la trombosis del seno cavernoso podría provocar proptosis, quemosis y oftalmoplejía. La trombosis de venas corticales deriva en defectos focales y epilepsia en relación con infartos venosos locales. La trombosis del seno longitudinal superior en cefalea, alteraciones del nivel de consciencia, crisis epilépticas, papiledema y otros.
En este caso, la paciente presentaba una predisposición genética a la trombosis dada por la mutación del gen de la protrombina; por otro lado, la punción dural puede provocar una hipotensión intracraneal que deriva en fenómenos de tracción y dilatación de las venas cerebrales resultando en una dilatación que hace que la velocidad del flujo sanguíneo disminuya y se favorezca una éstasis venosa pudiendo desarrollarse una TVC.
Bibliografía
1. Heckmann JG, Tomandlb B, Erbgutha F, Neidhardtc B, Zingsemc H, Neundörfer B. Cerebral vein thrombosis and prothrombin gene (G20210A) mutation. Clin Neurol Neurosurg 2001;103:191-3. (HTML) (PDF)
2. Stolz E, Kemkes-Matthes B, Pötzsch B, Hahn M, Kraus J, Wirbartz A, et al. Screening for thrombophilic risk factors among 25 German patients with cerebral venous thrombosis. Acta Neurol Scand. 2000 Jul;102(1):31-6 (PubMed)