Benito Naverac H. FEA de Anestesiología y Reanimación. Hospital Clínico Universitario Lozano Blesa de Zaragoza.
La pérdida visual postoperatoria se considera una complicación rara de la cirugía de la columna y de médula espinal en decúbito prono con una incidencia de 1:30.000 pacientes. Su baja probabilidad de aparición, dificulta el estudio de sus causas y el desarrollo de estrategias preventivas eficaces.
1.CAUSAS FUNDAMENTALES DE PÉRDIDA VISUAL POSTOPERATORIA
Existen dos causas fundamentales:
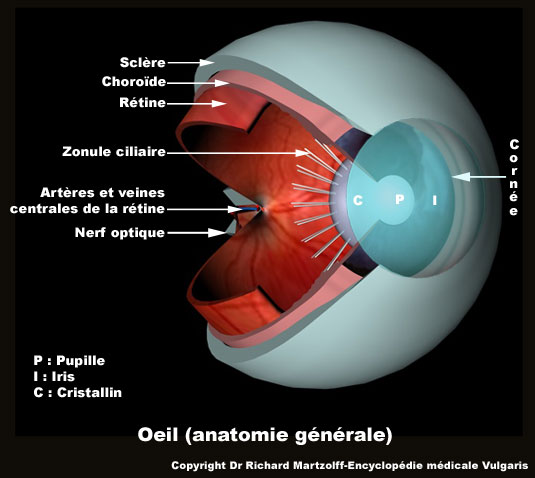
Oclusión de la arteria central de la retina
- Se presenta como pérdida de visión indolora monocular en el postoperatorio inmediato.
- En cirugía cardiaca, su etiología es embólica, en cirugía espinal se asocia con una compresión directa del globo ocular.
- Es raro que recuperen visión.
- No se relaciona con la administración de exceso de líquidos intraoperatorios.
- Se deben vigilar la aparición de bradicardias durante la cirugía, ya que estos episodios pueden indicar estimulación vagal por el aumento de la presión intraorbitaria.
Neuropatía óptica isquémica
Es la causa más frecuente, representa un 80 % de todos los casos publicados. Suele ser bilateral.
Hay dos tipos:
– Neuropatía óptica Anterior, que es más frecuente en cirugía cardiaca ( etiología embólica)
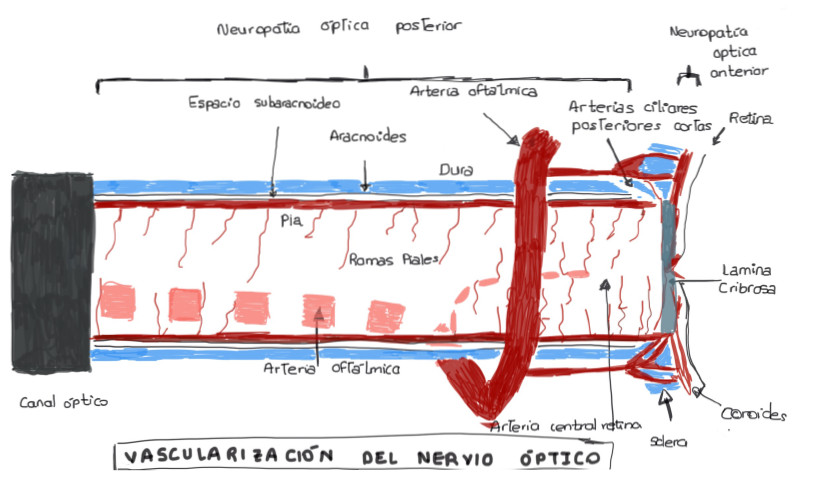
– Neuropatía óptica Posterior, más relacionada con cirugía espinal en decúbito prono.
Tabla 1. Resumen Causas pérdida Visual Postoperatoria
- Procedimientos prolongados ( >6,5 horas)
- Pérdida sanguínea elevada
- Posición de decúbito prono
- Sexo masculino
- Obesidad
- Presencia de factores de riesgo cardiovascular
ETIOLOGIA
- La etiología es desconocida, pero parece estar relacionada con una reducción del aporte del oxígeno al nervio óptico en pacientes con patología vascular preexistente.
- Otra posible explicación es que la neuropatía óptica posterior sea una forma de Síndrome Compartimental. La porción intraorbitaria del nervio óptico está recubierta por duramadre y tiene poco espacio para su expansión .
- En cirugías prolongadas con sangrado significativo, se puede producir edema en el nervio óptico y este verse comprimido en su trayecto intraorbitario, ya de por sí estrecho. La aparición de edema en el nervio óptico se debe fundamentalmente a dos causas:
– Al aumento de la presión venosa que se produce en la posición de decúbito prono al situar la cabeza a una altura más baja que el corazón.
– La administración de largos volúmenes de fluidos, en concreto de cristaloides.
2.EVALUACIÓN DIAGNÓSTICA
Se debe solicitar una valoración oftalmológica que incluya examen fundoscópico y una resonancia magnética cerebral para excluir otras posibles causas como la apoplejía pituitaria.
3.ESTRATEGIAS PREVENTIVAS
Sólo el 50 % de los pacientes que padecen neuropatía óptica isquémica recuperan visión de forma significativa y no hay un tratamiento que haya probado ser efectivo, por lo que el desarrollo de estrategias preventivas tiene una importancia capital.
Como estrategias preventivas se plantean:
- Mantener unos niveles de Hematocrito y Hemoglobina adecuados ( no hay evidencia científica para aconsejar una cifra concreta, hay que individualizar según el paciente).
- Monitorizar la Presión Arterial Invasiva en pacientes de alto riesgo. Mantener una presión arterial media en unos valores dentro de unos márgenes alrededor del 20-25% de los valores basales del paciente. No utilizar estrategias de hipotensión controlada para reducir el sangrado.
- Para disminuir el riesgo de edema en el nervio óptico, es aconsejable el uso de cristaloides junto con coloides para reponer las pérdidas sanguíneas. El régimen basal de cristaloides de mantenimiento no debe exceder de 1 ml/kg/hora.
- Utilizar los agentes vasopresores para elevar la presión arterial con precaución, ya que los agentes alfa-agonistas podrían inducir vasoconstricción de los vasos retinianos.
- Colocación cuidadosa en la posición de decúbito prono, con comprobación cada 15 minutos de que los ojos no están comprimidos. Siempre que sea posible, la cabeza debe colocarse al nivel o más arriba del corazón para optimizar el retorno venoso.
- Considerar la realización de procedimientos prolongados (que vayan a durar 10-12 horas) en dos tiempos.
- Considerar informar al paciente en el consentimiento informado en los casos de mayor riesgo.
4.BIBLIOGRAFIA
- American Society of Anesthesiologists Task Force on Perioperative Visual Loss. Practice advisory for perioperative visual loss associated with spine surgery: an updated report by the American Society of Anesthesiologists Task Force on Perioperative Visual Loss. Anesthesiology. 2012 Feb;116(2):274-85. (PDF)
- Postoperative visual loss after anesthesia for nonocular surgery (HTML)
- Bermejo-Álvarez MA, Carpintero M, García-Carro G, Acebal G, Fervienza P, Cosío F. Neuropatía óptica isquémica en el postoperatorio de cirugía de raquis lumbar. Rev. Esp. Anestesiol. Reanim. 2007; 54: 621-625 (PDF)
- Cristina Aguirre-Espinosa AC. Complicaciones en cirugía de columna: enfoque del neuroanestesiólogo. NEUROANESTESIOLOGÍA Vol. 40. Supl. 1 Abril-Junio 2017 pp S37-S4 (PDF)
- Serramito-García R, García-Allut A, Arcos-Algaba AN , Castro-Bouzas D, Santín-Amo JM, Gelabert-González M. Apoplejía pituitaria. Revisión del tema. Neurocirugía 2011; 22: 44-49 (PDF)