Artículo publicado en la Revista electrónica de AnestesiaR
Nuevo caso clínico que dejaré abierto para que hagáis comentarios con el posible diagnóstico diferencial, tratamiento propuesto u otras apreciaciones durante 2 semanas aproximadamente. Pasado ese periodo, publicaré el resultado del caso.Caso ClínicoMotivo de ingreso en reanimación-URPA: Paciente de 38 años procedente de quirófano tras realización de colecistectomía laparoscópica de forma programada por colelitiasis.AP: ASA 2. AP: crisis convulsiva en 2000 sin tratamiento ni nuevas crisis desde entonces. AG para apendicectomía y exéresis de «bulto» en escápula; sin incidencias. Tto habitual: lexatín 1.5 mg ocasionalmente. Talla 1,65 m. Peso 60 kg. Analítica, placa de tórax y ECG preoperatorios sin alteraciones.
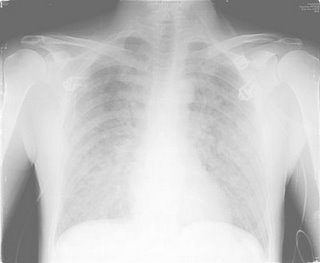
Intraoperatorio: Se induce AG para colecistectomía laparoscópica con propofol 80 mg + rocuronio 50 mg. Mantenimiento con sevorane, O2/aire y fentanilo. IOT sin incidencias con TOT nº8, laringoscopia 1/4. Cirugía de 1 hora de duración. Se procede a despertar y decurarización sin incidencias. Tras extubación se debe realizar temporalmente una subluxación de mandíbula para desobstruir vía aérea.Ingresa en Reanimación: consciente, discretamente agitado, con sensación de opresión precordial hemodinámicamente estable TA 135/70, 90 lpm, con respiración espontánea a 29 rpm con Gafas nasales a 3 Litros y una SpO2 de 94%. Evoluciona desfavorablemente y proximadamente a los 30 min de estancia en reanimación el paciente comienza a presentar una mayor agitación, dificultad respiratoria, desaturación hasta 86%, hemoptisis de sangre roja escasa, náuseas y un vómito hemático. AP: crepitantes diseminados en ambos campos pulmonares. Diuresis espontánea durante la primera 1.5h de 50cc. ECG: R. sinusal sin alteraciones de la repolarización.Se realiza placa de tórax (portátil urgente)
Preguntas:
1) Con los datos actuales,¿Cuál es el diagnóstico diferencial por orden de probabilidad?
2) Con los datos actuales ¿Cuál es la actitud diagnóstica a seguir?
3) Con los datos actuales ¿Qué actitud terapéutica seguirías?
Discusión:
El edema pulmonar postobstructivo aparece tras un aumento importante de presión negativa intratorácica y transpulmonar, que suele ser secundario a esfuerzos inspiratorios contra una obstrucción de la vía aérea superior. Por ello el laringoespasmo durante la intubación o tras la extubación en anestesia general suele ser la causa más frecuente del mismo. Otras etiologías menos frecuentes son epiglotitis, estrangulamiento, presencia de cuerpo extraño en la vía aérea, tumores de vía aérea superior, obstrucción del tubo endotraqueal en pacientes intubados, etc.
La fisiopatología es incierta, pero se acepta que en ella intervienen tres eventos:
– Generación de una alta presión negativa intratorácica con el consecuente aumento de la precarga cardiaca (aumento del retorno venoso).
– Aumento de la presión arterial sistémica con aumento de la postcarga.
– Aumento de la presión hidrostática en el capilar pulmonar y alteración de la membrana alveolocapilar, lo que finalmente favorece el trasudado y exudado de fluidos dentro del intersticio pulmonar y la ruptura mecánica de los capilares bronquiales y pulmonares.
La presión negativa generada por la obstrucción es necesaria pero no suficiente para la aparición del edema pulmonar. Probablemente jueguen un papel determinante factores como la hipoxia, estado hiperadrenérgico (altera la función miocárdica y la permeabilidad capilar), e incluso la alteración del aclaramiento alveolar de fluidos provocado por los anestésicos inhalatorios. La depresión miocárdica presente en el postoperatorio inmediato por la presencia residual de anestésicos hace que éste sea un momento especialmente susceptible para el desarrollo del edema pulmonar.
Koch et al realizaron broncoscopias en algunos pacientes durante el episodio de edema postobstructivo, encontrando lesiones hemorrágicas en la mucosa traqueal y de bronquios principales, lo que podría indicar que es el sangrado de la vía aérea el evento predominante causante del cuadro clínico de disnea, hemoptisis y desaturación, en vez del propio edema pulmonar, debido a la ruptura de los capilares bronquiales de alta presión frente a los pulmonares de baja presión. La expresión clínica de este fenómeno sería la hemoptisis, muy frecuente en el edema pulmonar postobstructivo (y rara en el cardiogénico, donde suele indicar una situación terminal).
En caso de que se disponga de monitorización invasiva, las presiones de llenado cardiacas serán normales o bajas, como corresponde al edema pulmonar no cardiogénico. La ecocardiografía no suele mostrar alteraciones significativas, tal como ocurrió en el primer caso descrito.
El edema pulmonar aparecerá tras la liberación de la obstrucción de la vía aérea, cuando el aumento de la precarga junto con el daño de la membrana alveolocapilar favorezcan la aparición de trasudado en el parénquima pulmonar y la ruptura de capilares sanguíneos (previamente estará impedido por el“ equilibrio“ entre la auto-PEEP generada por la presión positiva espiratoria contra la obstrucción y la presión negativa inspiratoria).
Presentan mayor susceptibilidad de sufrir este cuadro individuos jóvenes, sanos y de complexión atlética por la mayor capacidad de generar altas presiones negativas intrapulmonares asociada a una pared torácica más compliante. La presentación puede ser desde severa con compromiso vital hasta prácticamente asintomática. Así muchos casos son leves, con resolución espontánea y de presentación subclínica. Probablemente es una entidad más frecuente de lo que pensamos e infradiagnosticada; sólo se podría estimar la incidencia real realizando una radiografía de tórax siempre que ocurra una obstrucción de vía aérea superior, detectando así los casos de edema subclínico. La literatura sugiere una frecuencia de un caso por cada mil anestesias, siendo el mayor factor de riesgo la predisposición a la obstrucción de la vía aérea superior. En tres series de casos con un total de 193 pacientes con obstrucción de la vía aérea se encontró que el 10% desarrolló un edema pulmonar postobstructivo.
El diagnóstico de sospecha se establece por la aparición súbita de disnea, taquipnea, hipoxemia, hipercapnia y esputo rosado/hemoptoico tras la liberación de una obstrucción de vía aérea superior. En la radiografía de tórax normalmente aparecerá un infiltrado alveolointersticial bilateral sugerente de EAP. El inicio del cuadro suele tener lugar en los primeros minutos tras la desobstrucción de la vía aérea, aunque en algunos casos puede retrasarse hasta horas después.
El edema pulmonar postobstructivo se caracteriza por su rápida instauración (en minutos) y resolución con el tratamiento adecuado, con mejoría clínica y radiológica en 12-24h y sin secuelas posteriores. El diagnóstico diferencial incluye la neumonitis por aspiración, enfermedad cardiaca subyacente desconocida, sobrecarga de fluidos intraoperatoria y anafilaxia. La aspiración puede presentar un cuadro clínico inicial similar al del edema pulmonar, pero los cambios radiológicos que la acompañan ni se instauran ni se resuelven con tanta rapidez.
Prevención: medidas encaminadas a evitar la obstrucción de la vía aérea y el laringoespasmo, reversión correcta de la acción de bloqueantes neuromusculares previo a la extubación, rápida desobstrucción de la vía aérea cuando ésta se haya instaurado (incluso administrando relajantes neuromusculares si es necesario para resolver el laringoespasmo) para disminuir el tiempo de presión intratorácica negativa mantenida, el estado hiperadrenérgico y la hipoxia implicados en la patogénesis, y aplicación de presión positiva en la vía aérea.
Por ello es imprescindible reflejar en la hoja de anestesia todo evento intraoperatorio de obstrucción de vía aérea, aunque sea autolimitado y/o breve. Asimismo, el médico de reanimación deberá tener presente siempre la posibilidad de esta entidad en pacientes jóvenes, de complexión atlética, sometidos a anestesia general, que en el postoperatorio inmediato presenten disnea, desaturación o hemoptisis.
El tratamiento dependerá de la gravedad del cuadro:
– Conservador: oxigenoterapia con Vmask, furosemida (disminución del volumen intravascular favoreciendo así la filtración intracapilar), cloruro mórfico.
– Ventilación con presión positiva no invasiva (opción descrita en la literatura con mayor frecuencia pero que en nuestros casos no fue necesaria).
– IOT y ventilación con presión positiva y PEEP.
En conclusión, el edema pulmonar postobstructivo es un síndrome clínico bien descrito en la literatura y de fácil reconocimiento en caso de sospecha, pero probablemente infradiagnosticado. Puede ser causa de morbilidad e ingreso en unidad de cuidados intensivos de individuos jóvenes sanos, está presente en aproximadamente una de cada mil anestesias y en el 10% de los episodios de obstrucción de vía aérea superior que se observan en la práctica clínica habitual. La prevención de la obstrucción y la rápida resolución de la misma cuando ocurra permitirían disminuir la incidencia de esta entidad; probablemente la mejor vía de prevención pase por la extubación de los pacientes sólo tras la correcta decurarización y haber alcanzado un nivel de conciencia suficiente para responder a órdenes sencillas. Asimismo es importante que el médico de reanimación esté informado de todo evento obstructivo que haya tenido lugar en el quirófano (aunque se haya resuelto sin mayores complicaciones) para poder sospechar el cuadro ante la aparición de sintomatología sugerente del mismo y poder instaurar el tratamiento necesario de forma temprana. Aunque la fisiopatología no está claramente definida, probablemente no sólo intervenga el edema pulmonar sino también el sangrado de la vía aérea debido a la ruptura de capilares bronquiales.
Bibliografía:
- Patrick J. Louis, Rui Fernandes. Negative pressure pulmonary edema. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 93: 4-6.
- Samet A, Fossard JP, Samet H, Hirchi M, Fuchs-Buder T. Edí¨me aigu du poumon postobstructif aprí¨s extubation trachéale au réveil d´une anesthésie générale. Ann Fr Anesth Réanim 2005; 24: 1287-1290.
- McConkey P. Postobstructive pulmonary oedema- A case series and review. Anaesth Intensive Care 2000; 28: 72-76.
- da Silva P, Monteiro H, Midori M, Vieira C. Negative-pressure pulmonary edema, a rare complication of upper airway obstruction in children. Pediatr Emerg Care 2005; 21: 751-754.
- Ackland G, Mythen M. «Imitators» of the ARDS: implications for diagnosis and treatment (letter). Chest 2005; 127: 1867.
- Feeley T, Macario A. The postanesthesia care unit. En: Miller R, editor. Miller´s Anesthesia. 6th ed. Pennsylvania: Eselvier; 2005. p. 2703-2727.
Silvia Ramírez, Antonio Bartolomé
Unidad de Anestesia y Reanimación. Hospital Universitario Fundación Alcorcón





Dr Arnal: A simple vista pienso que puede tratarse de un edema pulmonar postobstructivo, tb llamado edema pulmonar por presión negativa. Apoya este diagnóstico de presunción la necesidad de subluxación mandibular para desobstruir vía aérea tras la extubación, la presencia de hemoptisis, la presencia de crepitantes diseminados y la rx de tórax donde se objetiva un edema pulmonar bilateral muy simétrico. Suelen presentarse de esta forma pero su evolución suele ser buena. Para el diagnóstico diferencial supongo que tendría en cuenta otro cuadro de peor evolución que es la posibilidad de aspiración pulmonar (el paciente presenta vómito hemático) pero la rx de tórax no suele ser tan homogénea en la distribución sobre ambos campos pulmonares y se trata de un paciente con un ayuno adecuado. También descartaría un fallo ventricular izquierdo (poco probable en paciente sano de 38 años con ECG normal y TA normal), y un TEPA ( el paciente ha presentado dolor torácico, desaturación, hemoptisis). Inicialmente tb habría hecho una gasometría arterial para conocer el grado de hipoxemia y la PCO2. Creo que inicialmente iniciaría oxigenoterapia adecuada, tratamiento diurético y posiblemente realizara cobertura antibiótica ante la sospecha de posible aspiración pulmonar. Espero sus enseñanzas sobre el caso. Un saludo
Tal y como Jesús Maldonado dice, todos los datos (antecedentes, manifestaciones y evolución) apuntan hacia un cuadro de Edema agudo de pulmón (EAP) post-obstructivo. Pienso que esta situación es mucho más frecuente de lo que creemos, pero suele pasar desapercibida porque la intensidad de los síntomas no es tan intensa como en el paciente descrito. No obstante, a mí lo que más me ha hecho pensar cuando he tenido episodios similares, es la fisiopatología del cuadro. Se me ocurren algunas hipótesis pero desconozco el papel relativo que cada una de ellas tiene:
1.- Paso de sangre / plasma al alveolo por un simple gradiente de presión. En este caso, es lógico pensar que la presión pleural (alveolar) debiera ser mayor que la presión del capilar pulmonar pero, lógicamente, de signo contrario. En este caso no habría daño de la membrana alveolo-capilar y el cuadro se solucionaría en poco tiempo, una vez que los linfáticos reabsorbieran el exceso de líquido alveolar.
2- Daño de la membrana alveolo-capilar. Causado, en teoría, por un daño físico directo debido a la presión negativa tan intensa a la que ha sido sometido el alveolo. Sería una forma de daño pulmonar agudo y es lógico pensar que si este factor jugase algún papel en la génesis del cuadro clínica, la evolución de los síntomas sería más lenta
3.- Fallo ventricular izquierdo transitorio. Como todos bien sabeis, la función de pulmón y corazón están estrechamente relacionadas. Durante un esfuerzo ventilatorio con la glotis cerrada (obstruida), un paciente joven y sano es capaz de generar presiones negativas muy elevadas. Este aumento de la presión pleural negativa hace que el gradiente de presión transmural del ventrículo izquierdo (presión dentro del VI » presión fuera del VI) aumente de forma dramática aumentando la postcarga al incrementar la impedancia a la eyección de sangre y haciendo que el volumen latido caiga a valores cercanos a cero si la presión pleural es suficientemente negativa. Este es el mecanismo por el que un paciente con shock cardiogénico, EAP, disfunción ventricular izquierda y sobrecarga de volumen, mejora cuando se le ventila mecánicamente y también explica porqué un paciente con disfunción ventricular izquierda en fase de desconexión de la ventilación mecánica y estando previamente bien, entra en EAP cuando se le pone a respirar en tubo en «T». Por el contrario, el ventrículo derecho no se verá afectado de manera tan intensa, manteniendo su volumen latido y empeorando la congestión venosa pulmonar. Lo lógico es pensar que cuando la presión pleural vuelva a su valor normal, el VI funcione como antes de la obstrucción de la vía aérea si bien, pacientes susceptibles (coronarios) podrían haber tenido cierta isquemia subendocárdica por el aumento transitorio de la presión telediastólica y presentar una cierta disfunción ventricular en las horas siguientes.
Animo a criticar mis hipótesis y a presentar otras posibles causas sobre la patogenia.
En cuanto al manejo y tratamiento se pueden tomar dos posturas diametralmente opuestas:
1.- Ya que tenemos muchas probabilidades de que acertemos la causa cuando nos enfrentamos al paciente en Reanimación por primera vez, podríamos adoptar una postura poco intervencionista pero muy eficiente: vigilancia clínica muy estrecha, monitorización, quizás una Rx tórax (¿podría tener un neumotórax?) y esperar.
2.- ECG basal y cada 8 horas, Rx de tórax al ingreso y cada 12 horas, Ecocardiograma transtorácico, Dímero D, enzimas cardíacas, gammagrafía ventilación-perfusión (el dímero D estará elevado).
Aunque seguramente sea criticable, mi postura es más cercana a la opción nº1 ya que las probabilidades de que alguna de las pruebas solicitadas aporte información adicional clínicamente útil, son muy bajas. Los médicos de hospital, tenemos tal cantidad de medios diagnósticos y terapéuticos que hemos olvidado el saber manejar la incertidumbre diagnóstica y necesitamos que una máquina o una prueba de laboratorio ratifiquen nuestro diagnóstico clínico. Ante un residente creo que actuaría tal y como se hizo en el caso descrito por Daniel.
Por fin, yo trataría al paciente con oxígeno para una SpO2 >95%, CPAP con máscara facial (seguro que algo de colapso alveolar ha ocurrido) y dosis bajas de morfina (la ansiedad de la disnea y la opresión torácica, disminuir la precarga). El paciente no tiene sobrecarga de volumen, su función cardíaca y renal son normales por lo que no creo que la furosemida fuese de ayuda: podría provocar poliuria y no creo que acelere la desaparición de los síntomas.
Poco más que añadir al desarrollo de la fisiopatología y tratamiento del edema agudo de pulmón por presíon negativa, salvo
1. El dímero D es como todos sabeis enormente inespecífico y creo que de poca utilidad en el entorno intra y postoperatorio. Si es útil en el paciente médico que acude a urgencias con un cuadro de disnea aguda o de insuficiencia cardiaca en el diagnóstico del tromboembolismo pulmonar por su alto valor predictivo de la prueba negativa cercano al 96%.
2. Coincido con el Dr Garcia en la necesidad de disminuir la precarga ventricular. La furosemida antes de ejercer sus efectos diuréticos es venodilatador.
3. ¿ Creeis que podemos sobrediagnosticar este cuadro? Si en lugar de 38 años fuera un varón de 70 años hipertenso con IECAS y diuréticos y un corazon en el límite alto de la normalidad ¿Podría tratarse de una insuficiencia aguda por sobrecarga de volumen, taquicardia…? Según Branwuald una causa de insuficiencia cardiaca son los pecados dietéticos tan frecuentes en estas fechas pasadas, tanto más una intervención quirúrgica.
Un saludo a todos y FELIZ Aí‘O NUEVO
Me he permitido publicar de nuevo la entrada del caso clínico con la discusión que Silvia Ramírez y Antonio Bartolomé habían preparado brillantemente. Me pareció que su esfuerzo merecía el reconocimiento de todos (aunque sus conclusiones siguen abiertas a comentarios y aportaciones).
Enhorabuena, Jesús Maldonado, por clavar el diagnóstico en pocos minutos tras su primera publicación. El manejo incicial se realizó mediante oxigenoterapia, cloruro mórfico y furosemida. Se mantuvo en observación en Reanimación 24 horas sin incidencias después de mejorar en las 2 primeras horas. No se administró antibiótico porque realmente no había ninguna sospecha de que hubiese broncoaspirado (además, la indicación de antibiótico en caso de broncoaspirado merece ser discutida en otro momento). Sí realizamos un Ecocardiograma previo al alta, que fue normal, para descartar cardiopatía en un caso tan llamativo. Probablemente, teniéndolo acesible, hubiese sido interesante realizar otro ecocardiograma en el momento agudo.
Santiago, me ha encantado la discusión sobre la posible fisiopatología. Yo también me decanto porque el mecanismo es por un paso de plasma al alveolo por un gradiente de presión elevado. El posible fallo ventricular transitorio, aunque es una explicación muy atractiva desde el punto de vista fisiopatológico, me parece que no se ajusta a la clínica que suelen acompañar estos casos (pacientes sanos en los que no hay otros signos de fallo de bomba -ni hipotensión, ni ingurgitación venosa…-). En cuanto al daño en la membrana, efectivamente, ocasionaría una recuperación más lenta, no en pocos minutos, como en este caso. En cuanto al tratamiento, estoy de acuerdo en que la CPAP (en casos severos) tiene una clara indicación. Sin embargo, también estoy de acuerdo en administrar cloruro mórfico y diuréticos, no porque crea que estemos ante una sobrecarga de volumen, sino por favorecer un descenso más marcado de la presión de enclavamiento y resolver el cuadro más rápido, si cabe. No creo que debiéramos prescindir de la furosemida.
Dani Paz, si en lugar de 38 años fuera un varón de 70 hipertenso y un corazón límite… no creo que mi primera sospecha clínica fuese hacia el EAP postobstructivo. Quiero decir que no creo que lo sobrediagnostiquemos (en nuestro hospital hemos tenido apenas un par de casos sospechosos en los últimos 3 años) porque, además, creo que no podemos olvidar que se trata de un diagnóstico por exclusión que sólo podemos confirmar cuando vemos que se resuelve en pocas horas.
Quiero agradecer a Silvia y Antonio el texto de la discusión. Aunque los comentarios hasta ahora han sido de gran nivel, esto sigue abierto a vuestras opiniones.
Un saludo
Complimenti vivissimi per l’articolo! My compliments for article! Thank you!
Doctor Cordial Saludo, me permito felicitarlo por la posibilidad de debates de casos clínicos expuestos, es de gran importancia el intercambio de conceptos lo que conlleva a una retroalimentación constante de gran beneficio a la comunidad medica.
Expongo el siguiente caso clínico a fin de intercambiar valiosos conceptos médicos sobre el manejo del Edema Pulmonar Post Obstructivo y el caso clínico en general; lo anterior será de valiosa ayuda como aporte a estudio retrospectivo para mejorar guías, normas y protocolos de manejo en procura del beneficio de nuestros pacientes.
Paciente de 49 años de edad, Peso 134 Kilos, Estatura 1.76, índice Masa Corporal 46.8 Diagnostico :
-Obesidad Mórbida.,
-Síndrome de Apnea del Sueño Obstructivo Severo con caída en la saturación de oxigeno hasta el 50%
– HTA -Hipertension
-Diabetis Mellitus Tipo 2
– Renitis Alérgica.
-Disnea de grandes esfuerzos
-Riesgo Anestésico ASA 3
– Mallampatti II / IV
-Cuello Corto.
Se le ordeno al Paciente Suspender Metformina 72 Horas antes de la Cirugía.
Paciente se somete a Procedimiento Quirúrgico Bypass Gástrico Laparoscópico, 11 horas de ayuno. Comienzo Anestesia 17:25 Horas, comienzo Cirugía 17:40 Horas, Fin de Cirugía 18:50, fin anestesia 19: 00 Horas, Fallece en el post operatorio a las 21:30 Horas.
– Técnica de Intubación Orotraqueal IOT Tubo 0.8
– Inducción con Diprivan
-Drogas Administradas: Reminfentanyl 0.25 0.2 0.1 ,Sevorane 4-2-2-2-2-2,Atropina 0.8 mg,Diprivan 150mg, Dormicum 2mg,Esmeron, Morfina 3mg, Dipirona 3mg,Metoclopropamida 10mg, Roxicaia 80mg,Bupivacaina 10mmg, Prostigmine 20 mg, Unasyn 3gr,Succinilcolina 100mg, Ranitidina 50mg, Ondaxetron 4 mg, Dexametaxona 8mg, Kotoprofeno 100mg.
-Hemodinamicamente estable hasta las 19:00 Horas Oximetria 100 Capnografia 35; a las 19:10 Horas Oximetria 95 Capnografia 38 EKG R5, Glucometria 127
-Balance de Líquidos : Administrados LRinger/Salina/Dex 3000
Eliminados Hemorragia 80
Ho hay complicaciones Paciente tolero procedimiento.
-A las 19:10 Horas paciente quien después de la extubación presenta obstrucción de la vía aérea y desaturacion con signos vitales: Frecuencia Cardiaca 108 x minuto, tensión arterial 230/120 mmHg, Saturación de Oxigeno 75%, se desobstruye fácil con cánula de gedel, se coloca oxigeno por mascara con presión positiva, no mejora, presenta tos y espuma rosada por boca, se coloca CPAP pero paciente no mejora, por lo que se decide colocar intubación orotraqueal que fue muy difícil , al tercer intento se logro Intubación Orotraqueal.
Se solicito apoyo de Cirujano, Internista y Anestesiólogo de turno, se coloca monitoria completa, se asiste con mascara con ventury a presion positiva, se ausculta evidenciándose sibilancias en ambos campos pulmonares mas estertores en ambos campos pulmonares, pero persiste saturación baja que no incrementa mas allá del 78%, se solicita Rx de Torax portátil que evidencia cefalizacion del flujo, sin neumo peritoneo, tubo orotraqueal en buena posición.
Se coloca goteo de Aminofilina 480mg endovenosos, Morfina 3mg endovenosos, se realizan Nebulizaciones con Salbutamol por tubo orotraqueal y no mejora, se conecto ventilador mecánico con presión positiva con PEEP 5-10 x minuto, pero el paciente no mejora, se verifica nuevamente colocación del tubo orotraqueal, la adecuada canalización de vena periférica con angiocat No. 16, se continua ventilación manual a presión positiva aproximadamente 30 minutos de iniciar manejo; el paciente Bradicardia severa frecuencia cardiaca 42-35 x minuto, que responde a la administración de atropina 1 ampolla. Se inicia protocolo de Reanimación Cardiopulmonar ; mejora transitoriamente presenta bradicardia, se ordena adrenalina 1 ampolla endovenosa mas masaje cardiaco pero no responde, se coloca otra ampolla de adrenalina 1mg, no responde se coloca otra ampolla de adrenalina sin respuesta, se continua masaje cardiaco y se coloca goteo de infusión continua, pero presenta persistencia de bradicardia con complejos ausentes, se coloca entonces marcapasos tras cutáneo con respuesta parcial. Signos vitales Frecuencia Cardiaca 98 x minuto, Tensión Arterial 104/78 mm hg, saturación oxigeno 89-90%, se coloca catéter central, sonda vesical pero el paciente presenta nuevamente bradicardia y asistolia; se realiza masaje cardiaco pero no responde. fallece a las 21:30 Horas.
-Informe Pericial de Necropsia
Resumen Hallazgos: Edema Pulmonar Severo (Pulmones con Marcado Edema, el Pulmón izquierdo peso 964 gramos y el Pulmón Derecho 998 al corte hay salida de material espumoso-Edema Marcado); Edema Cerebral, Extenso Hematoma Perilaringeo Extenso de 8 x 6 x 1 cm, Cambios Macroscopicos y Mmicroscopico de Hipoxia, Hemorragia Muscular. Bypass Gastrico en buen estado, lecho quirúrgico sano.
-Opinión Pericial Medico Forense: Cambios Macroscópicos y Microscópicos de Hipoxia, con Extenso Hematoma Perilaringeo de 8 x 6 x 1 cm acorde con problemas en el post operatorio de la vía aérea. Luego la causa de la muerte se correlaciona con una HIPOXIA en el post operatorio.
*Se discute la Técnica de Intubación orotraqueal IOT, ya que desde el momento de la Intubacion IOT, por la dificultad en este paciente de alto riesgo y antecedente clínicos que referían una Intubcion Dificil (Obesidad Morbida, Apnea del Sueño con caída en la saturación de oxigeno hasta el 50%, ASA III, Mallampati III /IV, Diabetis Milletus 2, HTA, Renitis Alergica, Cuello Corto, Disnea de grandes esfuerzos) se pudo haber causado el Extenso Hematoma Perilaringeo de 8 x 6 x 1 cm, desde el momento mismo de la Intubacion IOT por Sobrepresion en el balón del tubo conocido como Neumotaponador.
*Se discute si se realizo una Extubación Precoz, si había la indicación medica para la Extubación del paciente con los antecedentes clínicos conocidos (Obesidad Morbida, Apnea del Sueño Obstructivo Severo con caída en la saturación de oxigeno hasta el 50%, ASA III, Mallampatti III /IV, Diabetis Milletus 2, HTA, Renitis Alérgica, Cuello Corto, Disnea de grandes esfuerzos); según Registro anestésico Termino Anestesia 19:00 Horas, Respiración Espontánea las 19:05 horas Extubado; si el paciente en cinco minutos cumplió con los requisitos para Extubación: Paciente Bien Despierto, Respiración Espontánea, Reflejos Recuperados, Estabilidad Hemodinámica, Recuperación Completa del Bloqueo Neuromuscular, Conciencia Plena, y la Reversión Completa de Relajantes y Medicamentos Anestésicos utilizados, Ni obstrucción de la Vía Aérea.
*Se discute la necesidad de haber auscultado al paciente antes de la extubación , lo que hubiera encontrado Estertores que indicaba el Edema Pulmonar; así mismo si el Manejo del Edema Pulmonar fue el adecuado sin haber utilizados Diuréticos de ASA (Furosemida), era posible el intercambio del aire .
*Se discute la Reintubación Orotraqueal en tres intentos difíciles, la necesidad de haber abordado quirúrgicamente la vía aérea después de las complicaciones presentadas.
Preguntas:
1) ¿Cuál es el diagnóstico diferencial por orden de probabilidad?
2)¿En este Caso Clínico desde que momento pudo comenzar las complicaciones que llevaron a una Hipoxia, Obstrucción de la Vía Aérea, Hematoma Perilaringeo, Edema Pulmonar Post Obstructivo, Hipoxia Marcada con el resultado adverso fatal de muerte del paciente?
3 ¿Cual seria el Manejo apropiado que se debió dar para el caso clínico presentado (Técnica de Intubación, entendiéndose que la Intubacion se extiende al proceso de la Extubacion, Fármacos)?
4) ¿ El Balance de Liquidos, fue el adecuado? ( Administrados LRinger/Salina/Dex 3000 Eliminados Hemorragia 80 , Peso 134 Kilos, Ayuno 11 Horas)
5) ¿Por que la Hipoxia Marcada?
6) ¿Causa del Hematoma Perilaringeo de 8 x6 x 1 cm?
7) ¿Cual seria el manejo apropiado del Edema Pulmonar Post obstructivo para este Caso Clínico, era absolutamente necesario el uso de Diuréticos de ASA?
Agradezco comentarios y / o apreciaciones sobre el caso clinico anteriormente expuesto; que seran de gran aporte a estudio retrospectivo sobre casos similares en procura de mejorar protocolos, normas, o guias de atencion a los pacientes.
Gracias Dra Enriquez por exponernos este caso. Siento no haber podido dar una opinión antes. He leío con atención el caso y encuentro diferencias significativas con el típico caso de edema pulmonar postobstructivo.
La paciente padecía importantes patologías previas (ASA III) y tras el procedimiento sufrió signos de una obstrucción respiratoria por un lado (recordemos que sufría SAOS y su obesidad, como factores predisponentes), pero también una crisis hipertensiva con unas cifras que por sí mismas pueden desencadenar un EAP (lo que lo convertiría en una emergencia hipertensiva) ¿Se plantearon éste como un posible diagnóstico diferencial? (Pregunta 1) El propio EAP puede ser causa en sí mismo de la hipoxia (pregunta 5).
Poniéndonos en la situación que planteo, ¿podría ser la obstrucción de vía aérea y las dificultades para el aseguramiento de la vía aérea factores confusionales que impidieran el manejo pronto de esa hipotética emergencia hipertensiva? (pregunta 2). Me resulta poco factible que una obesa mórbida tenga la fuerza suficiente para producir un edema pulmonar postobstructivo, que suele ser típico en pacientes jóvenes y sanos.
El manejo de la paciente, me parece razonablemente apropiado, dentro de las dificultades, en cuanto al manejo de la vía aérea (Pregunta 3). La extubación tras un procedmiento laparoscópico sin complicaciones es la norma en nuestro entorno (siempre que se den las condiciones apropiadas) y una intubación de emergencia en una paciente obesa mórbida es susceptible de complicarse. El hematoma perilaríngeo podría estar en relación con la manipulación agresiva para la reintubación, pero no necesariametne en el origen del cuadro (pregunta 6). Es en el manejo hemodinámico se podría haber hecho hincapié en diuréticos, como bien apunta (pregunta 7), morfina y vasodilatadores (Elgadil, Labetalol, nitroglicerina o incluso nitroprusiato sódico) para reducir la poscarga y precarga cardiacos. En este sentido, el tratamiento con salbutamol y aminofilina hubiesen sido de poca ayuda.
Con ésto sólo quiero plantear otra posibilidad con los datos aportados. Quizá esa situación de hipertensión fue algo momentáneo y no predominó durante el resto de la resucitación (las tensiones finales bajas con la bradicardia ya podrían estar justificadas por el fracaso hemodinámico establecido).
El edema pulmonar postobstructivo, si no hay otra causa, puede ceder tras la apertura de la vía aérea y un soporte respiratorio, pudiéndose acelerar su resolución mediante diuréticos de asa y morfina.
Se trata de un caso clínico complejo e interesante que, como se puede comprobar, me plantea dudas sobre la orientación del mismo pero espero no le haya parecido muy atrevida la respuesta. El debate está servido.
Un saludo
Daniel Arnal
Anestesia y Reanimación
Hospital Universitario Fundación Alcorcón. Madrid
Cordial Saludo
Doctor Arnal ,quiero agradecerle por tan valiosos aporte y manifestarle que para nada me pareció atrevida su respuesta por el contrario planteo Usted, como Diagnostico Diferencial «Emergencia Hipertensiva» diagnostico que no se había tenido en cuenta en el análisis del caso clínico expuesto.
Con animo de profundizar sobre este concepto; teniendo en cuenta su experiencia y pericia me permito formularle las siguientes preguntas en relación al Caso Clínico Conocido.
1.- ¿Cual podría ser la causa en este paciente con las patología conocidas, que con llevaran a una «Emergencia Hipertensiva»?
2.-¿Qué manejo se debe seguir en el Preoperatorio, Intraoperatorio y Post operatorio Inmediato; para minimizar la posible complicación «Emergencia Hipertensiva» en pacientes con las Patologías conocidas en el Caso Clínico expuesto ?
3.- Con frecuencia la Evolución del Edema Pulmonar se divide en cuatro etapas.
Etapa I: Solo hay Edema Pulmonar Intersticial. Los pacientes presentan taquipnea conforme empieza a disminuir la distensiblidad pulmonar. La radigrafia de Torax revela aumento de las marcas interticiales y empastamiento peribronquial.
Etapa II: el liquido llena el intersticio y empieza a llenar los alveolos; en un principio se limita a los ángulos entre los tabiques adyacentes (llenado creciente).Se conserva el recambio gaseoso relativo.
Etapa III: hay inundación alveolar de modo que los alveolos quedan del todo anegados y dejan de contener aire. El encharcamiento es mas prominente en las zonas declive de los pulmones. El flujo sanguíneo a través de los capilares de los alveolos inundados origina un gran incremento de la derivación intrapulmonar .Es característico que haya Hipoxemia e Hipocapnia (por disnea e hiperventilacion).
Etapa IV : la gran inundación alveolar se derrama hacia las vías aéreas en forma de espuma. Se altera mucho el recambio gaseoso por cortocircuito y obstrucción de la vía aérea. Aparece hipercapnia progresiva e hipoxemia grave.
¿ De acuerdo a lo anterior, Cual es el tiempo o en cuanto tiempo aproximado el Edema Pulmonar Evoluciona hasta la Etapa IV, donde la inundación Alveolar se derrama hacia las vías aéreas ? , el informe Pericial de Necropsia del paciente del caso clínico en estudio manifiesta lo siguiente con relación a los Pulmones: » Con marcado Edema el pulmón izquierdo pesa 964 gramos y el pulmón derecho 998 gramos, al corte hay salida de material espumoso (edema) marcado»
4.- Doctor Arnal de acuerdo al Articulo escrito por Usted el 03/06/09 en ReanimacionSeguridad Asistencial, «Alta incidencia de errores de medicación en unidades de pacientes críticos»
¿Podría enmarcarse el Caso Clínico expuesto en un error de omisión; al no haber acelerado la resolución de la complicación del Edema Pulmonar presentado, mediante diuréticos de asa como lo indican los protocolos de manejo.?
Agradezco sus comentarios, y aprovecho el espacio para felicitarlo por el Artículo anteriormente mencionado; Escritos que sensibilizan la responsabilidad de hacer hincapié en la necesidad de una cultura de seguridad, para minimizar los Incidentes Adversos por Omision.
Buena Tarde.
Desde luego el caso es muy interesante, sobre todo por la evolución tan catastrófica y tan rápida que apenas dio capacidad de reaccionar y hacer un diagnóstico diferencial adecuado.
Doy por hecho que las once horas de ayuno son reales y por tanto un cuadro de broncoaspiración masiva no puedo ser, aunque lo recuerde mucho. También es una evolución muy rápida para un distress.
No tenemos datos de si hubo dificultades y qué parámetros de manejo respiratorio precisó durante la intervención. Aunque el procedimiento es corto no sabemos si requirió presiones elevadas, si se ventiló controlado por volumen o por presión, para pensar en volotrauma o barotrauma, hipoventilación, atelectasias,etc y a pesar de,insisto, la brevedad de la intervención.
Tampoco sabemos si hubo problemas en la primera intubación y que grado de dificultad presentó que hubiera justificado una lesión en ese momento. La evolución hemodinámica sugiere un neumotorax a tensión aunque al parecer por la placa de torax y la necropsia se descarta.
Discutir sobre si se debe auscultar antes de extubar a un paciente con esas características me parece obvio. Por otro lado si ya había estertores indicativos de edema pulmonar , no se hubieran debido entonces a una causa postobstructiva, puesto que aún no la había tenido.
El manejo respiratorio del paciente Obeso mórbido es siempre complejo y aunque en nuestro entorno la extubación es precoz tanto en cirugía abierta como laparoscópica, siempre hay que tener prevista una extubación cuidadosa y ser algo más cauto y precavido que con un paciente sano.
Un saludo
Sonsoles Martín
Doctor Sonsoles Martín , aprecio sus comentarios y en atención a los mismos se esta analizando dificultades y parámetros de manejo respiratorio durante la intervención, a fin de correlacionarlos con los posibles diagnóstico diferenciales expuestos por Usted; volotrauma o barotrauma, hipoventilación, atelectasias,etc
Habiendo sido la intervención Quirúrgica de corta duración, hay un planteamiento que la complicación del Edema Pulmonar Agudo se presento a causa de una sobredosis de líquidos.
Balance de Líquidos Administrados: LRinger/Salina/Dex 3000
Eliminados :Hemorragia 80
Procedimiento Quirúrgico Bypass Gástrico Laparoscopico, 11 horas de ayuno. Comienzo Anestesia 17:25 Horas, comienzo Cirugía 17:40 Horas, Fin de Cirugía 18:50, Peso 134 Kilos, Hombre.
Doctor según lo expuesto anteriormente comparte Usted, la apreciación de la Sobredosis de Líquidos, causa del Edema Pulmonar Agudo presentado en el Caso Clínico analizado? Gracias, Buena Noche.
Si, indudablemente un balance positivo de 3 litros puede favorecer el dema pulmonar, sobre todo en un corazón que probablemente fuese disfuncionante debido al SAOS severo,por lo que el tratamiento diurético parece razonable.
Dr. Martin
Agradezco el analisis planteado con relacion al Caso Clinico expuesto, y ademas de lo anterior se le da gran importancia al tema tocado por Usted, cuando hace referencia al Paciente Obeso Morbido ,paciente de alto riesgo por lo cual se debe tomar las precausiones necesarios dentro de los proceso quirurgicos para minimizar los riesgos y ante poner la seguridad del paciente a la disyuntiva de los costos.
Gracias, sandra.
Ante todo, quiero agradecer a la Dra Enriquez el plantamiento de un caso relacionado con el original, la discusión subsiguiente está acaparando la atención de nuestros lectores, a tenor de que este artículo acaba de entrar en el top 3 de los artículos más vistos de AnestesiaR en términos absolutos.
Respondiendo a las cuestiones planteadas:
La causa del evento puede ser multifactorial. El balance positivo ya comentado, eldolor postoperatorio, pero sobre todo los efectos hemodinámcos de la laparoscopia, que en el paciente obeso pueden ser más marcados, con un éstasis venoso durante la fase de neumoperitoneo que retorna a la circulación en el postoperatorio inmediato (1) y la posible existencia de una cardiopatía previa no diagnosticada (la prevalenca de las mismas es del 37% cuando el IMC es superior a 30)(2).
El manejo incuiría una valoración preoperatoria cuidadosa con una anamnesis buscando signos de insuficiencia cardiaca y valoración cardiológica en caso de existir sintomatología, control de fluidos cuidadoso durante en intraoperatorio, CPAP precoz en el postoperatorio así como control del dolor y tratamiento precos de las alteraciones hemodinámicas que puedan surgir, en este caso mediante vasodilatadores y diuréticos, en consonancia con lo expuesto con la Dra Martín (Sonsomar) y mi respuesta previa.
Me parece interesante desde el punto de vista fisiopatológico la división en etapas de la formación del edema pulmonar, pero, no sé cuál es le tiempo de paso de una fase a otra. Probablemente se trate de una clasificación más académica que práctica y varíe de una situación a otra.
Los pacientes que atendemos en las unidades de Reanimación, como este caso, son complejos y acaban de sufrir una agresión en ocasones muy importante. Efectivamente, ésto puede suponer que una complicación enmascare otra e impida un correcto tratamiento con consecuencias fatales. Debemos evitar la visión tunel y evaluar sistemáticamente a nuestros pacientes atendiendo a las complicaciones más peligrosas y con mayor probabilidad de aparición. La sistemática del ATLS (3), con su ABCDE, puede ser un buen punto de partida.
1.-Bazin J.-E., Waleckx P., Slim K. Spécificités de l»™anesthésie
en chirurgie abdominale de l»™adulte par laparoscopie. EMC (Elsevier SAS, Paris), Anesthésie-Réanimation, 36-560-C-10, 2006
2.- Enciclopedia Médico-Quirúrgica » E » 36-650-C-10 (2004)
3.- http://rapidshare.com/files/78376063/ATLS__Apoyo_Vital_Avanzado_En_Trauma_Para_Mdicos.rar
Como siempre, Daniel, tan acertado en tus comentarios y aportando documentación interesante y práctica. Está claro que el Obeso mórbido es un paciente de alto riesgo que asocia patología multiórgano y exige una atención especial al anestesiólogo reanimador intra y postoperatorio. Creo que una de las circustancias que a veces olvidamos, ya sea por las prisas o por minimizar coste o por la costumbre de que nunca pasa nada, es realizar un esfuerzo de monitorización y canalización de vías y demás soporte intra y postoperatorio que nos ayuden a diagnosticar de manera más eficaz y precoz eventos del curso quirírgico y postquirúrijco y a poder manejar mejor estos pacientes, sobre todo si de entrada ya conocemos con una buena anamnesis y pruebas complementarias la situación fisiopatológica real del paciente, como bien has comentado.
En mi Hospital la experiencia laparoscópica del by pass gastrico (Capella) es escasa y está en curva de aprendizaje, es una intervención larga y habitualmente realizamos las mismas medidas que en la ciruigía abierta( que seguimos haciendo), por más que muchas veces termina siendo cirugía abierta.( catéter epidural, vía central, T.A. invasiva…) En el SAOS severo aviasamos al fibrobroncoscopista y estamos al menos dos anestesiólogos ya que la ventilación puede ser una dificultad. Procuramos la extubación precoz, yo diriá hasta ahora que un 98% de los casos, siempre van a la reanimación 48 horas con Ventilación no invasiva inmediata. Me gustaría saber como se procede en vuestros centros.
Un saludo
Dr. Martin
Agradezco el analisis planteado al Caso Clinico expuesto, ademas de lo anterior se la da gran importancia a la referecnia que hace Usted, que Paciente Obeso Morbido es un paciente de alto riesgo, por lo cual se deben tomar todas las precauciones necesarias dentro del Proceso Quirugico a fin de minimizar los riesgos, anteponiendo siempre la seguirdad del paciente a la disyuntiva de los costos.
Gracias, buen dia Sandra.
Dr. Arnal
Agradezco el analisis planteado al Caso Clinico expuesto, asi mismo el aporte Literario recomendado para ahondar mas en la investigacion;con sus planteamientos y los de la Dra. Martin se permitio tener en cuenta ostros diagnosticos que no estaban dentro de las posiblidades.
Felicitaciones de nuevo a AnestesiarR, por tan excelente portal, ademas de ser interesante cada tema tratado, los diferentes enfoques que abarca lo hace diverso y muy agradable al lector.
Se destaca la interacion de los profesionales aportando sus diferentes conceptos o cometarios con respecto, y permitiendo un enriquicimiento en el conocimiento con cada uno de ellos.
Gracias, sandra.
Ha sido interesante ver este caso de Sd post-obstructivo, en el que vi reflejado el caso que he tenido hoy y motivo de mi busqueda.
Varon 38años, 88Kg, 1,78, sin alergias medicamentosas, no patologia conocidas, intervenido previamente de hombro y apendicectomia, ayuno correcto, preoperatorio (Rx torax, Electro y Analitica normal), programado para colecistetomia laparoscopia.
Se realizo premedicación con midazolam 2mg, induccion anestesica con propofol 180mg, rocuronio 40mg, mantenimiento con sevorane, fentanilo (total 300mcg), O2/aire, tiempo quirurgico 1:20min, se requiere administracion de 5mg de rocunonio a los 40min y otros 5mg tras 50min de intervencion, IOT con tubo 8 sin lograr su paso y se cambia a 7.5 sin dificultad, Cormack 1/4.
Previo al despertar de administra atropina 1,5mg con neostigmina 1,5mg, y se procede al despertar y extubacion en plano anestesico en ventilación espontanea con FR y VT correctos que se mantienen tras retirada lenta y progresiva del balon de neumo hasta sacar totalmente y se retira el tubo en inspiracion con presion positiva. Se deja con mascarilla facial y O2 al 100% con correcta dinamica respiratoria y Sat 100%, y se pasa a reanimación.
Tras monitorizacion se advierte saturación de 79-80%, se realiza subluxacion mandibular con alguna mejoria, pero el paciente presenta persistentemente ronquidos y caida de la lengua tras perder el estimulos vigorozos, se instaura inicialmente GN pero se deja con VMK desde 31% hasta llegar 40% tras persistir desaturacion. Ante la sospecha de curarizacion se administra una segunda dosis de atropina y neostigmina igual que la administrada en quirofano, se anima al paciente al realizar respiraciones energicas y profundas con pobre mejoria, somnolencia persistente, a la auscultacion habian ruidos espiratorios muy velados de forma generalizada y dudosos crepitos bibabasales por el segundo explorador (no habia signos de enfisema subcutaneo) administramos una NB con salbutamol, y previo a su administracion el paciente presenta claro episodio de hemoptisis. Solicitamos Rx torax urgente y GA con analitica. PaO2 64mmHg con FiO2 31% PAFI 206, PaCO2 50mmHg, pH: 7, 32 con Bicarbonato normal, hemograma normal, Rx torax poco penetrada con dudoso infiltrado en base izquierda. En este momento la cirujana comenta que durante la instauracion del neumo con aguja de Verres es region subcostal izquierda han advertido sangrado y salida de aire (sitio que al parecer es poco habitual que sangre) por lo que deciden cambiar punto de entrada para neumoperitoneo, ante esta situacion, se decide realizar TAC toracoabdominal con contraste urgente, el informe preliminar es imagen en vidrio deslustrado bilateral y simetrico, no atelectasias, no imagen que sugiera broncoaspiracion, no hay sangrado o signos de lesion traumatica, todo apuntaba a la imagen de un distres. Se inicia tratamiento con furosemida, corticoides y mantenemos O2 por VMK a 40% con aumento progresivo de la saturacion hasta 95%, ante la no disponibilidad de Cuidados intermedios, se pasa el paciente a UCI.
Se reinterroga al paciente para conocer si habia alguna infeccion de via respiratoria en curso o incipiente, pero este solo refirio haber tenido un episodio de vomito el dia previo relacionado con una comida.
Como termina el caso?, aun no lo se, porque como he comentado esto ha sucedido hoy, les hare saber por este medio la resolucion espero, satisfactoria del paciente, pero por lo pronto me declino a pensar que se trata de un Sd postobstructivo como se ha comentado en el primer caso expuesto y tambien me hace pensar el despertar en plano anestesico vs obedeciendo ordenes, si alguien tiene algun comentario es bienvenido, y como dije ya les hare saber como termina el caso, por lo pronto, contenta por aprender algo cada día, un caso mas del que aprender y mas cuando solo se es A2.