Allori RDO (1), Isod C (2), Navarro G (3).
(1) FEA Anestesiología. Hospital Centenario. Rosario. Santa Fe. Argentina
(2) FEA Anestesiología. Sanatorio IPENSA. La Plata Argentina.
(3) FEA Anestesiología. Director del Grupo de Entrenamiento en Vía Aérea Latinoamérica (EVALa)
Segunda parte del artículo «Inducción en secuencia rápida (ISR) ante COVID-19». Puede leer la primera parte aquí (Parte I)
Controversias de la ISR
Pasados casi 50 años de la descripción de la maniobra clásica de ISR por Stept y Safar, se han ido introduciendo cambios en la técnica original en paralelo a la evolución de la Anestesiología, si bien la indicación primaria y el objetivo de la maniobra se mantiene en la práctica clínica en la actualidad, se han producido grandes avances en distintos aspectos: se han introducido nuevos fármacos, nuevas formas de administrar el oxígeno, la videolaringoscopía, y las distintas técnicas de monitoreo.
La preoxigenación se constituye como una de las indicaciones que más fortaleza tiene la práctica de la Anestesiología, siempre que el tiempo lo permita se debería administrar oxigeno previamente a que el paciente entre en apnea con el objetivo de prolongar los tiempos de apnea segura. Existen numerosas técnicas para la realización de la preoxigenación previa a la inducción de la anestesia general (tabla 5). En el contexto de la ISR, la forma y el tiempo de administrar el oxígeno dependerán de los dispositivos de administración utilizados, la posición del paciente, grado de urgencia, las reservas y consumo de oxígeno por parte del paciente y el contexto en el cual se realiza la ISR.
En el contexto de ISR se recomienda, siempre que el caso lo permita, 3 minutos de ventilación por parte del paciente a volumen tidal con mascara facial sellada y sin interrupciones, de la inhalación de 10-15 lts/min de oxígeno con una FiO2 de 1. Está demostrado en demasía, que cualquier técnica aplicada de manera correcta, previo a la generación de la apnea, prolonga los tiempos de apnea segura sin desaturación. Se han descrito en la bibliografía diversas estrategias: aplicación de CPAP, BIPAP, ventilación en posición de cabeza elevada y aplicación de PEEP en distintos escenarios y circunstancias que escapan al objetivo de este articulo (8).
En los últimos tiempos, con la aparición de técnicas de administración de oxígeno de alto o bajo flujo durante la apnea, como la oxigenación nasal durante los intentos de intubación (NODESAT) o el intercambio ventilatorio de insuflación rápida humidificado transnasal (TRHIVE), han demostrado que prolongan los tiempos de apnea segura sin interferir con maniobra de ISR, actualmente estarían indicadas en los pacientes de alto riesgo para presentar complicaciones o dificultades durante el proceso. En el caso de pacientes Covid19 y su instrumentación previa a la ISRm ha habido un gran debate sonbre su utilización ya que son consideradas técnicas asociadas a contaminación y muchos autores han estado en desacuerdo en administrar alto flujo nasal por cánula, o bajo flujo, en caso que se prevea una intubacion fácil, corta y de bajo riesgo de un período de apnea prolongado, en caso contrario la recomendación es utilizar bajo flujo por canula nasal a 4 litros minuto. (9). Independiente del mecanismo utilizado, un valor de FeO2 mayor a 0.9% al final de la espiración, constituye el principal indicador de eficacia de la preoxigenación (8). En una encuesta realizada durante el 2016 en anestesiólogos del Reino Unido sobre distintos aspectos de la maniobra de ISR, de 266 encuestados, solo 3 reconocieron que no realizaron oxigenación previa, la mayoría utilizaron la FeO2 como método de monitoreo y CPAP para la preoxigenación en pacientes de riesgo como los obesos (10).
Los reportes originales de Stept y Safar realizaban la inducción a la anestesia general con dosis prefijadas de tiopental sódico y succinilcolina (SCC), para luego realizar la IOT. Pasadas casi 5 décadas de la descripción original, y acompañado los avances de la farmacología, se han introducido nuevos fármacos. Existen distintas opciones para realizar la inducción, con distinto perfil de efectos adversos, la elección del inductor dependerá fundamentalmente del estado hemodinámico del paciente y del antecedente de alergias específicas (9). Independientemente del inductor elegido y de la dosis estimada, es importante la administración en forma coordinada con la acción del BNM para asegurar la inconciencia y un estado de relajación óptima al momento de la IOT. Se han introducido con el correr de los años, coadyuvantes farmacológicos adicionales al inductor para disminuir las respuestas fisiológicas a la laringoscopia e IOT, como los opioides de corta latencia de acción y la lidocaína endovenosa (tabla 6).
Un punto clave de la ISR es asegurar el bloqueo neuromuscular profundo al momento de la laringoscopia e IOT, por décadas fue la SCC el único BNM que aseguraba un rápido inicio de acción, una profundidad confiable de bloqueo neuromuscular y el rápido retorno a la ventilación espontanea, cuando se lo compara con los demás BNM, así y todo, se reconocen la posibilidad de la aparición de efectos adversos graves y la existencia de que el paciente sea portador de una enzima pseudocolinesterasa atípica, que retarda la metabolización de la SCC y el retorno a la ventilación espontanea (10). En los últimos años se ha introducido el rocuronio, como opción a la SCC. Existe en la bibliografía abundante evidencia sobre la utilización del rocuronio para la ISR, este último, administrado a una dosis tres veces superior a la dosis efectiva 95 (0.3mg/kg), produce condiciones de IOT a los 60 segundos de su administración, similares a la SCC, pero a expensas de la prolongación del bloqueo neuromuscular. Desde la generalización del uso del sugammandex, el reversor específico del rocuronio, la preocupación acerca de la utilización del rocuronio en dosis de 1,2 mg/kg, enfrentar un escenario de “no intubación/no oxigenacion” (NINO), y que el paciente no retorne a la ventilación espontanea han disminuido, y se ha entrado en la enorme controversia sobre que BNM utilizar durante la ISR: ¿un BNM de muy bajo costo, de acción predecible, usado por casi cinco décadas, con efectos adversos conocidos, de los cuales algunos podrían ser graves para el paciente, o un BNM que posee un perfil más favorable de efectos adversos, pero que usado en el contexto de ISR sin la disponibilidad de administrar el reversor, podría ser un retroceso en la seguridad del paciente?. En el año 2015 se publicó una revisión Cochrane (11) afirmando mejores condiciones de IOT con la SCC en comparación al rocuronio, igualmente, existe numerosa bibliografía anterior y posterior a dicha publicación que afirma que las condiciones de IOT son similares, pero con un perfil más favorable de efectos adversos a favor del rocuronio, y con la posibilidad de un reversor especifico. Así y todo, hasta hace unos años existían ciertos reparos a la utilización del sugammadex, hay que mencionar que la administración de este en un escenario de NINO podría ser dificultosa si no hay un entrenamiento previo, también remarcar que la reversión del rocuronio en sí, tampoco aseguraría la finalización de la apnea, se entiende que en un escenario de NINO, el anestesiólogo administrará otras drogas para asegurar la inconsciencia, y que debería disiparse el efecto de las mismas. Adicionalmente, se reportaron cuadros anafilácticos graves, y se le suma su alto costo. Las recomendaciones serían contar con una dosis completa de sugammadex de 16 mg/kg, si se utiliza rocuronio en dosis de 1,2 mg/kg (12). En la encuesta realizada entre anestesiólogos del Reino Unido durante el 2016, la mayoría de los anestesiólogos utilizaron SCC, y reservaron el rocuronio para cuando existen contraindicaciones para la utilización de esta última, en pacientes electivos con riesgo de aspiración y ante la anticipación de dificultad para manejo de la vía aérea (8).
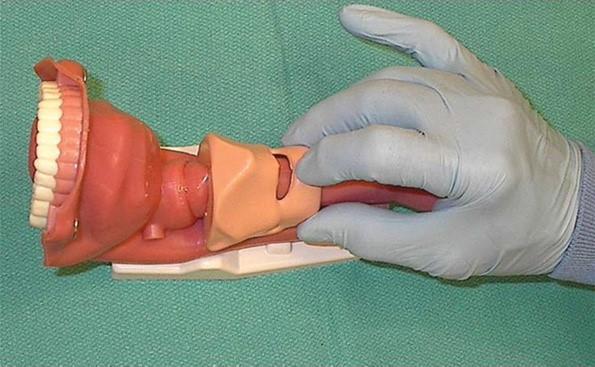
Un componente de la ISR es la presión cricoidea o Maniobra de Sellick, dicha maniobra fue descripta en 1961 por Sellick, el objetivo era evitar la regurgitación del contenido gástrico hacia la faringe durante la pérdida de conciencia y hasta que estuviera la vía aérea protegida, para ello, realiza varios estudios en cadáveres y en un grupo pequeño de pacientes la compresión manual del cartílago cricoides, con la intención de ocluir la luz del esófago entre el cricoides y la columna cervical, demostrando que en caso de existir regurgitación del contenido gástrico, este no alcanzaría la hipofaringe, dicha maniobra también demostró ser efectiva para evitar la insuflación gástrica cuando se administra oxígeno con mascara facial, dentro de parámetros controlados (Figura 4).
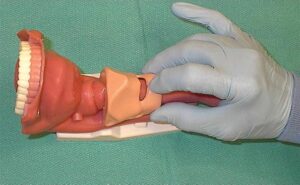
La Maniobra de Sellick fue mantenida durante muchos años como un componente esencial de la ISR, pero en los últimos años se han presentado numerosas controversias alrededor de la misma, fundamentalmente en lo que concierne a su efectividad, el no medir la fuerza ejercida, no estandarizar su entrenamiento, en aspectos como la identificación del cartílago y presión realizada, su aplicación en la población pediátrica, si introduce dificultades para visualizar las cuerdas vocales durante la laringoscopia, dificultades al pasaje del TET, dificultades para la VMF o la colocación de un dispositivo supraglótico (DSG) (5). Excedería la intención de este escrito analizar cada una de las controversias que giran en torno a esta manobra, para mencionar solamente la efectividad clínica de la misma. Hoy por hoy, sería muy difícil llevar adelante un estudio que determine la efectividad, seria éticamente imposible, ya que se lo considera un estándar de atención en caso de tener que realizar un ISR en un paciente con alto riesgo de aspiración, eso sumado a que la aspiración del contenido gástrico, se reporta cada vez con menos incidencia, se deberían tener numerosos pacientes en el estudio para sacar conclusiones. Distintas encuestas de práctica clínica en torno a la ejecución de la ISR demuestran que aun con la controversia actual que existe alrededor de la presión crioidea, la gran mayoría de los encuestados la utilizarían durante la IOT en un paciente con riesgo de aspiración del contenido gástrico (6) (10).
En referencia a la presión realizada, lo recomendado actualmente es 10 N mientras el paciente está consciente y aumentarla a 30 N luego de la inducción, si la presión ejercida sobre la laringe es excesiva y se aplica en un sitio equivocado, como puede ser el tiroides y no el cartílago cricoides, la anatomía laríngea se distorsiona y se puede asociar a mala visualización laríngea durante la laringoscopia, paso un TET o la VMF (5). Numerosos estudios confirman que la presión ejercida es desconocida por los anestesiólogos que la realizan y que no es sostenida durante toda la secuencia de ISR, se diseñaron diversos dispositivos para aplicar la maniobra de Sellick, como el yugo cricoideo (figura 5), junto con recomendaciones para su entrenamiento, pero no son de uso generalizado en la práctica clínica. Actualmente se insta a realizar distintas líneas de investigación alrededor a la presión crioidea, principalmente en entrenamiento y estandarización (5)(6)(10).
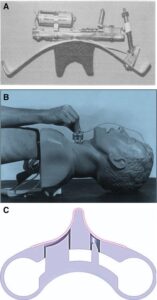
Lo que se desprende de la evidencia sobre esta maniobra, y aun conociendo las controversias existentes y las dudas sobre la efectividad, es realizarla en los pacientes con riesgo de aspiración, pero si existen dificultades para asegurar la intubación o la ventilación con DSG o MF, debería aliviarse la presión sobre el cartílago cricoides.
Recomendaciones de sociedades internacionales sobre ISR en COVID-19
Los criterios para intubación y la preparación para protección del personal y del ambiente, son capítulos importantes y extensos del manejo del paciente con COVID-19 que no pueden ser abordados en esta reseña. Partiremos de la base de que el equipo de protección personal está colocado cuando se va a realizar la ISR.
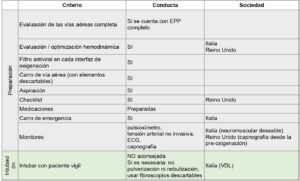
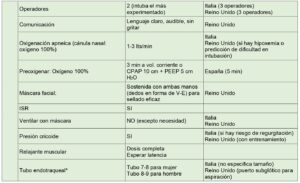
En la tabla 7 ordenamos los criterios sugeridos por las distintas sociedades científicas de los países que inicialmente han presentado la mayor cantidad de casos.
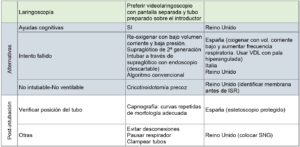
hay que considerar la posibilidad de colocar el TET de menor calibre en aquellos pacientes que han tenido múltiples accesos de tos pues está descripto edema laríngeo que dificulta la intubación con los tubos endotraqueales de calibres habituales.
Como ya se comentó, la ISR no exceptúa una preparación que incluye la evaluación adecuada de la vía aérea. Pero debe ser hecha con el equipo de protección puesto, de lo contrario no se aconseja retirar el barbijo del paciente para realizar test de apertura bucal.
La intubación en secuencia rápida debe ser hecha por la persona más experimentada a efecto de conseguir el mejor resultado con la menor cantidad de intentos.
Como la enfermedad por coronavirus es nueva, las situaciones son dinámicas y los conceptos y recomendaciones pueden modificarse según exista nueva evidencia.
Abreviaturas utilizadas
COVID-19: enfermedad producida por coronavirus 2019
ISR: inducción en secuencia rápida
IOT: intubación orotraqueal
TET: tubo endotraqueal
VMF: ventilación con máscara facial
NAP: National Audit Project
SCC: succinilcolina
BNM: bloqueadores neuromusculares
Bibliografía
- Mendelson CL. The aspiration of stomach contents into the lungs during obstetric anesthesia. Am J Obstet Gynecol. 1946; 52:191-205. (PubMed)
- Apeskh Patwa, Amit Shah, Rakesh Garg, Jigeeshu Vasishtha Divatia, Pankaj Kundra, Jeson Rajan Doctor et al. All India difficult airway association (AIIDA) consensus guidelines for airway management in the operating room during the COVID19. IJA 2020; 64:34. (HTML)
- M Fei, J L Blair, M J Rice, D A Edwards, Y Liang , M A Pilla et al Comparison of effectiveness of two commonly use two handed maskventilation techniques on uncomciencious apneic obese adults. BJA. 2017; 118 (4)614-24 (PubMed)
- Stept WJ, Safar P. Rapid induction/intubation for prevention of gastric-content aspiration. Anesth Analg. 1970; 49(4):633-6. (PubMed)
- Salem MR, Khorasani A, Zeidan A, Crystal GJ. Cricoid pressure controversies: narrative review. Anesthesiology. 2017;126(4):738‐752. (HTML)
- Zdravkovic M, Berger-Estilita J, Sorbello M, Hagberg CA. An international survey about rapid sequence intubation of 10,003 anaesthetists and 16 airway experts. Anaesthesia. 2020;75(3):313‐322. (HTML)
- Pandit JJ, Andrade J, Bogod DG, Hitchman JM, Jonker WR, Luca N, et al. The 5th National Audit Project (NAP5) on accidental awareness during general anaesthesia: summary of main findings and risk factors. Anaesthesia. 2014;69(10):1089‐1101. (PubMed)
- Nimmagadda U, Salem MR, Crystal GJ. Preoxygenation: Physiologic Basis, Benefits, and Potential Risks. Anesth Analg. 2017;124(2):507‐517. (PubMed)
- Lyons C, Callaghan M. Uses and mechanisms of apnoeic oxygenation: a narrative review. Anaesthesia. 2019;74(4):497‐507. (PubMed)
- Sajayan A, Wicker J, Ungureanu N, Mendonca C, Kimani PK. Current practice of rapid sequence induction of anaesthesia in the UK – a national survey. Br J Anaesth. 2016;117 Suppl 1:i69‐i74. (PubMed)
- Groth CM, Acquisto NM, Khadem T. Current practices and safety of medication use during rapid sequence intubation. J Crit Care. 2018;45:65‐70. (PubMed)
- Tran DTT, Newton EK, Mount VAH, Lee JS, Wells GA, Perry JJ. Rocuronium versus succinylcholine for rapid sequence induction intubation. Cochrane Database of Systematic Reviews 2015, Issue 10. Art. No.: CD002788. (PubMed)
- Fawcett WJ. Suxamethonium or rocuronium for rapid sequence induction of anaesthesia?. BJA Education 2019; 19(12): 380-2.
- Zuo M, Huang Y, Ma W, Xue Z, Zhang J, Gong Y, Che L, Chinese Society of Anesthesiology Task Force on Airway Management. Expert recommendations for tracheal intubation in critically ill patients with noval coronavirus disease 2019. Chinese Medical Sciences Journal ISSN 1001-9294; CN 11-2752/R Published online 2020/2/27. doi:10.24920/003724. (PubMed)
- Sorbello M, El-Boghdadly K, Di Giacinto I et al and On behalf of The Società Italiana di Anestesia Analgesia Rianimazione e Terapia Intensiva (SIAARTI) Airway Research Group, and The European Airway Management Society. The Italian coronavirus disease 2019 outbreak: recommendations from clinical practice. Anaesthesia. 2020; 75:724-32. (HTML)
- Cook TM, El-Boghdadly K, McGuire B, McNarry AF, Patel A, Higgs A. Consensus guidelines for managing the airway in patients with COVID-19. Anaesthesia. 2020; 75:785-99. (PubMed)