Nicolás Aller SA (1), Riego del Castillo N (2), Díez Burón F (1), Fernández Manovel S (2)
(1) Médico Licenciado/a Especialista en Anestesiología y Reanimación. Complejo Asistencial Universitario de León.
(2) Médico Interno Residente de Anestesiología y Reanimación. Complejo Asistencial Universitario de León.
Introducción
El cáncer de esófago es la séptima causa de muerte por cáncer en el mundo, y aunque la mortalidad de la cirugía resectiva ha mejorado en las últimas décadas, persisten cifras de alrededor del 8% en centros con elevado volumen quirúrgico (1), (2). La morbilidad oscila alrededor del 30% (3), siendo las complicaciones respiratorias (39%) y la dehiscencia de sutura (17%) las más frecuentes (4). Aunque en los últimos años hay una tendencia a emplear técnicas mínimamente invasivas (TMI) incluyendo combinaciones de toracoscopia, laparoscopia o toracotomía y laparotomía abierta, no hay consenso en qué técnica es superior (5), dependiendo de la localización del tumor, cirugía o RT previa del paciente o preferencia y experiencia del cirujano (2) (6)
El caso que presentamos, ilustrando la revisión, es un varón de 69 años y 60 kg de peso sometido a esofagectomía por neoplasia epidermoide de esófago en su tercio medio, que por haber presentado una cirugía por neoplasia orofaríngea previa, así como linfadenectomía cervical derecha y tratamiento oncológico radioterápico posterior, mostraba distorsión de la vía aérea previéndose dificultoso su manejo.
La cirugía realizada fue abierta, empleándose tres abordajes según la técnica de Ivor-Lewis (7): una primera toracotomía derecha para exposición y acceso al esófago así como linfadenectomía, un segundo tiempo de laparotomía para realizar la gastroplastia y piloroplastia y nuevamente, toracotomía derecha para realizar la resección de la tumoración esofágica y anastomosis al extremo gástrico, ascendido a través del mediastino. Por tanto, se requirió exclusión pulmonar derecha para los tiempos torácicos, y hubo varios cambios de posición del paciente durante la cirugía: decúbito supino para la inducción anestésica e intubación orotraqueal, así como colocación del dispositivo bloqueador bronquial derecho. A continuación, decúbito lateral izquierdo para el primer tiempo de toracotomía derecha, de nuevo decúbito supino para el tiempo abdominal, y nueva colocación en decúbito lateral izquierdo para el tiempo torácico de la anastomosis gastro-esofágica término lateral con sutura mecánica.
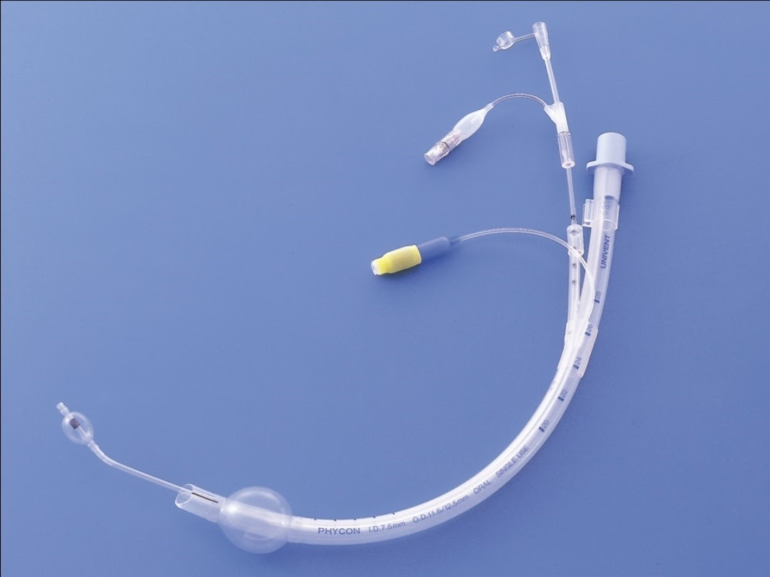
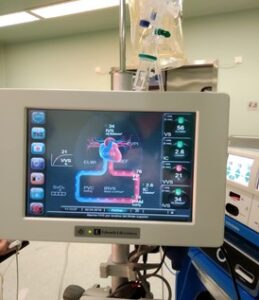
Tras la colocación de un catéter epidural a nivel torácico, la intubación se realizó con el paciente despierto mediante fibrobroncoscopio (FOB) colocándose un tubo oro-traqueal estándar con diámetro interno 8mm. Las fases de exclusión pulmonar se lograron adecuadamente mediante la colocación de un bloqueador bronquial (BB) Fuji Uniblocker© (fig.1) 9F, que obliteraba el bronquio principal derecho, posibilitando el colapso pulmonar ipsilateral y facilitando el abordaje quirúrgico. En momentos puntuales se aplicó CPAP mediante una fuente de oxígeno independiente, a bajo flujo, a través del bloqueador, al disponer de una luz interna. Se descartó la colocación de un Tubo de Doble Luz (TDL), más adecuado en caso de necesidad absoluta de ventilación diferencial (8) debido a los antecedentes de irradiación traqueal y al riesgo de rotura. La valoración hemodinámica se realizó con el sistema Volume View© incorporado a la plataforma EV 1000 de Edwards Lifesciences© (fig. 2).
Métodos
Se realizó una búsqueda no sistemática, sin límites, en Medline/PubMed. Los términos empleados fueron: «esophageal surgery» AND «anaesthesia» OR «unipulmonary ventilation» OR «bronquial blocker» OR «thoracotomy». Realizándose una revisión de títulos y resúmenes principalmente revisiones, seleccionando aquellos más significativos de los últimos años. Además, se extendió la búsqueda a otros artículos publicados en la REDAR relacionados con el tema y sus implicaciones anestésicas.
Resultados
Según la bibliografía existente, hay unos predictores de morbilidad y mortalidad generales: edad >65 años, IMC>35kg/m, tabaquismo, histología de células escamosas y abordaje en tres campos (3) pero la presencia de un plan de manejo multimodal, mejora el pronóstico: la utilización de anestesia epidural torácica (AET), la ventilación mecánica protectora y la administración juiciosa de líquidos permitiendo un balance adecuado entre evitar la hipovolemia (y la subsiguiente isquemia de la anastomosis gastro-esofágica y complicaciones pulmonares) y no permitir un exceso de fluidos que pueden producir así mismo, edema pulmonar y complicaciones respiratorias (5) así como la extubación postoperatoria precoz. Es decir, la aplicación de protocolos “Fast Track” o de recuperación precoz tras la cirugía (ERAS) favorecen una menor tasa de complicaciones pulmonares e incluso menos fugas anastomóticas, y una menor estancia hospitalaria (3) (9). No obstante, la cirugía esofágica es aún conservadora en la aplicación de estos protocolos, manteniéndose la sonda nasogástrica para descomprimir la plastia esofágica y los drenajes pleurales, así como no iniciar la alimentación oral muy precozmente.
Discusión
La primera resección esofágica fue realizada en 1913 por Frank Torek, realizándose posteriormente diversas técnicas quirúrgicas para esofagectomía y reconstrucción. En general, incluyen abordaje transtorácico combinando laparotomía y toracotomía derecha con anastomosis en mediastino (técnica de Ivor-Lewis) o el cuello (técnica de McKeown o de tres campos), la esofagectomía transhiatal con anastomosis cervical o las más recientes técnicas mínimamente invasivas (MIE) (2). Diversos estudios comparativos no han demostrado superioridad de una técnica sobre otra, dependiendo la elección de las características del paciente y experiencia del cirujano. La supervivencia estaría definida en función de las características del tumor, más que por el abordaje quirúrgico. El abordaje transtorácico como es el caso que presentamos, facilita la linfadenectomía extensa si bien hay más riesgo de fuga anastomótica a nivel del mediastino y de complicaciones pulmonares (2).
La principal complicación postoperatoria relacionada con la mortalidad es de tipo pulmonar, en forma de Síndrome de Distrés Respiratorio Agudo (SDRA), que ocurre en un 25% de las esofagectomías y es precipitado por la ventilación mecánica intraoperatoria, particularmente cuando se requiere ventilación unipulmonar (VUP). Los factores que lo favorecen son la importante respuesta inflamatoria, las atelectasias, la toxicidad por oxígeno y quizá el daño por isquemia-reperfusión (2). Contribuyen también la alteración de la inervación vegetativa y la linforragia postoperatoria por extirpación del conducto torácico (4).
La ventilación protectora con volúmenes tidal bajos (4-5 ml/kg) y límites de Presión Pico < 35 cm H2 O y Presión Plateau<25cm H2O, la optimización de la PEEP con maniobras de reclutamiento seriadas e individualizadas (10), así como la hipercapnia permisiva y los intentos de limitar la duración de la VUP (3) (10) (11) son claves para aminorar el riesgo.
Otras complicaciones pulmonares incluyen el edema pulmonar, el embolismo, la atelectasia, la neumonía por aspiración y la hipoxia (2). Las vías de abordaje sin toracotomía, tienen menor repercusión respiratoria. Es importante favorecer al máximo la dinámica respiratoria con extubación precoz del paciente, adecuado drenaje pleural, restricción de líquidos y fisioterapia respiratoria, nutrición parenteral precoz y supresión del dolor con el manejo de un Analgesia Epidural Torácica (AET).
La fluidoterapia debe ser restrictiva, especialmente en fase temprana (3), pero sin que ello conlleve hipovolemia e isquemia de la anastomosis gastro- esofágica; factor de riesgo para una fuga anastomótica (segunda complicación más frecuente, alrededor de un 17%) de elevada morbimortalidad (4). Esta complicación está relacionada con la vascularización residual, la tensión y el tipo de la sutura, la manipulación de los tejidos, la neoadyuvancia previa, etc, aunque no de modo fehaciente (12). Lo que sí es claro, es que los balances hídricos excesivamente positivos están asociados con más complicaciones pulmonares en esofagectomía (9), siendo un factor coadyuvante la hipoalbuminemia que suelen tener estos pacientes y el hecho de que hay un pulmón colapsado y traumatizado. La fluidoterapia guiada por objetivos (FGO) es un intento de valorar de modo contínuo parámetros como el gasto cardiaco (GC), la variación de presión de pulso (VPP) y la variación de volumen sistólico (VVS), lográndose un menor uso de aminas vasoconstrictoras que pueden favorecer la fuga anastomótica (fig. 2). No obstante, en estudios recientes en esofagectomías, esta monitorización hemodinámica no se asocia con reducción en morbilidad, mortalidad o estancia hospitalaria, aunque sí con menos complicaciones pulmonares, fugas anastomóticas y estancia en UCI (13).
La dehiscencia de sutura es la segunda complicación por su elevada morbimortalidad, alrededor de un 17%, y más frecuente en la anastomosis cervical (11%) que a nivel mediastínico (6%). Su repercusión puede ser desde escasa, solucionándose con tratamiento conservador o con repercusión séptica grave ocasionando mediastinitis ya que la anastomosis se realiza en el mediastino posterior en el caso de abordaje mediante toracotomía derecha. En este caso debe reintervenirse al paciente y extirpar la plastia realizando amplios lavados y drenajes y esofagostomía cervical con yeyunostomía alimentaria, condicionando una mortalidad del 40% (4). Se ha demostrado que la aparición perioperatoria de arritmias supraventriculares (20-60% de esofagectomías) se asocia a un peor pronóstico y en concreto a mayor tasa de fugas anastomóticas (5). La principal causa es la manipulación mediastínica (14). En este sentido, el adecuado control analgésico con AET tiene claros beneficios no sólo en el mejor control analgésico y menor tasa de complicaciones respiratorias, así como extubación precoz, sino en una menor tasa de dehiscencia de anastomosis (5).
En el caso que presentamos, intentamos aplicar las medidas multimodales a las que hemos hecho referencia. El empleo de un Bloqueador Bronquial Fuji Uniblocker© a través de un TET estándar, para exclusión pulmonar derecha (15) en las fases en que fue requerida, fue eficaz y no hubo complicaciones, evitando el uso de TDL más traumático, en una tráquea radiada. Dado que la duración de la cirugía fue prolongada, unas 9 horas, se decidió que la extubación del paciente se realizara en la Unidad de Reanimación, objetivándose condiciones adecuadas a las 5 horas del ingreso, comenzándose la alimentación parenteral a las pocas horas y manteniendo un adecuado control analgésico en todo momento mediante AET. No hubo complicaciones respiratorias ni renales, manteniendo estabilidad hemodinámica, sin necesidad de vasopresores. A las 48h recibió el alta a planta y a la semana comenzó a recibir alimentación oral, al no detectarse fugas en el control radiográfico con bario. Aunque se preconiza la movilización precoz, el nivel de evidencia es muy bajo en cirugía esofágica (9).
Conclusión
El manejo anestésico y peroperatorio de los pacientes sometidos a esofagectomía es un reto que requiere poner el foco de atención en numerosos elementos intraoperatorios y también en los cuidados postoperatorios para optimizar el pronóstico. Entre ellos están las estrategias ventilatorias de protección pulmonar, analgesia epidural torácica y fluidoterapia guiada por objetivos, para mejorar el aporte de oxígeno y evitar, en lo posible, complicaciones de la anastomosis. Y aunque es difícil medir el beneficio de cada una de estas acciones, el manejo multimodal que abarca diversos aspectos de los cuidados perioperatorios puede lograr el mayor beneficio para mejorar la supervivencia de esta cirugía tan compleja.
Bibiografía
- Nakajima M, Hiroyuki K. Treatment options for esophageal squamous cell carcinoma. Expert Opin Pharmacother. 2013 Jul; 14(10): 1345-54. (PubMed)
- Jaeger MJ, Collins SR, Blank RS. Anesthetic Management for Esophageal Resection. Anesthesiology Clin. 2012; 731-747. (PubMed)
- Durkin C, SchlisterT, Lohser J. Current trends in anesthesia for esophagectomy. Curr Opin Anesthesiol. 2017;(30): 30-35. (PubMed)
- Sans Segarra M, Pujol Gebelli J. Complicaciones de la cirugía del esófago. Cir Esp. 2001; 69: 231-234. (HTML)
- Ju-Mei Ng. Perioperative Anesthetic Management for Esophagectomy. Anesthesiology Clin. 2008; 26: 293-304. (PubMed)
- Yibulayin W, Abulizi S, Sun W. Minimally invasive esophagectomy versus esophageal cancer: a meta-analysis. World J Surg Oncol. 2016;8(14):304. (PubMed)
- van Workum F, Berkelmans GH, Klarembeek BR, Nieuwenhuijzen GAP, Luyer MDP, Rosman C. Mc Keown or Ivor Lewis totally minimally invasive esophagectomy for cancer of the esophagus and gastroesophageal junction: systematic review and meta-analysis. J Thorac Dis. 2017 Jul; 9(Suppl 8): p. S826-S833 (PubMed)
- Granell M, Parra MJ, Jiménez MJ, Gallart L, Villalonga A, Valencia O et al. Revisión del manejo de la vía aérea difícil en cirugía torácica. Rev Esp Anestesiol Reanim. 2018; 65(1): 31-40. (HTML)
- Vorwald P, Bruna Esteban M, Ortega Lucea S, Ramírez Rodríguez JM, Grupo de Trabajo de Cirugía Esofagogástrica del Grupo Español de Rehabilitación Multimodal (GERM). Rehabilitación multimodal en la cirugía resectiva del esófago. Cirugía Española. 2018 Agosto-Septiembre; 96(7): 401-409. (HTML)
- Young CC, Harris EM, Vacchiano C, Bodnar S, Bukowy B, Elliott RRD, et al. Lung-protective ventilation for the surgical patient: international expert panel-based consensus recommendations. BJA 2019;123(6):898-913. (PubMed)
- Meleiro H, Correia I, Charco Mora I. Nueva evidencia en ventilación unipulmonar. Rev Esp Anestesiol Reanim. 2018; 65(3):149-153. (HTML)
- Díaz de Liaño Argüelles A, Sánchez García G, Yáñez Idiazábal C, Artajona Rosino A. Complicaciones de la anastomosis esofagogástrica en la operación de Ivor Lewis. Cirugía Española. 2011; 89(3):175-181. (HTML)
- Veelo DP, van Berge Henegouwen MI, Ouwehand KS, Geerts BF, Anderegg MC, van Dieren S, et al. Effect of goal-directed therapy on outcome after esophageal surgery: A quality improvement study. PLoS One. 2017; 12(3): p. e0172806. (PubMed)
- Murthy SC, Law S, Whooley BP, Alexandrou A, Chu KM, Wong J. Atrial fibrillation after esophagectomy is a marker for postoperative morbidity and mortality. J Thorac Cardiovasc Surg. 2003; 126(4):1162-1167. (PubMed)
- Valencia Orgaz O, Real Navacerrada MI, Cortés Guerrero M, García Gutiérrez AM, Marrón Fernández C, Pérez-Cerdá Silvestre F. Aislamiento pulmonar en pacientes con resecciones pulmonares previas: bloqueo lobular selectivo secuencial con Bloqueador Bronquial Fuji Uniblocker. Rev Esp Anestesiol Reanim. 2016; 63(9):539-543. (HTML)