Reina González R (1), Jiménez López I (2)
(1) Facultativo especialista en Anestesiología, Reanimación y terapia del dolor. Adjunto en el servicio de Anestesiología del Hospital Universitario Virgen del Rocío, sección pediátrica, de Sevilla.
(2) Jefe de Servicio de Anestesiología y Reanimación Director de la UGC Anestesiología y Reanimación, Hospitales; Hospital de la Mujer, Hospital Infantil, Hospital de Rehabilitación y Traumatología, del Hospital Universitario Virgen del Rocío, Sevilla.
Introducción
La rápida evolución de la pandemia de la COVID-19 desde los primeros casos detectados ha tenido efectos globales sin precedentes (1). El desafío planteado, obligó a los diferentes sistemas sanitarios a nivel mundial a desarrollar planes de contingencia y de crisis a todos los niveles para mitigar su impacto sobre la salud de la población.
Los procedimientos realizados en el ámbito quirúrgico, considerados como actividades con potencial peligro de liberación de aerosoles y por tanto de riesgo altísimo de contaminación por virus SARS-CoV 2, también han sufrido cambios adaptativos (2).
En numerosos centros se suspendió la actividad quirúrgica programada, quedando reducida a intervenciones con carácter de urgencia-emergencia, oncológica y poco más. La consulta de valoración preanestésica no fue ajena a esta situación asistencial y por tanto tuvo que ser cancelada de forma temporal en dichos centros hasta que se establecieron protocolos de actuación.
La rápida implantación del sistema de telesalud a nivel mundial ha permitido a los profesionales de la salud conectarse virtualmente con pacientes y familias mientras siguen pautas seguras de distanciamiento social.
El objetivo de este trabajo es presentar el programa de evaluación preanestésica telefónica desarrollado para la población pediátrica, consulta de valoración preanestésica pediátrica telefónica (CVAPT), en un centro terciario, en respuesta a los desafíos planteados por la COVID-19.
Material y Métodos
La decisión de aceptar o no a un paciente en CVAPT se debe de basar en cuatro pilares fundamentales:
- El grado de calidad de vida del paciente (estado ASA I-II y III estables).
- No pertenecer a un grupo sindrómico asociado a intubación difícil (con excepciones) (3,4).
- No ser un paciente pluripatológico con pobre calidad de vida.
- Un cuarto pilar sería la formación y experiencia del anestesiólogo que hace la consulta, el cual debe de hacer un ejercicio de empatía, con el anestesiólogo que recibirá al paciente en el quirófano.; “¿Qué exigiría yo para dar un tratamiento anestésico, con seguridad, si el paciente ha sido valorado en la modalidad de consulta telefónica?”.
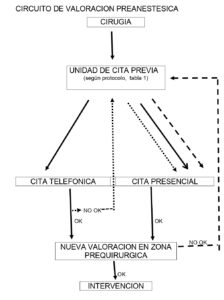
Para la CVAPT se confeccionó un esquema (Figura 1) donde se describió el “recorrido” de los pacientes según fueran a ser valorados en consultas telefónicas o presenciales siguiendo un protocolo hecho “ex profeso” para seleccionar los pacientes en circuito CVAPT (Tabla 1).
La CVAPT se estructuró dos fases:
- Telefónica realizada por el anestesiólogo de la consulta en pacientes admitidos por protocolo para esta modalidad (Tabla 1).
- Presencial, realizada por el anestesiólogo del quirófano, poco antes de empezar el acto anestésico, en ella se verifica la información recogida en la consulta telefónica, y se completa la CVAPT.
En la primera fase, telefónica, seguimos el Protocolo hospitalario de generación de informes establecido por el servicio de Anestesiología. Para la valoración física y la vía aérea seguimos un cuestionario de preguntas (Tabla 2), que sirven de orientación-guía durante la entrevista telefónica a los padres. Contiene determinados ítems hecho “ex profeso” para esta modalidad de consulta e incluye aspectos fundamentales para decidir cuándo hay que cambiar la valoración de telefónica a presencial. Las diferentes afecciones del paciente se reflejan en el item correspondiente para optimizar la comunicación durante el proceso perioperatorio.
Las variables de especial interés que cambiarían la modalidad de consulta de telefónica a presencial serían las referentes a la detección de cualquier problema en la vía aérea debido a malformaciones congénitas o anomalías adquiridas, y muy especialmente pertenecer a un grupo sindrómico asociado a vía aérea difícil. (Tabla 3). En estos casos el paciente debe ser derivado (Figura I) a consulta presencial para una mejor valoración de su vía aérea, que permita una adecuada anticipación ante una posible vía aérea difícil.

Tras el visto bueno durante la valoración telefónica, se informa al paciente/tutor de las instrucciones preoperatorias y la necesidad de firmar el consentimiento informado el día del procedimiento.
La segunda fase, presencial, es realizada por el anestesiólogo asignado al quirófano correspondiente, en esta fase tiene lugar el contacto directo con el paciente y tutores y ocurre momentos antes de empezar el acto anestésico. Tras obtener la firma del consentimiento, se completa la valoración preanestésica con la exploración física y de la vía aérea y se resuelven y aclaran las dudas de los padres.
Otro circuito paralelo al nuestro, realiza el despistaje de la infección por SARS-CoV 2, liderado por un equipo de enfermería preparado especialmente para ello. Este equipo hace un seguimiento de todos los pacientes que entran en circuito perioperatorio. Tras hacerles una entrevista telefónica acerca de la presencia de síntomas compatibles con la COVID-19, realizan una prueba de PCR /antígenos 24-48 horas antes del procedimiento, si el resultado fuera positivo o dudoso, sería comunicado al servicio de cirugía para demorar la intervención por un tiempo medio de 15 días, (en algunos casos 30 días)
Los pacientes asintomáticos pero con PCR positivos para COVID-19, se demoran hasta que se negativice la PCR y aparezcan anticuerpos protectores IgG si el procedimiento no es urgente, si fuera urgente se realiza el procedimiento con todas las medidas de protección actuales existente para tal fin.
Resultados
En el periodo comprendido entre marzo 2020 y marzo de 2021 fueron valorados preoperatoriamente un total de 4370 pacientes. De estos un total de 2321 fueron evaluados de forma presencial frente a 2049 de forma telefónica.
En nuestro centro, la CVAPT impensable cuando empezó la pandemia (principios del 2020), fue evolucionando lentamente hasta ser una pieza fundamental dentro del proceso perioperatorio. En su comienzo fue la única forma de consulta preanestésica, valorándose 3-4 pacientes por consulta telefónica y día, pasando posteriormente, con la mejora de los protocolos de seguridad, a suponer el 50% de los pacientes valorados (en total 18 pacientes, 9 vía telefónicas y 9 vía presencial).
Posteriormente, desde el mes de Febrero de 2021, y con la actualización de los protocolos de prevención, la CVAPT ha disminuido en favor de la presencial, hasta suponer la cuarta parte de los pacientes valorados (15 pacientes presenciales y 5 telefónicos).
En nuestra serie, la CVAPT permitió identificar y demorar 4 pacientes con clínica larvada y PCR positiva, y 7 pacientes que se encontraban en aislamiento en el momento de la consulta telefónica por contacto estrecho con un familiar o escolar. Además, se detectaron un total de 15 pacientes con sintomatología respiratoria y PCR negativa; 10 por presentar un proceso catarral agudo y 5 casos debido a reagudización de su asma habitual (pacientes vulnerables).
En cuanto a las suspensiones quirúrgicas de pacientes que habían pasado satisfactoriamente el proceso preoperatorio, 2 casos fueron anulados a pie de quirófano, debido a mal entendimiento durante la entrevista telefónica y 8 por negatividad de la familia para acudir a un centro hospitalario en plena pandemia.
No hubo ningún caso de suspensión por incumplimiento de recomendaciones y los casos con sintomatología respiratoria fueron demorados, al menos, un mes con posterior valoración.
Discusión
La CVAPT surgió, como otras iniciativas en diferentes sistemas de salud, tímidamente como respuesta a la pandemia por COVID-19 (1,5), salvando el problema más importante: la propagación del virus entre pacientes, sanitarios, familiares y viceversa. Esta modalidad ha demostrado ser una alternativa válida a la consulta presencial. Además, su desarrollo permitió dar respuesta a la necesidad continúa de mejora de la eficiencia de los procesos preoperatorios (6) en un escenario de emergencia internacional.
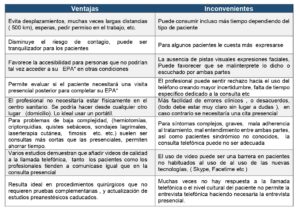
En nuestra área sanitaria la atención telefónica se comenzó a implantar en Atención Primaria y tras el esfuerzo del Servicio de Anestesiología de nuestro centro, se estableció la CVAPT como una herramienta útil para evitar contagios. Posiblemente haya venido para quedarse y ponerla en práctica en determinadas circunstancias y pacientes (Tabla 1), dados sus beneficios, aunque no está exenta de algunas desventajas (Tabla 4). Por este motivo, aunque la CVAPT constituye un menor porcentaje de valoraciones en la actualidad, nosotros esperamos que en el futuro, el número de preanestesias telefónicas siga incrementándose con un enfoque más social (7) (8) (Tabla 4), sin olvidar las recomendaciones actuales sobre las medidas de protección, y sin merma en la calidad asistencial y seguridad del paciente.
Dicho de forma paradójica “ha tenido que venir el SARS CoV2 para decirnos que había otro modo alternativo de valoración preanestésica”, así como a cambiar muchos hábitos de trabajo tanto fuera como dentro del ámbito sanitario.
La valoración de la vía aérea de forma teórico-telefónica y después presencial, llego a suponer un punto de discordia, todavía no totalmente resuelto entre los propios miembros del equipo de anestesiólogos. Si hacemos un ejercicio de reflexión, este punto de controversia se podría disipar si tenemos en cuenta que:
- El anestesiólogo asignado al quirófano es el responsable de la última valoración de la vía aérea y del manejo de la misma en el área de quirófano.
- La información proporcionada a través de cualquier modalidad de consulta no es vinculante, pero si orientativa, para la última decisión del tratamiento de la vía aérea por parte del anestesiólogo correspondiente.
- La existencia de fibrolaringoscopio, video-dispositivos y otros elementos (bujías de Boussignac, mascarillas laríngeas especiales etc.), están disponibles en la zona de quirófano y la adecuada formación del anestesiólogo en el manejo de la vía aérea permitiría afrontar una inesperada vía aérea difícil.
Hasta la fecha, hay pocos trabajos en la bibliografía que estudien la implantación de programas de valoración preanestésica telefónica en población pediátrica. En 2021 (disponible electrónicamente desde 11 de Septiembre 2019) se publicó un trabajo que demostró un alto grado de satisfacción por parte de las familias (7). Nuestro estudio tuvo como objetivo: evitar el contagio, la seguridad del paciente y del equipo sanitario, y mantener la actividad asistencial, dejando para una segunda fase la encuesta de satisfacción de los familiares. Es, hasta donde tenemos conocimiento, el primer estudio realizado específicamente en población pediátrica durante la pandemia de COVID 19 para hacer frente a los desafíos derivados de ésta.
Ceruti et al. (2) en un interesante artículo han revisado la telemedicina perioperatoria desde cuatro vertientes: elegibilidad y viabilidad de la teleconsulta anestésica, impacto económico potencial, tiempo dedicado, tasa de cancelación, concordancia del examen físico, problemas de accesibilidad y satisfacción de paciente. Concluyeron que las autoridades sanitarias deben desarrollar sistemas de telemedicina y de valoración preanestésica telefónicas, basadas en la tecnología actual (teléfono y videoconferencia). Creemos que estas recomendaciones son aplicables al ámbito pediátrico y que la CVAPT es y será una herramienta de futuro para la moderna Anestesiología, espacialmente útil en pacientes que viven a gran distancia del centro hospitalario.
La CVAPT supone un punto de inflexión en la moderna anestesiología, una ruptura con lo escolástico, lo tradicional y lo ortodoxo. Aunque de momento no bien aceptada por todo el equipo de anestesiólogos (como todo lo novedoso), con las necesarias continuas mejoras de los procesos preoperatorios (6) no dudamos en que llegará a imponerse como otra herramienta más de trabajo, de forma rutinaria.
Sin olvidar que esta ruptura parcial con el pasado debe respetar una máxima principal e indispensable: no merma en la seguridad del paciente.
Conclusiones
La CVAPT supone una excelente alternativa a la consulta de valoración preanestésica presencial. Durante la actual pandemia de la COVID-19 su principal ventaja es que evita el contagio de cualquier enfermedad contagiosa, sin merma en la seguridad del paciente. Las ventajas y las oportunidades de la telemedicina perioperatoria continuarán tras la pandemia y este novedoso formato de evaluación preoperatoria ha venido para quedarse dentro de la práctica clínica habitual.
Bibliografía
1. Cohen E, Cohen MI. Covid-19 will forever change the landscape of telemedicine.Cohen, Curr Opin Cardiology. 2021;36(1):110-115, doi:10.1097/HCO.0000000000000806 (HTML)
2. Ceruti Ch, Carry PY, Ferrier C, Friggeri A, Piriou V. Telehealth in peroperative medicine, Prat Anesth Reanim. 2020;24(5):243-249. doi: 10.1016/j.pratan.2020.08.001 (HTML)
3. Andreu E, Smucker E, Drudis R, Farré M, Franco T, Monclus E, et al. Algorithm for pediatric airways. Rev Esp Anestesiol Reanim 2011; 58(5):304-311, doi: 10.1016/s0034-9356(11)70066-4
4.Sims C, von Unger-Sternberg BS,The normal and the challenging pediatric airway. Paediatric Anaesth 2012; 22(6): 521-6, doi: 10.1111/j.1460-9592.2012.03858.x
5 Muñoz Seco E. Las consultas por teléfono han llegado para quedarse. AMF Disponible en: https://amf-semfyc.com/web/article_ver.php?id=2656 (HTML)
6. Dexter F. Design of Appointment Systems for Preanesthesia Evaluation Clinics to Minimize Patient Waiting Times: A Review of Computer Simulation and Patient Survey Studies, Anesth Analg 1999;89: 925.doi.1097/00000539-199910000-00020
7. Rogers G. Using telemedicine for pediátric preanesthesia evaluation: A pilot Project. J Perianesth Nurs. 2021;35:3-6 doi: 10.1016/j.jopan.2019.07.001. Epub 2019 Sep 11. (HTML)