Isod C
Médico anestesiólogo, miembro de la Sociedad Platense de Anestesiología.
La Plata, Argentina.
Miembro Federación Argentina de Asociaciones de Anestesia, Analgesia y Reanimación. Buenos Aires, Argentina.
HZGA “Dr. Ricardo Gutiérrez” de La Plata. Buenos Aires, Argentina.
Sanatorio IPENSA, La Plata, Buenos Aires, Argentina.
Introducción
Los conceptos de habilidades no técnicas (HNT) y factores humanos (FH) han ganado popularidad en el ámbito médico en los últimos 20 años, con mayor auge, en las salas de emergencia (SE), unidades de cuidados intensivos (UCI) y quirófanos, en donde los errores médicos asociados a las situaciones de crisis tienen mayor incidencia, aumentando el riesgo de los pacientes de sufrir complicaciones de diferente gravedad.
Emulando organizaciones de alta confiabilidad en sus procesos, como la industria aeronáutica, aeroespacial, petrolera y/o militar entre otras, la actividad médica ha incorporado diferentes enfoques para mejorar el desarrollo de una tarea compleja durante una situación de crisis, tanto a nivel individual como la de todo el equipo de atención. Haciendo hincapié no solo en el entrenamiento de una tarea fundamentalmente práctica o que depende de la manualidad individual del profesional, sino también en lo que concierne a la relación de las personas entre sí y con el entorno durante la ejecución de una tarea compleja.
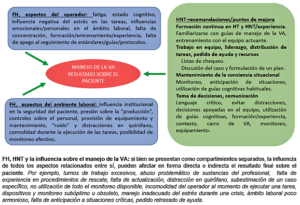
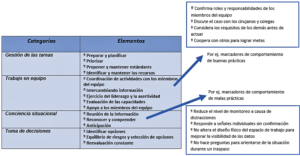
Existen diferentes definiciones en la bibliografía sobre los FH: se hace referencia a estos como “la ciencia que estudia el desempeño y bienestar humano durante su actividad, investigando los factores que influyen en el desenvolvimiento de este”, enfocándose en el estado cognitivo, mental y sensorial del profesional y cómo influye éste en el trabajo en equipo y su relación con el entorno (1). Relacionados con los FH, aparecen las HNT del profesional, las cuales se pueden definir como las “habilidades sociales, personales y cognitivas que complementan las habilidades técnicas, y contribuyen a la realización segura y eficiente de una tarea”(2,3). En 1999 R. Flin y R. Glavin, médicos de la Universidad de Aberdeen en Escocia, tomaron un sistema de estudio y entrenamiento en las HNT de los pilotos aeronáuticos e idearon la primera taxonomía sobre el tema orientado a los anestesiólogos, las “habilidades no técnicas para anestesistas” (HNTA), enfocándose en 4 ejes: conciencia situacional, gestión de tareas, trabajo en equipo y toma de decisiones. Figura 1. Siguiendo las mismas líneas educativas, en la década del 90, David Gaba, anestesiólogo norteamericano, fue pionero en la creación de los simuladores de alta fidelidad para el entrenamiento del personal sanitario y cursos de gestión de recursos en crisis, imitando los enfoques de entrenamiento de los pilotos en cabina basándose en la simulación clínica (2,3).
Clásicamente se menciona dentro de las HNT la conciencia situacional, la toma de decisiones, el liderazgo, las habilidades de comunicación, y la gestión del estrés durante una situación de crisis. Esta última definida por David Gaba como la aparición de una situación de peligro para el paciente, de generación aguda e inesperada, y que precisa acciones concretas para resolverla. Es durante las situaciones de crisis cuando la deficiencia en el manejo de las HNT aumenta la posibilidad de errores médicos que desembocan en un efecto adverso para el paciente. Históricamente se las mencionó como las “habilidades blandas”, sin interesarles demasiado a los profesionales de la salud por considerarlas poco medibles, abstractas y no reproducibles en la práctica clínica, lo que generó un déficit en su entrenamiento en forma consistente (3). No obstante, los déficits de las HNT y la gestión de los FH son los responsables de una gran cantidad de los errores médicos en la práctica de la anestesiología, con reportes que se repiten en la bibliografía desde hace más de 40 años (4,5).
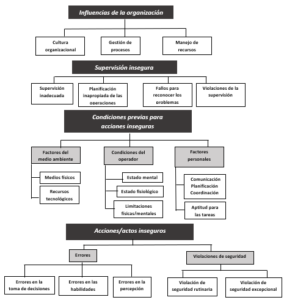
Con el objetivo de mejorar la seguridad del paciente, el análisis de los FH es esencial al momento del diseño de equipos, dispositivos, guías, algoritmos, entornos de trabajo, procedimientos y tareas. Durante el proceso perioperatorio existen numerosas y complejas chances de aparición de errores, clásicamente explicado por el modelo del “queso suizo de Reason”, este último consiste en un concepto teórico que explica cómo se generan los errores, donde se combinan “errores latentes” o “sistémicos”, los cuales muchas veces son difíciles de identificar, que luego se relacionan con las “fallas activas”, propias de la toma de decisiones de las personas.
Posterior al modelo del queso suizo, Wiegmann y Shappell, crearon el Sistema de Clasificación y Análisis de los FH, inicialmente desarrollado para la Fuerza Aérea de EEUU, luego se empleó en la aviación comercial, en industrias de gran complejidad, en el ámbito militar y finalmente se aplicó para estudios de incidentes en la anestesiología y cirugía (4). Figura 2. Existe abundante y cada vez mayor bibliografía acerca de la influencia de los FH-HNT y de la ejecución de una tarea por parte del anestesiólogo.
La actividad en quirófano es dinámica, compleja y desafiante, situaciones de crisis pueden acarrear complicaciones graves para el paciente en caso de no tomar medidas efectivas y concretas.
Durante un escenario de crisis, el manejo del estrés por parte del profesional y el equipo de salud se encuentra desafiado, existiendo la posibilidad de deterioro en la cognición, mala interpretación de la situación, errores en el procesamiento de la información y eventualmente la toma de decisiones incorrectas. Excede la intención del presente escrito enumerar y analizar todas las estrategias de manejo de recursos en crisis, enfocaremos la atención en la evidencia bibliográfica sobre los FH y las HNT que se relacionan al manejo de la vía aérea dificultosa (VAD).
Desarrollo
Los médicos que intervienen en el manejo de la vía aérea (VA), han asistido en los últimos años a numerosos avances y cambios considerables, incorporando nuevas tecnologías y drogas, e implementando cambios en la educación y el entrenamiento desde diferentes abordajes, por resumir algunas acciones destinadas a mejorar la seguridad del paciente. No obstante, la incidencia de lesiones graves y muerte relacionada a una mala gestión de la VA se mantiene constante en los últimos años, en donde las fallas en la atención durante el manejo de las vías respiratorias es la principal causa de muerte y daño cerebral del proceso de anestésico (6).
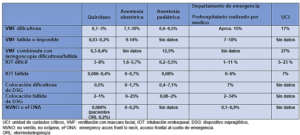
Al inicio del año 2022, la Asociación Americana de Anestesiología (ASA), publica las Pautas de práctica para el manejo de la vía aérea dificultosa de la ASA 2022, donde define a la VAD como “… la situación clínica en la que un anestesiólogo capacitado experimenta dificultades o fallas anticipadas o no, en uno, o más de los siguientes: ventilación con máscara facial, laringoscopia, ventilación con una vía aérea supraglótica, intubación traqueal, extubación o vía aérea invasiva: “(7). Dicha entidad es un fenómeno raro, con baja incidencia teniendo en cuenta la cantidad de pacientes que se someten a procedimientos diagnósticos y/o terapéuticos que precisan intervención sobre la VA. Tabla 1. Los distintos escenarios de gestión influyen en la incidencia de aparición de dificultades, aumentando la misma en las UCI, SE y el manejo de la VA en la paciente obstétrica. (6-8).
El Fourth National Audit Project (NAP4) del Royal College of Anesthetists (RCoA) y la Difficult Airway Society (DAS), realizado durante el año 2008 en hospitales del Reino Unido, estimó que 1 de cada 22000 casos de intubación orotraqueal (IOT), se asociaron a fallecimiento o lesiones graves relacionadas al manejo de la VA, ya sea, daño cerebral hipóxico, el establecimiento de una VA quirúrgica no planificada o el ingreso a la unidad de UCI debido a resultados adversos (9). Años posteriores, análisis estadísticos realizados sobre el mismo estudio esbozaron que la incidencia pudo haber sido infraestimada y la verdadera cantidad de lesiones graves y muerte podría ser 4 veces mayor, en torno a 1 cada 5500 casos de IOT, con mayor frecuencia en las UCI y SE, aumentando la probabilidad de aparición de eventos graves en 55 y 35 veces respectivamente (6-9).
Impacto del déficit en las HNT y malos resultados
Durante el año 2005 en el Reino Unido, acontece una complicación relacionada durante un acto médico, con alta exposición mediática a nivel local y regional, en el cual una mujer sana de 37 años, Elaine Bromiley, iba ser sometida a una cirugía de senos paranasales en forma electiva. La misma se desarrollaría en una entidad privada con la intervención de anestesiólogos entrenados y experimentados, no obstante, existieron problemas para mantener la VA durante la inducción anestésica, lo que condujo a un cuadro de hipoxia con lesiones graves, y finalmente la muerte, en la UCI días después. Fue su viudo, Martin Bromiley, piloto de una aerolínea, encargado en el entrenamiento, análisis y gestión de las HNT para pilotos aeronáuticos, el cual encaró una investigación independiente, analizando el error humano y los déficits de las HNT aparecidos durante la crisis de manejo de la VA acontecida con su esposa. Para el año 2007 por la iniciativa de M. Bromiley junto a diferentes entidades médicas y educativas, se creó el primer Grupo Clínico de Factores Humanos para médicos, junto a especialistas en FH (www.chfg.org) (9). El trágico incidente con E. Bromiley, fue y es uno de los hechos ejemplificadores acerca de cómo los déficits en las HNT específicamente durante el manejo de la VA, se asocian a mal resultado, su caso es mencionado en la bibliografía a forma de ejemplo, para análisis y entrenamiento en las HNT enfocadas a la gestión de la VAD.
El ya mencionado y citado NAP4, en el cual se analizaron en forma detallada y prospectiva las complicaciones graves relacionadas al manejo de la VA, destacó como el mal manejo de los FH y los déficits de las HNT tuvieron un papel relevante en la generación de efectos adversos, principalmente la pérdida de la conciencia situacional, combinados con problemas de ejecución de las tareas y aspectos personales, como el cansancio y la fatiga. Tabla 2. Se estima que los errores en los FH estuvieron presentes en el 40% de los reportes notificados, y en el 25% de estos, la influencia del FH contribuyo de manera directa y contundente a la generación de un resultado deficiente. Análisis más detallados informaron la aparición de un promedio de por lo menos 4 problemas o inconvenientes con las HNT y FH por paciente que sufrió alguna complicación grave (1,6,9).
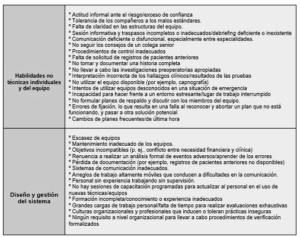
Características de las HNT y el manejo de la VA
El médico anestesiólogo es reconocido por su expertise en el manejo integral de la VA, en donde la formación, entrenamiento y experiencia, impactan de forma positiva en la seguridad del paciente. No obstante, efectos adversos y complicaciones graves siguen ocurriendo y no pueden explicarse sólo por errores en las habilidades técnicas del profesional. Existen numerosos factores facilitadores y barreras que influyen a nivel personal, del equipo de salud y del sistema que, interactuando entre sí, pueden influenciar en el resultado final en el manejo de la VA, más notorio en casos complejos y desafiantes. La bibliografía aún no es extensa y concluyente con estos temas, pero se destacan diferentes aspectos con posibilidad de mejorar en el FH relacionado a la gestión de la VA. Existen numeras características identificadas por la literatura, donde la experiencia y el aprendizaje, el trabajo en equipo, la comunicación, el acceso a equipamiento para el rescate de la VA, la planificación y preparación de una VA dificultosa anticipada o no, entre otros, constituyen las más citadas de los FH-HNT (10,11).
Hay diversos componentes de las HNT relacionadas al manejo de la VA que merecen describirse, mencionadas con mayor frecuencia, y destacada relevancia en prestigiosas y actualizadas revisiones sobre el tema. En las últimas Pautas de práctica para el manejo de la vía aérea dificultosa publicadas por la ASA 2022, se hace referencia en un apartado especial, a los FH que intervienen en el manejo de la VA, y que deberían ser sometidos a revisión y mejoras durante la preparación y ejecución de un plan (7). Tabla 3.
De igual manera, se mencionan en las Recomendaciones para el manejo de la vía aérea dificultosa: parte 1. Manejo de la vía aérea dificultosa en el paciente inconsciente, publicadas en marzo del 2021, por el Canadian Airway Focus Group, destacan ciertos aspectos de los FH y HNT que ocurren durante el manejo de una crisis de VA, y recomiendan diferentes estrategias de mitigación, sobre el profesional actuante, el equipo y la organización, (https://link.springer.com/article/10.1007/s12630-021-02007-0/tables/11). Ambas aportan diferentes recomendaciones para evitar el retraso en la solicitud de ayuda, la pérdida de la conciencia situacional, indicar y realizar en forma retrasada un acceso frontal al cuello, los déficits en la gestión de los recursos y el “bloqueo” del operador debido a la sobrecarga cognitiva y la descarga simpática (8).

Preparación y planificación: La preparación y planificación en la práctica anestésica constituye un punto destacado, y en lo que respecta específicamente al manejo de la VA no es la excepción. Si el tiempo lo permite, se necesita un instante de repaso de las actividades a ejecutar por parte del equipo, donde el líder del mismo, asigna roles específicos a cada uno de los integrantes, se debaten opciones y se consignan planes alternativos o medidas de rescate en caso de falla del plan inicial. Las Guías de intubación orotraqueal para el paciente crítico publicadas en el 2018 por DAS y el RCoA, tomando los datos del NAP4, acerca de lo acontecido en las UCI y DE, desarrollan en su publicación diferentes recomendaciones y herramientas destinadas a mejorar el FH, afirmando que, para mejorar el resultado sobre el paciente en estado crítico, no es suficiente solo con la introducción de nueva tecnología o mejoras técnicas a nivel individual (13). Dichas guías hacen hincapié en la utilización de diferentes herramientas al momento de la planificación y preparación del caso, asignación de roles, comunicación y ejecución de las tareas del equipo actuante. Con el fin de mejorar la sobrecarga cognitiva durante la preparación del equipo de IOT, recomiendan la implementación de un listado de verificación o lista de cotejo (LC), y la organización de todo el equipo de manejo de la VA en forma armoniosa con el equipamiento y el paciente durante la intervención (13).

Liderazgo y asignación de roles: Durante la ejecución de un plan de acción dirigido a contrarrestar el desenlace de una crisis, es importante que alguien esté a cargo de la toma de decisiones en forma compartida y guíe en su accionar a los demás miembros del equipo. El líder por lo general es el anestesiólogo más experimentado, aunque no siempre es lo necesario he indicado, ya que podría estar dedicado a una acción más compleja y específica. Entre las intervenciones del líder se destacan la asignación de roles y tareas acordes a las habilidades de los diferentes integrantes del equipo, controlar su cumplimiento, idear y comunicar a todo el equipo la estrategia de acción y alternativas, con sus “puntos de activación” para cambiar de plan cuando sea necesario. El líder debe ser el encargado de mantener la conciencia de la situación, monitoreando la posibilidad de aparición de errores, declarando las fallas y fracasos de algún punto del plan en forma clara y contundente para que todo el equipo comparta la información y puedan seguir el modelo mental del líder (2,3,9,10). El seguimiento por parte de los demás integrantes del equipo hacia el líder es de suma importancia, en donde la anticipación y la retroalimentación, mediante una comunicación efectiva y en asa cerrada es clave. Todos los integrantes del equipo deben sentirse con la libertad de opinar en determinados momentos sin miedo al rechazo a sus comentarios, y deben poder expresar sus dudas o preocupaciones sobre la posibilidad de ejecución la tarea asignada (2,3,10,11).
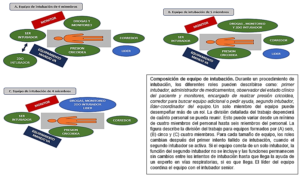
Trabajo en equipo: «…Un conjunto distinguible de dos o más personas que interactúan de manera dinámica, interdependiente y adaptativa hacia un objetivo común y valioso, a cada uno de los cuales se les han asignado roles o funciones específicas para realizar, y que tienen una duración limitada…» (2,3,10,11). La ejecución de las diferentes HNT en forma correcta permitirá un trabajo en equipo efectivo y fluido, siempre que el tiempo lo permita, se debe conversar sobre el caso en el cual se va a intervenir, más justificado si son situaciones desafiantes y con riesgo aumentado de complicaciones. Finalmente, luego de acontecidas las tareas, se debería poder generar un espacio de reflexión en relación a lo actuado, enfocándose en los posibles puntos de mejora, sin emitir juicios de valores personales, y enfocándose en las tareas y no en las personas.
Comunicación: En diferentes reportes de EEUU se destaca que la falla en la comunicación fue la responsable del 43% de los errores médicos ocurridos en los quirófanos de 3 hospitales universitarios (1,11). En lo que respecta al manejo de la VA, la comunicación entre los integrantes del equipo ante la aparición de una crisis como la situación no intubo, no oxígeno (NINO), debería ser, precisa, clara, concisa, relevante, sin ambigüedades, estandarizada en la interpretación, que le permita al equipo completo configurarse en la misma situación. Las Recomendaciones para el manejo de la vía aérea dificultosa: parte 1. Manejo de la vía aérea dificultosa en el paciente inconsciente, publicadas, por el Canadian Airway Focus Group, realizan una revisión de la definición clásica de “no intubo, no oxigeno” (8). Con el objetivo de no encasillarse en una sola línea de rescate y evitar la perseverancia en la IOT, sin intentar optimizar y rescatar la ventilación con la máscara facial o un DSG. proponen utilizar el término “no ventilo, no oxigeno”. La fundamentación del mencionado cambio recae en evitar intentos repetidos en una sola técnica de manejo de la VA para asegurar el aporte de oxígeno, sin haber intentado la ventilación efectiva con máscara facial (MF) y/o un dispositivo supraglótico (DSG), y en ausencia de curva de capnografía, aun con el paciente correctamente oxigenado, tomar las acciones necesarias para identificar y ejecutar una técnica de rescate frontal al cuello sin que el paciente se encuentre severamente hipoxémico. Si bien el cambio del vocablo puede ser el correcto y tiene una justificación lógica, su implementación puede en sus comienzos prestarse a confusión entre los profesionales, y como se menciona en los próximos párrafos, el lenguaje crítico en situaciones de crisis debe poseer determinadas características a fin de evitar fallos graves durante su implementación.
Más comunes en las UCI, existen diferentes herramientas con el objetivo de mejorar la comunicación, principalmente durante el traslado de pacientes de un sector a otro o cuando cambia la condición clínica, se presentan en formato de regla mnemotécnica como la SBAR:Situation-Background-Assessment-Recommendation, la misma intenta recabar información sobre la situación actual del paciente, los antecedentes, la evaluación y las recomendaciones. En el mismo sentido la regla SNAPPI: Stop, Notify, Appraise, Plan, Prioritise, Invite comment, (deténgase, notifique, evaluar, planificar, priorizar e invitar comentarios), constituye una herramienta de comunicación ideada para ser utilizada al momento de la llegada de ayuda experta adicional, para rápidamente comentar lo que está ocurriendo (13).
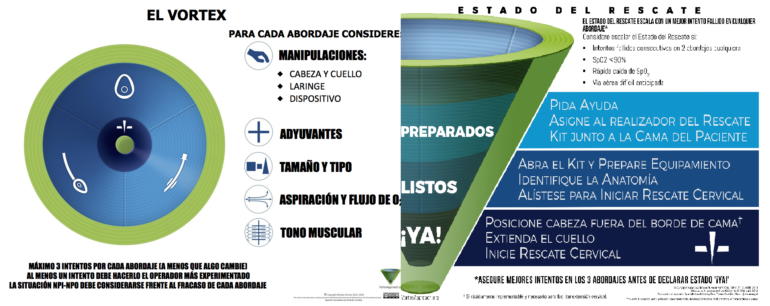
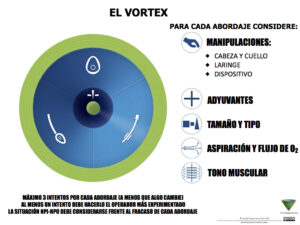
Términos como “paro cardiaco”, o “ritmo desfibrilable”, son reconocidos por la mayoría de los médicos y personal no médico que interviene durante la reanimación cardiopulmonar. Muy diferente es la situación en los equipos que asisten al manejo de la VAD, en donde frases de tal contundencia no se han generado aún, y la lista de términos en referencia al tema es extensa, ambigua y que presta a confusión (14,15). Diferentes editoriales ya expresan la necesidad de unificar términos para ser utilizados en una situación de crisis de VA, donde la alta carga de estrés, junto a las fallas en la comunicación por falta de comprensión llevará a errores en la conciencia situacional y a un resultado desfavorable. El poder declarar e interpretar correctamente un término como “no intubo, no oxígeno”, cambia el estado mental del equipo, moviéndolo a otro estatus en el cual llevará a las acciones necesarias, como por ejemplo localizar el kit de cricotiroideotomía, designar quien lo realiza y finalmente su ejecución (15). El enfoque Vortex insta a utilizar un lenguaje estructurado y estandarizado, para que todo el equipo pueda estar al tanto de los cambios en la situación y anticiparse al próximo paso, recomienda utilizar, “mejor esfuerzo completado”, “en la zona verde”, “aspirado por el Vortex”, y “estado CICO” (14). Figura 5. Excede la intención del artículo describir en forma completa el enfoque Vortex, el mismo constituye una herramienta de implementación para el manejo de las vías respiratorias, que antes de su ejecución debe ser conocido, familiarizado y entrenado por el equipo que intervendrá sobre la VA (16). Otro de los términos clásicamente empleados en la teoría, pero con poca implementación en la práctica clínica es el “acceso frontal al cuello”, el cual engloba diferentes técnicas de rescate final de la VA según la preferencias institucionales y regionales, dicha dispersión en la definición podría crear confusiones entre los diferentes miembros del equipo al momento de tener que reunir los recursos necesarios y la ejecución. Las diferentes publicaciones recomiendan adoptar una técnica única, que pueda ser realizada con dispositivos fácilmente disponibles y que posea una estandarización en su entrenamiento y eventual puesta en práctica, en ese sentido, las publicaciones de la DAS de los años 2015 y 2018, recomiendan adoptar la técnica “bisturí-bougie-tubo” (13,17).
Toma de decisiones:La toma de decisiones en anestesiología durante una crisis es sumamente dinámica, en la misma intervienen numerosos factores, que podrían resumirse, al grado de formación, la experiencia y estado cognitivo del profesional, la influencia del resto del equipo actuante y al uso o no de diferentes ayudas cognitivas. Las mismas constituyen la respuesta a los fallos en la toma de decisiones bajo una situación de alto estrés, donde la posibilidad de aparición de errores por omisión, o errores de fijación es frecuente.
Teniendo presente que durante una crisis de VA, pueden aparecer errores tanto en la preparación y planificación del caso, como durante la ejecución del mismo, las ayudas cognitivas podrían “encasillarse” de forma puramente práctica como herramientas de preparación o de implementación (14). Las guías de práctica clínica, recomendaciones o protocolos de acción podrían considerarse la base teórica sobre la cual se planifica y prepara el caso, donde las listas de verificación/chequeo o cotejo, intentan facilitar la tarea y evitar fallos de memoria en el líder y sus seguidores. La “ayuda cognitiva”, sería el termino empleado para las “herramientas de implementación”, la cual el profesional a cargo y el equipo utilizan como guía en caso de que se desencadene la crisis. Algunas características de las herramientas mencionadas son el equilibrio entre la entrega de información relevante, como así también la forma en que se presenta, deben ser “atractivas” desde el punto de vista visual, destacando los puntos clave, que permitan mantener la conciencia situacional del equipo, mejoren la comunicación y faciliten la toma de decisiones. Debe destacarse que, de no existir la familiarización y entrenamiento previo con la ayuda cognitiva, resultará dificultoso la implementación de la herramienta una vez desencadenada una crisis.
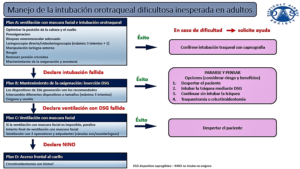
Las Pautas para la intubación orotraqueal dificultosa de adultos, presentadas por la DAS en el año 2015, citando los resultados del NAP4,reconocen como los déficits de los FH influyen en el resultado final, aun cuando se siguen pautas claras de manejo de la VA. En su algoritmo, destaca claramente la necesidad de evitar errores de fijación en las tareas o perseverancia, al recomendar en su Plan A y Plan B limitar los números de intentos de IOT o colocación de un DSG sin éxito, también insta al equipo a “detenerse y pensar”, para decidir con mayor claridad como seguir luego de que el plan A o inicial no tuvo éxito (17). Figura 6. Dichas pautas mencionan que su algoritmo debe ser utilizado para la enseñanza y aprendizaje, y que no fueron específicamente diseñados para ser utilizado durante el manejo de la VA. Recomienda que los eventos raros como una situación de NINO deben ser entrenados periódicamente por simulación (17).
El enfoque Vortex, constituye el ejemplo de una herramienta de implementación para el manejo de una crisis de VA, donde se complementa con los conocimientos propios del profesional a cargo y del equipo, intentando mejorar la conciencia situacional, evitar la fijación de las tareas y “cebarse” o preparase para un potencial estado de NINO (14,16). Características distintivas del enfoque Vortex son su diseño e impresión visual, combinado con la utilización de poco texto, dirigida a los diferentes profesionales que interviene sobre la VA y flexible a diferentes contextos, tiene como objetivo principal evitar una situación de NINO, realizando y completando el “mejor esfuerzo” para cada intervención, y difundir el concepto de la importancia de asegurar el aporte de oxígeno alveolar, intentando “colocar” al paciente en la “zona verde” (14,16). La bibliografía remarca que aún falta evidencia de alta calidad sobre la mejora de los resultados en la práctica clínica al seguir las ayudas cognitivas específicamente dirigidas al manejo de la VA dificultosa. No obstante, diferentes publicaciones de estudios basados en simulación clínica y la incorporación de elementos del enfoque Vortex a las últimas recomendaciones y guías de práctica clínica de manejo de la VA, marcan la importancia sobre la capacitación, entrenamiento e implementación de las ayudas cognitivas (1,6,10,13,14,17).
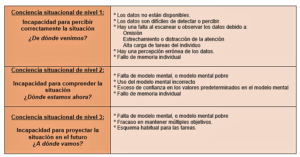
Conciencia situacional: Los errores en la conciencia de la situación fueron y son reportados con frecuencia en los reportes de complicaciones graves ocurridos durante el manejo de la VA (6,8). Los análisis del Proyecto de Reclamos Cerrados de la ASA remarcan que los errores de conciencia situacional pudieron ser los causantes del 74% de las muertes y/o daño cerebral (5). Existen diferentes definiciones sobre el término, pero conceptualmente similares:
“…la percepción de los elementos del entorno dentro de un volumen de tiempo y espacio, la comprensión de su significado y la proyección de su estado en un futuro próximo…”
Se describen 3 etapas para facilitar la descripción, pero en un entorno cambiante y dinámico como el quirófano, las etapas pueden darse en forma simultánea. La conciencia situacional incluye una primera etapa de reunión de la información, una segunda etapa de procesamiento y una tercera etapa de proyección o anticipación (1-3,10) Tabla 4.
Una de las principales tareas del anestesiólogo durante el intraoperatorio es el mantenimiento de la conciencia situacional, mediante la vigilancia y el monitoreo de las variables del paciente y la actuación del equipo quirúrgico, y en caso de existir cambios importantes en las condiciones basales comunicarlas al resto del equipo. Varias estrategias se replican en la bibliografía a fin de mantener la conciencia situacional, pero la generación en forma repetida de 3 preguntas permite mantener el grado de alerta: ¿De dónde venimos?, ¿Dónde estamos?, y ¿Hacia dónde vamos? (1,10).
Recomendaciones sobre HNT, FH y manejo de la VA
Una de las primeras acciones es difundir la importancia de las HNT, junto a la familiarización y entrenamiento, destacando el impacto en el resultado sobre el paciente. Figura 10. Existe el consenso acerca de que la educación en el manejo de la VA debe combinar un cuerpo de conocimientos teóricos fundamentales, habilidades técnicas y habilidades no técnicas. El entrenamiento puramente manual se logra en maniquíes destinados para tal fin, en forma simultánea con la actividad asistencial en el paciente, respetando las pautas éticas y sin poner en riesgo la seguridad del paciente, siempre bajo el control de un docente experto a cargo (18).
En cuanto al entrenamiento de las HNT existen diversas estrategias, aun sin la bibliografía de calidad que recomiende una sobre otra. No obstante, la implementación de la simulación clínica de diversa fidelidad, sumado a sesiones de debate acompañadas de grabaciones en video simuladas o no, haciendo hincapié en las tareas del equipo, son las que se destacan en la actualidad. Simultáneamente debería generarse espacios de reflexión luego de una crisis real, realizando el análisis o debriefing enfocado en el funcionamiento del equipo de salud, siempre abogando por un ámbito de confianza y sin intenciones punitivas, instando a promover el aprendizaje y encontrar opciones de mejora sobre lo ocurrido. Se repiten en las últimas publicaciones, la necesidad de familiarizarse y entrenarse en los algoritmos en forma periódica, junto a la utilización de las herramientas destinadas a optimizar las HNT, como son las listas de verificación, asignación de roles, comunicación y mantenimiento de la conciencia situacional (12-14,17).
Los médicos anestesiólogos experimentados manejan cotidianamente la VA con expertise y seguridad, frecuentemente se enfrentan a fallas/dificultades con complicaciones menores que son resueltas sin resultados graves para el paciente. No ocurre lo mismo con una situación de NINO, donde la rareza del caso, la alta carga de estrés, la falta de experiencia en la situación y/o entrenamiento en su resolución, sumado a fallos en el manejo de los FH y HNT, imponen distintas barreras psicológicas y logísticas, que hacen que el acceso frontal al cuello de emergencia, se indica y realiza tardíamente con el paciente seriamente comprometido o fallecido (7,8,12-14,17, 19). El enfoque Vortex propone un nuevo enfoque para gestionar un escenario de NINO, alejándose del concepto de declarar abruptamente la situación de NINO cuando fallaron todos los intentos de rescate de VA. Recomiendan recorrer un estado de “transición de estado NINO”, el mismo se activaría cuando las distintas técnicas de manejo de VA van demostrando fallas, y paralelamente se van tomando acciones preparatorias para declarar el estado de NINO, y en caso de ser necesario, tomar la decisión y ejecución del acceso frontal al cuello de emergencia (19). Figura 7. Figura 8.
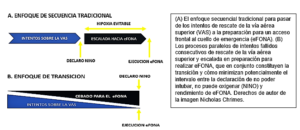

Se han logrado avances significativos sobre los aspectos técnicos para el establecimiento de un acceso frontal al cuello, no ocurre lo mismo en las HNT, donde la aparición del déficit en las mismas es esperada y frecuente. La integración de las ayudas cognitivas al equipamiento utilizado es otro método propuesto para mejorar la gestión del estrés y evitar la aparición de los diferentes errores de omisión y/o fijación en las tareas (14-16-19). Tradicionalmente los “carros de VA dificultosa” han constituido depósitos de diferentes dispositivos y elementos, muchos de los cuales pueden estar repetidos, el operador puede no reconocerlos y su uso puede no estar estandarizado. Nuevamente la DAS y los creadores del enfoque Vortex, proponen la configuración de los carros o maletines de manejo de la VA dificultosa con ayudas cognitivas incorporadas, que permiten al médico a cargo y al equipo, mantener la conciencia situacional, facilitar la toma de decisiones, al ofrecer los dispositivos con utilidad demostrada en rescatar la VA en forma ordenada según los diferentes tipos de intervenciones sobre la VA, y eventualmente escalar en un estado de NINO, con acceso sin demoras, a kit preformados para su ejecución (20). Figura 9. El carro debe poseer determinados dispositivos, los mismos deben ser específicos para una acción clave, no deben estar repetidos, facilitando la elección según el contexto en el cual se maneje la VA. Debe destacarse que la ubicación del carro debe ser conocida por todo el equipo, ser fácilmente trasladable, controlado periódicamente y el personal debe estar familiarizado en su contenido (19-20).

Conclusiones
El error humano en medicina no se puede eliminar, pero pueden aprenderse del mismo para generar cambios y mejorar la seguridad en la atención del paciente. Por años asistimos a mejoras en la tecnología, monitoreo, educación y entrenamiento en el manejo de la VA enfocándonos en las habilidades técnicas, sin prestarle atención a la influencia de los FH y HNT. La bibliografía ya demostró que su mala gestión se asocia a mal resultado, pero aún faltan conclusiones acerca de cómo optimizar la difusión de las mismas, mejorar su conocimiento y entrenamiento. Deberían encararse investigaciones sobre cómo implementar cambios en las HNT durante la práctica clínica, con el objetivo de mejorar el resultado durante el manejo de la VA.
Bibliografía
1) Jones C, Fawker-Corbett J, Groom P, Morton P, Lister C, Mercer S. Human factors in preventing complications in anaesthesia: a systematic review. Anaesthesia 2018; 73(Suppl. 1): 12-24. doi:10.1111/anae.14136 (PubMed)
2) Loup O, Boggs S, Luedi M, Giordano C. Nontechnical Skills in a Technical World. Int Anesthesiol Clin 2018; 57(1): 81-94. doi:10.1097/AIA.0000000000000215 (HTML)
3) Flin R, Patey R, Glavin R, Maran R. Anaesthetists’ non-technical skills. Br J Anaesth 2010; 105 (1): 38–44. doi:10.1093/bja/aeq134 (PubMed)
4) De Hert S. Human factors affecting intraoperative patient safety. Curr Opin Anaesthesiology 2021; 34:735–743. doi:10.1097/ACO.0000000000001059 (HTML)
5) Schulz C, Burden A, Posner K, Mincer S, Steadman R, Wagner K, Domino K. Frequency and Type of Situational Awareness Errors Contributing to Death and Brain Damage. A Closed Claims Analysis. Anesthesiology 2017; 127: 327-37. doi;10.1097/ALN.0000000000001661 (HTML)
6) Longo D. Management of the Difficult Airway. N Eng J Med 2021; 384:1836-47. doi: 10.1056/NEJMra1916801 (NEJM)
7) Apfelbaum J, Hagberg C, Connis R, Abdelmalak B, Agarkar M, Dutton R, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology 2022; vol. 136: 31–81. doi.org/10.1097/ALN.0000000000004002 (HTML)
8) Law A, Duggan L, Asselin M, Baker P, Crosby E, Downey A, et al.Canadian Airway Focus Group updated consensus-based recommendations for management of the difficult airway: part 1. Difficult airway management encountered in an unconscious patient.Can J Anesth 2021. doi.org/10.1007/s12630-021-02007-0 (PMC)
9) Cook T, Woodall N, Frerk C. Major complications of airway management in the UK: results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society. Part 1: Anaesthesia.Br J Anaesth 2011; 106 (5). doi:10.1093/bja/aer0588 (PubMed)
10) Flin R, Maran N. Basic concepts for crew resource management and non-technical skills. Best Pract Res Clin Anaesthesiol 2015; 29:27-39. doi.org/10.1016/j.bpa.2015.02.002 (HTML)
11) Gleeson S, Groom P, Mercer S. Human factors in complex airway management. BJA Education 2016; 16 (6):191–197.doi:10.1093/bjaed/mkv045 (BJA)
12) Schnittker R, Marshall S, Horberry T, Young K. Human factors enablers and barriers for successful airway management – an in-depth interview study. Anaesthesia 2018; 73: 980–989. doi:10.1111/anae.14302 (PubMed)
13) Higgs A, McGrath B, Goddard C, Rangasami J, Suntharalingam G, Gale R. Guidelines for the management of tracheal intubation in critically ill adults. Br J Anaesth 2018; 120 (2): 323-52. doi: 10.1016/j.bja.2017.10.021 (PubMed)
14) Chrimes N. The Vortex: a universal ‘high-acuity implementation tool for emergency airway management. Br J Anaesth 2016; 117 (S1): i20–i27. doi: 10.1093/bja/aew175 (PubMed)
15) Chrimes N, Cook T. Critical airways, critical language. Br J Anaesth 2017; 118 (5): 649–54. doi:10.1093/bja/aex075 (BJA)
16) Vortex approach. (http://vortex approach.org)
17) Frerk C, Mitchell V, McNarry A, Mendonca C, Bhagrath R, Patel A. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth. 2015; 115 (6): 827–48.doi: 10.1093/bja/aev371 (PubMed)
18) Myatra S, Kalkundre R, and Divatia J. Optimizing education in difficult airway management: meeting the challenge. Curr Opin Anesthesiol 2017; 30: 748–754. doi:10.1097/ACO.0000000000000515 (HTML)
19) Chrimes N, Higgs A, Rehak A. Lost in transition: the challenges of getting airway clinicians to move from the upper airway to the neck during an airway crisis. Br J Anaesth 2020; 125 (1): e38-e46.doi: 10.1016/j.bja.2020.04.052 (PubMed)
20) Chrimes N, Bradley W, Gatward J, Weatherall D. Human factors and the ‘next generation’ airway trolley. Anaesthesia 2019; 74: 427–433. doi:10.1111/anae.14543 (PubMed)