Camarón Menéndez A (1), San Juan Álvarez M (2), García Rueda A (3), Sánchez Zamora P (4).
(1) Residente. Anestesiología y Reanimación Hospital Severo Ochoa. Leganés. Madrid. España.
(2) Facultativo especialista. Anestesiología y Reanimación Hospital Severo Ochoa. Leganés. Madrid. España.
(3) Jefe de servicio. Anestesiología y Reanimación Hospital Severo Ochoa. Leganés. Madrid. España.
(4) Jefe de sección. Anestesiología y Reanimación Hospital Severo Ochoa. Leganés. Madrid. España.
Introducción
En 2020 se realizaron en España 13.234 tiroidectomías parciales y totales (1). La hemorragia postoperatoria es una de las complicaciones reconocidas más graves que se predice con dificultad. Presenta una incidencia entre 0,45%-4,2% que se ha mantenido constante a lo largo del tiempo. Algunos estudios han encontrado que el riesgo de hemorragia postoperatoria y consecuente hematoma se encuentra incrementado significativamente en tiroidectomías totales frente a hemitiroidectomías (2).
La gravedad se explica por la escasa distensibilidad de la región cervical, de modo que incluso la acumulación de pequeños volúmenes de sangre favorece la aparición de hematomas transfixiantes con obstrucción de la vía aérea (VA), especialmente en presencia de edema laríngeo, pudiendo desembocar en muerte.
Los hematomas postquirúrgicos ocurren principalmente en las primeras 24 horas, y en concreto más del 50% de ellos se produce en las 6 horas posteriores a la cirugía (2). En el 30% de los pacientes, es necesaria la intervención emergente a pie de cama para garantizar la permeabilidad de la VA (2). Dado el alto riesgo que supone la aparición de hematomas cervicales postquirúrgicos, podríamos encontrarnos ante una gran limitación para realizar cirugías tiroideas en régimen ambulatorio.
Sin embargo, Jeppesen et al. concluyen que la realización de hemitiroidectomías en programa de cirugía mayor ambulatoria es segura siempre que se respeten unos criterios de selección entre los que destacan pacientes sin tratamiento con anticoagulantes y la ausencia de coagulopatías (3).
En el caso de las tiroidectomías sin ingreso, Lee et al. concluyen que no hay diferencias entre la tasa de aparición de hematoma cervical en pacientes ingresados y no ingresados (4). Pero, dado que la mayoría de los estudios incluidos en ambos metaanálisis son retrospectivos y observacionales, son necesarios más estudios para establecer la seguridad de la cirugía tiroidea ambulatoria.
Independientemente del régimen quirúrgico en el que se realice la cirugía tiroidea, la aparición de hematomas postoperatorios conlleva un grave riesgo para la vida, y es por ello por lo que, en 2022, surge una nueva guía de Manejo de hematoma postoperatorio tras cirugía de tiroides (5)desarrollada en consenso por la Difficult Airway Society (DAS), la British Association of Endocrine and Thyroid Surgeons (BAETS)y la British Association of Otorhinolaryngology, Head and Neck Surgery (ENT-UK).
Resumen
Tal y como se ha explicado con anterioridad, el hematoma secundario a cirugía de tiroides es una complicación grave con muy baja incidencia, aunque potencialmente mortal debido a la escasa distensibilidad de la región cervical.
El objetivo principal de la guía desarrollada por Iliff et al. (5) es aumentar la seguridad del paciente, basándose en que la observación estrecha, la detección temprana, y el manejo de la VA son los puntos clave para evitar complicaciones mortales.
Comentario
1. Observación postquirúrgica
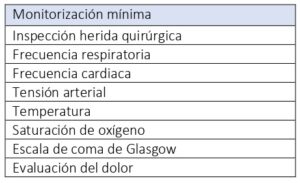
La mayoría de las hemorragias y el posterior hematoma ocurren en las primeras 6 horas del postoperatorio, por lo tanto, se recomienda monitorización (tabla 1) por lo menos durante ese tiempo. Más allá de este periodo, Iliff et al. recomiendan valorar individualmente al riesgo de cada paciente (5).
Además, debido al rápido deterioro clínico que pueden sufrir los pacientes en caso de aparición de hematoma, se recomienda situarles en zonas cercanas al control de enfermería para favorecer la observación estrecha (5).
Existen numerosos factores que aumentan el riesgo de hematoma (tabla 2) aunque muy pocos de ellos son factores de riesgo modificables, por lo que es difícil prevenir la aparición de hematoma postquirúrgico.
Liu et al establecen la edad como factor de riesgo, aunque no identifican un periodo de edad concreto como el más peligroso para el desarrollo de hematoma postquirúrgico (6).
También establecen que el mayor riesgo en el sexo masculino puede deberse a cirugías más complejas debido a la asociación que se ha encontrado con el carcinoma de papilar de tiroides (7) y la presencia de metástasis ganglionares (8) con el sexo masculino.
El hipertiroidismo también es un factor de riesgo posiblemente debido a que se trata de glándulas más vascularizadas de lo normal, lo que puede aumentar el sangrado intraoperatorio, dificultando la cirugía y derivando en complicaciones postquirúrgicas (6).
Los anticoagulantes orales también aumentan el riesgo de hemorragia postquirúrgica hasta 20 veces, independientemente de la dosis y de su suspensión 5-7 días antes de la intervención (6).
Es importante destacar que los drenajes no constituyen un factor de riesgo (9), pero además, Liu et al en el metaanálisis realizado, concluyen que no hay evidencia que respalde el uso rutinario de drenajes en cirugía tiroidea ya que no disminuye el riesgo de hemorragia postoperatoria (6), pudiendo aumentar incluso el dolor postoperatorio, la estancia hospitalaria y la infección de herida quirúrgica (10).
2. Detección del hematoma
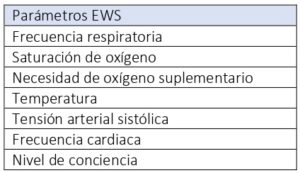
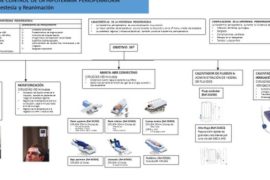
El reconocimiento temprano de las complicaciones de la VA secundario al desarrollo de hematoma posterior a la cirugía de tiroides es clave, por ello se ha desarrollado el acrónimo DESATS: dificultad para tragar, escala de gravedad temprana (EWS) (tabla 3), sudoración, ansiedad, taquipnea y estridor (figura 1).
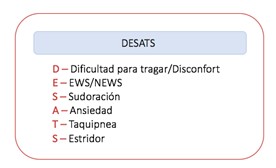
Es conveniente recordar que el orden de los signos dentro del acrónimo no refleja el orden de aparición de los mismos. En caso de presentarse alguno de los signos descritos en el acrónimo se debe sospechar la presencia de hematoma postquirúrgico e iniciarse un tratamiento temprano (figura 2).
3. Manejo del hematoma transfixiante
Una vez detectado el hematoma, se debe iniciar tratamiento tanto con dexametasona como con ácido tranexámico. Se ha visto que la administración de cuatro dosis intravenosas de dexametasona (5 mg cada 6 horas) en las 24 horas previas a la extubación disminuye el edema mejorando la obstrucción en la vía aérea superior (11).
El ácido tranexámico disminuye el sangrado (aproximadamente en un tercio), la necesidad de transfusión sanguínea y el riesgo de muerte asociada a sangrado, si se administra en las primeras 3 horas del diagnóstico (12), siendo suficiente una dosis de 14 mg/kg intravenosa en la mayoría de los adultos(13).
4.Manejo de la vía aérea en hematoma cervical
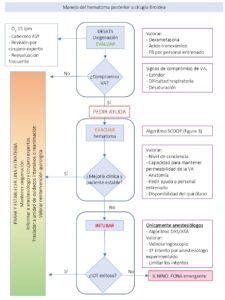
En caso de contar con personal entrenado y acceso inmediato, se debe valorar la realización de una fibrobroncoscopia (FB) de inicio para evaluar el estado de la VA.
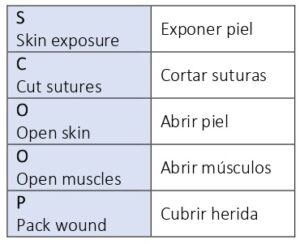
Si existe compromiso de la misma, lo primero sería pedir ayuda e iniciar oxigenoterapia. Posteriormente, se realizará la evacuación del hematoma siguiendo el algoritmo SCOOP (tabla 4) que consiste en abrir la piel y retirar las suturas, exponer la musculatura y la tráquea y, por último, cubrir la herida.
Una vez evacuado el hematoma y, si el paciente continúa inestable, se procederá al manejo de la VA. Llegados a este punto, Iliff et al. (5) recomiendan que la intubación orotraqueal (IOT) sea realizada únicamente por anestesiólogos. Aconsejan valorar la utilización del videolaringoscopio de entrada, realizar el primer intento de IOT por el anestesiólogo más experimentado y limitar el número de repeticiones —sin especificar cuántas— para evitar el sangrado y el edema.
En la última guía de la ASA (14) también recomiendan reducir los intentos. En caso de VA no intubable y no oxigenable (NINO), se prefiere la realización de una VA quirúrgica de emergencia. Iliff et al.(5) aconsejan la cricotiroidotomía con bisturí y guía o una traqueotomía de emergencia frente a la cricotiroidotomía con cánula, mientras que las guías DAS 2015 (15) establecen la cricotiroidotomía con bisturí y guía como el método más rápido y seguro en el manejo de la VA NINO.
En el momento en el que estabilicemos al paciente, será primordial mantener la oxigenación, se trasladará a una Unidad de Cuidados Intensivos para la monitorización continua y se valorará la reintervención quirúrgica.
Podemos concluir que es conveniente una vigilancia mínima de 6 horas en pacientes sometidos a cirugía de tiroides. Además, es importante recalcar que los drenajes no disminuyen la incidencia de sangrado postquirúrgico pudiendo, incluso, aumentar el riesgo de complicaciones postoperatorias. Se debe valorar la administración de 4 dosis de dexametasona (5mg/6h) y ácido tranexámico (14mg/kg) ante la sospecha de hematoma cervical.
Respecto al manejo de la VA, primero se realizará la evacuación del hematoma y posteriormente se abordará la VA, siempre por el anestesiólogo más experimentado, utilizando el videolaringoscopio como primera opción.
Por último, es necesario evaluar el impacto de las recomendaciones establecidas por la guía en la práctica clínica diaria de cara a implementar futuras estrategias de actuación.
Referencias
- GRD: Estadísticos por comunidad autónoma – Grupo de hospitales – Servicios. Portal Estadístico. Área de Inteligencia de Gestión. Ministerio de Sanidad. Gobierno de España. Ministerio de Sanidad. Gobierno de España; Disponible en: https://pestadistico.inteligenciadegestion.sanidad.gob.es/publicoSNS/C/rae-cmbd/serie-historica/grupos-relacionados-por-el-diagnostico-grd-sns/grd-estadisticos-por-comunidad-autonoma-grupo-de-hospitales-servicios
- Edafe O, Cochrane E, Balasubramanian SP. Reoperation for bleeding after thyroid and parathyroid surgery: Incidence, risk factors, prevention, and management. World J Surg. 2020;44(4):1156–1162. doi: 10.1007/s00268-019-05322-2 (PubMed)
- Jeppesen K, Moos C, Holm T, Pedersen AK, Skjøt-Arkil H. Risk of hematoma after hemithyroidectomy in an outpatient setting: a systematic review and meta-analysis. Eur Arch Otorhinolaryngol. 2022;279(8):3755–3767. doi: 10.1007/s00405-022-07312-y (PubMed)
- Lee DJ, Chin CJ, Hong CJ, Perera S, Witterick IJ. Outpatient versus inpatient thyroidectomy: A systematic review and meta-analysis. Head Neck. 2018;40(1):192–202. doi: 10.1002/hed.24934 (PubMed)
- Iliff HA, El-Boghdadly K, Ahmad I, Davis J, Harris A, Khan S, et al. Management of haematoma after thyroid surgery: systematic review and multidisciplinary consensus guidelines from the Difficult Airway Society, the British Association of Endocrine and Thyroid Surgeons and the British Association of Otorhinolaryngology, Head and Neck Surgery. Anaesthesia. 2022;77(1):82–95. doi: 10.1111/anae.15585 (PubMed)
- Liu J, Sun W, Dong W, Wang Z, Zhang P, Zhang T, et al. Risk factors for post-thyroidectomy haemorrhage: a meta-analysis. Eur J Endocrinol. 2017;176(5):591–602. doi: 10.1530/EJE-16-0757 (HTML)
- Hegedüs L. Clinical practice. The thyroid nodule. N Engl J Med. 2004;351(17):1764–1771. doi: 10.1056/NEJMcp031436 (PubMed)
- Lin DZ, Qu N, Shi RL, Lu ZW, Ji QH, Wu WL. Risk prediction and clinical model building for lymph node metastasis in papillary thyroid microcarcinoma. Onco Targets Ther. 2016;9:5307–5316. doi: 10.2147/OTT.S107913 (PubMed)
- Swirta JS, Barczyński M. Haemorrhage after thyroid surgery. Przegl Lek. 2014;71(2):82–85. https://pubmed.ncbi.nlm.nih.gov/25016781/ (PubMed)
- Woods RSR, Woods JFC, Duignan ES, Timon C. Systematic review and meta-analysis of wound drains after thyroid surgery: Wound drains after thyroid surgery. Br J Surg. 2014;101(5):446–456. doi: 10.1002/bjs.9448 (PubMed)
- Lee CH, Peng MJ, Wu CL. Dexamethasone to prevent postextubation airway obstruction in adults: a prospective, randomized, double-blind, placebo-controlled study. Crit Care. 2007;11(4):R72. doi: 10.1186/cc5957 (PubMed)
- Hunt BJ. The current place of tranexamic acid in the management of bleeding. Anaesthesia. 2015;70 Suppl 1:50–3, e18. doi: 10.1111/anae.12910 (PubMed)
- Ker K, Prieto-Merino D, Roberts I. Systematic review, meta-analysis and meta-regression of the effect of tranexamic acid on surgical blood loss: Tranexamic acid and surgical blood loss. Br J Surg. 2013;100(10):1271–1279. doi: 10.1002/bjs.9193 (PubMed)
- Apfelbaum JL, Hagberg CA, Connis RT, Abdelmalak BB, Agarkar M, Dutton RP, et al. 2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway. Anesthesiology. 2022;136(1):31–81. doi: 10.1097/ALN.0000000000004002 (PubMed)
- Frerk C, Mitchell VS, McNarry AF, Mendonca C, Bhagrath R, Patel A, et al. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth. 2015;115(6):827–848. doi: 10.1093/bja/aev371 (PubMed)