Este es el caso clínico que presentamos en el mes de septiembre a los suscriptores de AnestesiaR (si quieres suscribirte a nuestra newsletter mensual puedes hacerlo en la parte baja de este artículo). Hoy te contamos la solución.
Paciente de 52 años programada para intervención de mastectomía simple unilateral con reconstrucción inmediata.
Alérgica al ibuprofeno y fumadora de 10 cigarrillos/día.
Datos antropométricos: peso 80 Kg; talla 1.67m; BMI 28.69Kg/m2
Antecedentes de neoplasia mamaria, fibromialgia, fatiga crónica, depresión y migraña. Intervenida de discopatía degenerativa a nivel de L5-S1 y anexectomía bilateral por laparoscopia. Sin incidencias anestésicas en ninguna de las cirugías realizadas mediante anestesia general.
Tratamiento habitual con rizatriptan 10 mg/24h; gabapentina 300mg/24h; amitriptilina 10 mg/24h; quetiapina 25mg/24h.
Pruebas complementarias (analítica y radiografía de tórax) dentro de los límites de la normalidad.
Se solicita una valoración preoperatoria cardiológica por antecedentes de un episodio de síncope vasovagal y taquicardias no documentadas hace 6 meses. La paciente refiere que dos años antes fue estudiada por una arritmia y que se le practicaron dos ablaciones cardiológicas no efectivas. Actualmente asintomática, Ecocardio normal, auscultación cardíaca sin alteraciones significativas. Clase funcional grado I. No se contraindica la intervención, ni se consideran más pruebas complementarias o tratamientos específicos.
Con el ECG preoperatorio se confirma el diagnóstico, que concuerda con los antecedentes cardiológicos de la paciente.
Electrocardiograma preoperatorio:
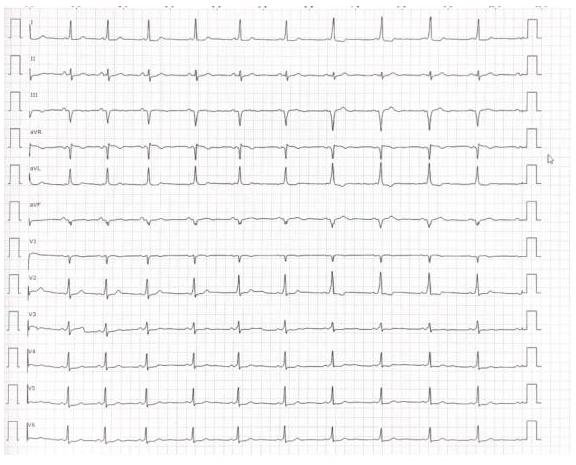
Durante la intervención se objetiva el siguiente registro electrocardiográfico:

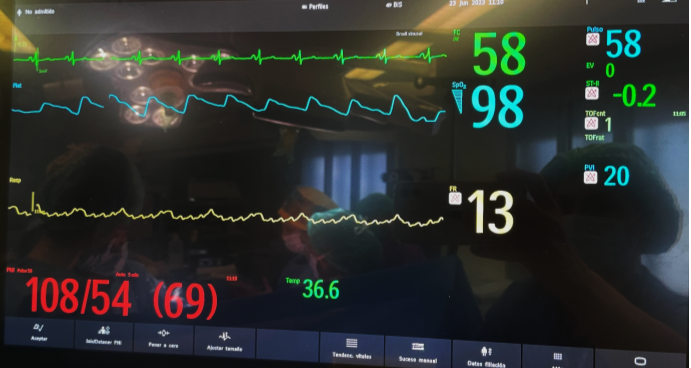
¿Qué diagnóstico sería el más probable?
a) Sd. de Brugada tipo I
b) ECG normal
c) Sd. de WPW
d) Bloqueo AV de primer grado.
e) Fibrilación auricular
Nuestros suscriptores contestaron esto:
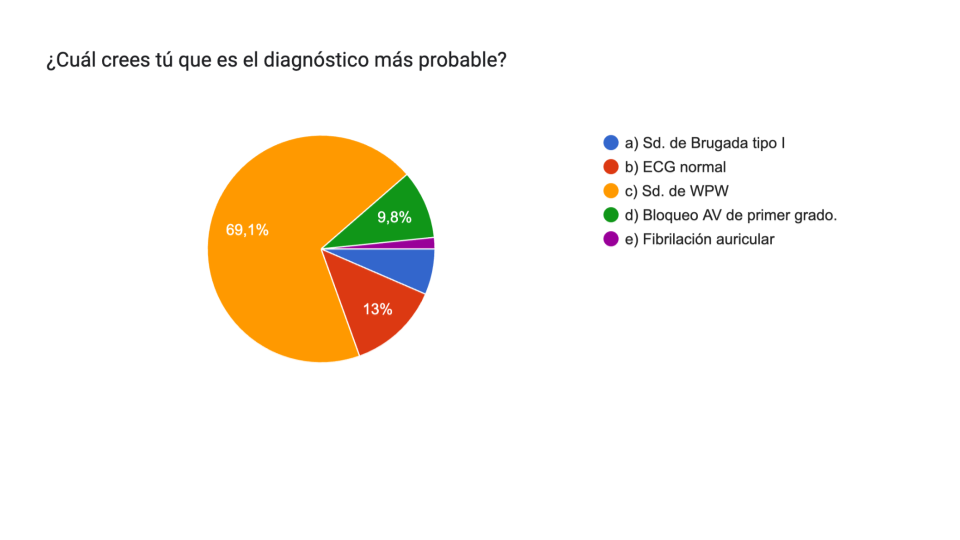
¿Tenían razón? Veamos la respuesta razonada:
Efectivamente, como la mayoría de nuestros suscriptores apuntaron, la respuesta correcta es el Síndrome de Wolf-Parkinson-White
La paciente fue diagnosticada dos años antes de WPW y se le practicaron dos ablaciones cardiológicas no efectivas.
Nuestro comentario se ha basado en las referencias bibliográficas que figuran a continuación, y de las que literalmente hemos extraído algunos aspectos que consideramos de interés en el manejo anestésico del síndrome de Wolff Parkinson White (WPW)
Definición del síndrome de Wolf Parkinson White
El síndrome de WPW se considera una anomalía congénita que implica la presencia de circuitos de conducción eléctrica anormales entre las aurículas y los ventrículos. El síndrome incluye vías eléctricas accesorias que eluden el nodo AV.
Visita preoperatoria
Deberá realizarse una historia cardiológica detallada mediante el interrogatorio de síntomas típicos y el ECG de 12 derivaciones, que permitan desenmascarar la existencia de un WPW sin diagnóstico previo.
Los pacientes que desarrollan una taquiarritmia a menudo experimentan síntomas asociados como palpitaciones, ángor, disnea, mareos, presíncope, síncope o incluso muerte súbita, en el peor de los casos. Esta clínica puede ser episódica y resolverse, o bien mantenerse en el momento de la presentación.
Patrón electrocardiográfico
- Intervalo PR corto (<0.120 ms), ya que la conducción por la vía accesoria es más rápida.
- QRS ancho con onda delta por la activación temprana de los ventrículos por la vía accesoria.
- Alteraciones en la repolarización.
El patrón ECG de WPW está causado por una conducción eléctrica anómala a través de una vía accesoria que esquiva el sistema de conducción cardíaco normal.
Esta vía accesoria permite que la actividad eléctrica cardiaca evite el retraso de conducción del nódulo auriculoventricular y llegue antes al ventrículo, provocando una despolarización ventricular prematura.
Se observa un intervalo PR corto con un inicio «borroso» del complejo QRS denominado onda delta. El resto de un QRS normal difumina la onda delta a medida que la conducción cardíaca se recupera del retraso del nodo AV y de la conducción rápida a lo largo del sistema His-Purkinje.
Ecocardiograma
El ecocardiograma puede revelar anormalidades cardiacas congénitas que existen entre el 7-20% de los pacientes, como la anomalía de Ebstein, lesiones valvulares, hipertrofia cardiaca, aneurismas auriculares o defectos septales.
Perioperatorio
Anestésicos intravenosos
- Propofol: no afecta al periodo refractario de la vía accesoria, asociándose a una estabilidad cardiovascular cuando se administra juntamente con fentanilo. Se sugiere que las ondas delta desaparecen con la administración de propofol, reapareciendo tras su interrupción.
- Benzodiacepinas.
- Tiopental: algunos estudios recomiendan ser cautelosos en su uso.
- Etomidato
- EVITAR la ketamina porque es simpaticomimético.
Anestésicos inhalatorios
- Sevofluorano: suprime la conducción de la vía accesoria y prolonga el periodo refractario.
- Desfluorano
- EVITAR: Halotano, porque produce sensibilización a las catecolaminas y es proarrítmico
Opiáceos
La mayoría de los opioides son apropiados para pacientes con alto riesgo de arritmias, ya que mantienen la estabilidad hemodinámica con una reducción ligera de la frecuencia cardiaca.
Bloqueantes neuromusculares (BNM)
- Pueden usarse rocuronio, mivacurio y cisatracurio.
- EVITAR
- Succinilcolina: actúa sobre los receptores muscarínicos y adrenérgicos del nodo sinusal, produciendo bradicardia.
- Atracurio: genera liberación de histamina
- Pancuronio.
Sugammadex
Parece no tener acciones significativas ni en la colinesterasa, ni en los receptores nicotínicos o muscarínicos, habiéndose utilizado de forma segura en este tipo de pacientes.
Otros fármacos
EVITAR:
- Neostigmina: incrementa el tono vagal. Debería ser evitada en un paciente con un ritmo basal de fibrilación auricular por el peligro de una respuesta ventricular rápida por la vía accesoria.
- Atropina.
- Glicopirrolato
- Efedrina
- Metoclopramida
- Meperidina
- Anestéstico local con adrenalina, porque induce taquicardia, usar con precaución.
- Oxitocina: usar con precaución.
- Digitálicos y verapamilo: pueden acelerar la respuesta ventricular en fibrilación y flutter auricular hasta niveles peligrosos, porque suprimen la conducción del nódulo AV y, por tanto, favorecen la conducción preferencial a través de la vía aberrante.
De elección:
- Fenilefrina
- Droperidol
Anestesia regional
La anestesia regional podría ser ventajosa frente a la anestesia general, ya que evita la manipulación de la vía aérea y la exposición del paciente a múltiples fármacos con capacidad proarrítmica.
Debe tenerse especial precaución en el bloqueo simpático de las fibras cardioaceleradoras (T1-T4), puesto que puede producirse bradicardia y defectos de conducción intracardíacos. El tiempo de conducción y el período refractario del nodo AV se prolongan, facilitando la conducción a través de la vía accesoria.
Bibliografía
- Bengali R, Wellens HJ, Jiang Y. Perioperative management of the Wolff-Parkinson-White syndrome. J Cardiothorac Vasc Anesth. 2014;28(5):1375-1386. doi:10.1053/j.jvca.2014.02.003
- Udaybhaskar V, Sreemayee C, Ingley P. Wolff-Parkinson-White syndrome: Implications for an anaesthesiologist. J Neuroanaesthesiol Crit Care 2017; 4:49-52. (PubMed)
- Bueno Fernández C, Gracia Roche A. Manejo anestésico del síndrome de Wolff-Parkinson-White. Revista Sanitaria de Investigación. 2022, vol. 3, Nº 3. ISSN-e 2660-7085
- Chhabra L, Goyal A, Benham MD. Wolff-Parkinson-White Syndrome. [Updated 2023 Aug 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK554437/
- Consideraciones anestésicas del paciente con síndrome de Wolff-Parkinson-White http://cursomedicinaperioperatoria.blogspot.com/2019/11/consideraciones-anestesicas-del.html