Pretus Rubio S, Baños Maestro A, Alonso Ramos I
FEA Anestesiología y Reanimación. Hospital Universitario de Getafe. Madrid, España.
Cómo citar este artículo: Pretus Rubio, S., Baños Maestro, A., & Alonso Ramos, I. (2024). Cirugía bariátrica : Bypass gástrico laparoscópico. Revista Electrónica AnestesiaR, 16(2). https://doi.org/10.30445/rear.v16i2.1193
Introducción
La obesidad es una enfermedad crónica, multisistémica, proinflamatoria y progresiva. Desde el año 1980, su prevalencia se ha triplicado en la mayoría de los países de la región europea de la Organización Mundial de la Salud. El sobrepeso y la obesidad afectan actualmente en torno al 50% de la población.
Para definir los grados de obesidad habitualmente se utiliza el índice de masa corporal (IMC).
| Clasificación | IMC (kg/m²) |
| Peso normal | 18.5 – 24.9 |
| Sobrepeso | 25 – 29.9 |
| Obesidad moderada (grado 1) | 30 – 34.9 |
| Obesidad grave (grado 2) | 35 – 39.9 |
| Obesidad mórbida (OM) (grado 3) | 40 – 49.99 |
| Doble OM (grado 4) | >50 |
Es importante diferenciar la obesidad periférica de la obesidad central. Esta última presenta una distribución de la grasa intraabdominal y perivisceral y constituye un factor de riesgo independiente para enfermedad cardiovascular (CV). Esta grasa es metabólicamente activa, genera ácidos grasos libres y múltiples citoquinas que dan lugar a un estado proinflamatorio y protrombótico.
El síndrome metabólico se define como la presencia de obesidad central más dos de los siguientes: hipertensión arterial, resistencia a la insulina y dislipemia.
La obesidad aumenta el riesgo de morbimortalidad perioperatoria de forma independiente. Existe una alta incidencia de complicaciones postquirúrgicas principalmente respiratorias, CV y trombóticas. Los pacientes con obesidad asocian muy frecuentemente apnea obstructiva del sueño (AOS) y síndrome de hipoventilación–obesidad (SHO), por lo que tienen más riesgo de sufrir complicaciones respiratorias durante el intra y el postoperatorio. Estos pacientes requieren, para la realización de cualquier tipo de cirugía, un manejo individualizado y protocolizado con equipos multidisciplinares especializados.
En la actualidad no existe un tratamiento farmacológico de eficacia demostrada a largo plazo, por lo que la cirugía bariátrica continúa siendo el tratamiento más eficaz en pacientes con OM. Ha demostrado una mejoría significativa de las comorbilidades y la calidad de vida, así como un aumento de la supervivencia. Está indicada en pacientes que no responden a tratamiento médico con IMC > 40 o IMC > 30-35 asociado a patología relacionada con la obesidad.
Procedimiento
Descripción del procedimiento de bypass gástrico
Existen diferentes técnicas quirúrgicas dentro de la cirugía bariátrica. El bypass gástrico es la más frecuente en España. Se trata de una técnica mixta que combina los procedimientos de restricción y malabsorción. Se realiza una gran reducción del estómago creando un reservorio de pequeño tamaño (20-40 ml) que se anastomosa a un asa de yeyuno en Y–Roux de 75-100 cm. La exclusión del estómago y del intestino proximal produce una restricción importante de la ingesta y una ligera malabsorción.
Durante el proceso de resección gástrica, se introduce una sonda orogástrica de Foucher de grueso calibre, de utilidad para los cirujanos como guía para determinar el tamaño del reservorio gástrico y, posteriormente, para comprobar la ausencia de fuga de anastomosis mediante la inyección en primer lugar de aire y, en segundo lugar, de azul de metileno (siempre a través de la luz proximal de menor diámetro y tras el clampaje de la otra luz). La sonda se debe retirar antes del despertar.
Posición quirúrgica
El bypass gástrico se realiza con el paciente en una posición de decúbito supino con los brazos abiertos. Gran parte de la cirugía se realiza en posición de AntiTrendelenburg.
Se debe emplear una mesa quirúrgica y colchón específicos para pacientes con OM. Como medida de tromboprofilaxis mecánica se utilizan medias de compresión neumática intermitente.
Profilaxis antibiótica
Amoxicilina–clavulánico 2 gramos vía intravenosa entre 30 y 60 minutos antes de la incisión quirúrgica. En pacientes con alergia a antibióticos β – lactámicos, se administra clindamicina 900 mg y gentamicina ajustada según el peso del paciente.
Técnica anestésica
En el Hospital Universitario de Getafe (HUG), se realiza habitualmente anestesia general balanceada multimodal libre de opioides (OFA).
Los pacientes con obesidad presentan un riesgo incrementado de depresión respiratoria en relación con el uso de opioides y sedantes. Es de elección el uso de fármacos de vida media corta. Como premedicación, se administra un bolo lento intravenoso de dexmedetomidina 20-30 microgramos y se evita el uso de benzodiacepinas. Asimismo, es importante la doble profilaxis antiemética. Como técnica analgésica se realiza infiltración intraperitoneal.
La OM se asocia con cambios fisiológicos que alteran la farmacocinética de la mayoría de los fármacos, por lo que es muy importante una adecuada dosificación.
| Cálculo de los pesos | Fórmula |
| Peso corporal TOTAL | Peso total actual del paciente |
| Peso corporal IDEAL | altura (cm) – X X = 105 en mujeres y 100 en varones |
| Peso corporal MAGRO Calculado según la fórmula de Janmahasatian | Mujeres: 9270 x peso total / 8780 + (244 x IMC) Varones: 9270 x peso total / 6680 + (216 x IMC) Estimación: peso ideal + 20% del peso ideal |
| Peso corporal AJUSTADO | peso ideal + (peso total – ideal) x 0,4 |
| Peso corporal TOTAL | Peso corporal MAGRO | Peso corporal AJUSTADO |
| succinilcolina(máximo 200 mg) | propofol (inducción) | propofol (mantenimiento) |
| morfina | sugammadex | |
| rocuronio | ||
| anestésicos locales |
Uno de los puntos críticos para el anestesiólogo en cirugía bariátrica es el manejo adecuado de la vía aérea, debido al elevado riesgo de complicaciones en los pacientes con OM. En estos pacientes, se acumulan depósitos grasos en las paredes laterales de la faringe, úvula, pilares amigdalinos, amígdalas palatinas y pliegues aritenoepiglóticos que producen estrechamiento de la luz faríngea y colapso de la vía aérea superior. Además, asocian extensión cervical limitada y reducción de la complianza torácica por restricción.
También destacan por una mayor incidencia de dificultad en la ventilación, más frecuente que la dificultad en la intubación. El único factor de riesgo modificable de dificultad en la ventilación con mascarilla facial es la presencia de barba, por lo que es muy importante su retirada. Es fundamental realizar una adecuada preoxigenación ya que tienen un tiempo de apnea sin desaturación muy disminuido. Actualmente, en el HUG, se utiliza, además de la técnica con mascarilla facial, la oxigenoterapia nasal de alto flujo (OAF) con una fracción inspiratoria de oxígeno del 100% y un flujo en torno a 30–60 litros por minuto, durante un mínimo de 5 minutos. La OAF se mantiene durante todo el proceso de intubación para asegurar una adecuada oxigenación apneica.
Es muy importante, para optimizar la preoxigenación, ventilación, visualización laringoscópica e intubación, la correcta colocación del paciente en la posición «en rampa» (imágenes 1 y 2), alineando horizontalmente la escotadura esternal y el conducto auditivo externo.

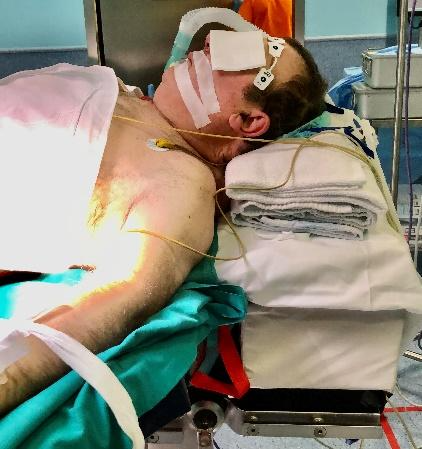
El aumento de la presión intraabdominal puede favorecer el desarrollo de reflujo gastroesofágico, además existe una alta prevalencia de hipotonía del esfínter esofágico inferior. Está indicada la inducción de secuencia rápida con rocuronio a dosis de 1.2 mg/kg para lograr las mejores condiciones para la intubación en el menor tiempo posible. Siempre se debe disponer de sugammadex a dosis de 16 mg/kg por si existe un fracaso de intubación con necesidad de despertar al paciente. La realización de la maniobra de Sellick es controvertida.
El plan de actuación de manejo de la vía aérea debe ser conocido por todo el equipo.
Si el paciente con OM no presenta otros predictores o antecedentes de vía aérea difícil (VAD), el plan A sería: primer intento óptimo de laringoscopia directa con laringoscopio articulado de mango corto y pala larga específico para obesidad, combinado con introductor tipo Frova si es necesario. En la mayoría de los casos la intubación se puede realizar mediante estos dos dispositivos.
Plan B: videolaringoscopio como GlideScope o Insighters, que constituyen la primera opción en caso de sospecha inicial de VAD.
Como plan C, es fundamental tener disponible una mascarilla laríngea de intubación tipo Fastrach de rescate, que nos permitirá mantener la ventilación y tener la posibilidad de intubación a su través, guiada por fibrobroncoscopio flexible.
En caso de llegar a una situación de paciente no intubable–no ventilable, la técnica de cricotiroidotomía en la OM habitualmente es muy difícil. La ecografía puede ser útil para la identificación de la membrana cricotiroidea, por lo que sería de gran utilidad su localización y marcaje antes de la entrada a quirófano.
Los pacientes con OM tienen un riesgo aumentado de desaturación, obstrucción y complicaciones respiratorias tras la extubación, que es aún mayor en los pacientes con AOS grave asociada. Es imprescindible la adecuada monitorización y reversión completa del bloqueo neuromuscular con sugammadex. La extubación se realizará igualmente en posición «en rampa». Si es necesario se puede utilizar OAF o CPAP (Presión positiva continua en la vía respiratoria) tras la extubación.
Monitorización
- Básica: electrocardiograma, pulsioximetría y monitorización no invasiva de la presión arterial (manguito de tamaño adecuado para pacientes con obesidad).
- Monitor de índice biespectral (BIS).
- Monitor de nocicepción (ANI: Analgesia Nocicepción Index).
- Monitorización neuromuscular.
- Normotermia y normoglucemia.
- Accesos vasculares: una vía venosa periférica de calibre 20G. Es frecuente la dificultad en la canalización.
- Evitar sondaje vesical y colocación de drenajes.
Fluidoterapia
No se suele producir una pérdida excesiva de líquidos. Habitualmente se administran aproximadamente 1000 ml de solución cristaloide balanceada. Se debe evitar la sobrecarga hídrica.
Analgesia
Dentro del protocolo OFA, destaca la importancia de la analgesia preemptiva administrada antes de la incisión quirúrgica, que, junto con la administración de dexametasona 8 mg, disminuye la respuesta inflamatoria sistémica, el estrés quirúrgico, la incidencia de íleo paralítico y el dolor postoperatorio. Aproximadamente 45 minutos antes de finalizar la cirugía, se administran 3-4 mg de cloruro mórfico.
Los cirujanos infiltran localmente con levobupivacaína 0.25% los orificios de entrada de laparoscopia antes del inicio de la cirugía y al final. Además, se realiza infiltración intraperitoneal con ropivacaína 0.2% +/- adrenalina (1:200 000), 40 ml al inicio de la cirugía y 40 ml al final.
Sangrado
En ausencia de complicaciones intraoperatorias la pérdida sanguínea estimada es muy escasa.
Duración
La duración total aproximada de la cirugía es de 3 horas.
Complicaciones intraoperatorias específicas del bypass gástrico
Son fundamentales para nosotros las complicaciones relacionadas con la vía aérea: dificultad en la ventilación, broncoaspiración, exceso de presiones en la vía aérea con la ventilación mecánica y complicaciones respiratorias tras la extubación y en el período postoperatorio inmediato.
Además, pueden producirse complicaciones a nivel cardiovascular, eventos trombóticos, perforación visceral, embolia de dióxido de carbono, …
Observaciones
La obesidad es una enfermedad multisistémica y proinflamatoria cuya prevalencia está creciendo de manera exponencial durante los últimos años. La obesidad per se aumenta el riesgo de morbimortalidad perioperatoria de forma independiente, así como de complicaciones postquirúrgicas principalmente respiratorias, CV y trombóticas.
Uno de los puntos críticos para el anestesiólogo en cirugía bariátrica es el manejo adecuado de la vía aérea. En estos pacientes, hay una mayor incidencia de dificultad en la ventilación con mascarilla facial, más frecuente que la dificultad en la intubación. Es fundamental, por lo tanto, realizar una correcta preoxigenación y la adecuada colocación del paciente en la posición «en rampa».
Como técnica anestésica, en el HUG, se emplea OFA asociada a infiltración intraperitoneal con anestésico local por parte de los cirujanos.
Estas recomendaciones para el manejo intraoperatorio de los pacientes intervenidos de cirugía bariátrica se deben extrapolar a todos los pacientes con obesidad que vayan a ser intervenidos de cualquier tipo de cirugía o procedimiento anestésico ya sea programado o urgente.
Bibliografía
- Gimeno Moro A.M., Herrero Bernuz L. Á., Aguilar Martínez C. Capítulo 26. Manejo de la vía aérea en obesidad mórbida. Martínez Hurtado E.D., Mariscal Flores M.L., García Rueda A, Charco Mora P, Ferrando Ortolá C, León Castelao E. Manejo de la vía aérea y ventilación mecánica. 1ª ed. Madrid: Editorial médica Panamericana S.A; 2023: 315-327.
- Pindado Martínez M.L., Ruiz de Adana Belbel J.C., Castellanos González R, Caro Cascante M.d.M. Capítulo 15. Manejo de la vía aérea en el obeso mórbido. Mariscal Flores M.L., Martínez Hurtado E.D. Manual de manejo de la vía aérea difícil. 3ª ed. Madrid: AnestesiaR.org; 2017: 267-280.
- Roop Kaw, MD, Jean Wong, MD, FRCPC, and Babak Mokhlesi, MD. Obesity and Obesity Hypoventilation, Sleep Hypoventilation, and Postoperative Respiratory Failure. Respiration and Sleep Medicine. International Anesthesia Research Society. 2021; 132 (5): 1265-1273. DOI: 10.1213/ANE.0000000000005352.
- Crispiana Cozowicz, MD, and Stavros G. Memtsoudis, MD, PhD, MBA. Perioperative Management of the Patient With Obstructive Sleep Apnea: A Narrative Review. Respiration and Sleep Medicine. International Anesthesia Research Society. 2021; 132 (5): 1231-1243. DOI: 10.1213/ANE.0000000000005444.
- Toby N. Weingarten and Juraj Sprung. Perioperative considerations for adult patients with obstructive sleep apnea. Curr Opin Anesthesiol. 2022; 35 (3): 392–400. DOI:10.1097/ACO.0000000000001125.
- Thota B, Jan KM, Oh MW, Moon TS. Airway management in patients with obesity. Saudi J Anaesth 2022; 16: 76-81. DOI: 10.4103/sja.sja_351_21.
- Sameh Abdelkhalik Ahmed, MD; Mohamed Shebl Abdelghany, MD; Mohamed Elsayed Afandy, MD. The effect of opioid-free anesthesia on the post-operative opioid consumption in laparoscopic bariatric surgeries: A randomized controlled double-blind study. Journal of Opioid Management 2022; 18 (1): 47-56.




