Pretus Rubio S (1), Alonso Ramos I (2), Baños Maestro A (1), Mariscal Flores M (3).
(1) MIR Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
(2) FEA Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
(3) Jefa de Sección Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
Cómo citar este artículo: Pretus Rubio, S., Alonso Ramos, I., Baños Maestro, A., & Mariscal Flores, M. (2021). Manejo práctico de la hiponatremia. Revista Electrónica AnestesiaR, 13(3). https://doi.org/10.30445/rear.v13i3.968
Resumen
La hiponatremia constituye la alteración electrolítica más frecuente, por lo que el conocimiento de su diagnóstico y tratamiento es esencial en la práctica clínica habitual. La hiponatremia hipoosmolar se define como el descenso de la concentración plasmática de sodio por debajo de 135 mEq/L, acompañado de una disminución de la osmolaridad plasmática. Su velocidad de instauración y su sintomatología determinan la urgencia del tratamiento. Éste debe ser siempre individualizado y monitorizado para evitar una corrección de la natremia demasiado rápida, cuya complicación más grave es el síndrome de desmielinización osmótica cerebral.
Para la redacción de este artículo de revisión se ha realizado una búsqueda en las plataformas UpToDate y PubMed de los artículos de revisión y revisiones sistemáticas publicados durante los últimos cinco años, en español y en inglés, con las palabras clave: hiponatremia, pacientes críticos, osmolaridad y volemia. Otras fuentes empleadas son los libros indicados en el apartado referencias.
Introducción
La hiponatremia es el trastorno electrolítico más frecuente tanto en los pacientes ambulatorios como hospitalizados, incluidos los pacientes ingresados en unidades de cuidados críticos. Se asocia a un aumento de la morbilidad, mortalidad y estancia hospitalaria. En pacientes hospitalizados la hiponatremia presenta una incidencia próxima al 30% pero es difícil precisar su impacto en la UCI por la escasez de estudios realizados con este objetivo, oscilando entre un 12 y 34% según las series revisadas (1).
La hiponatremia se define como el descenso de la concentración plasmática de sodio por debajo de 135 mEq/L, acompañado de una disminución de la osmolaridad plasmática (hiponatremia hipoosmolar).
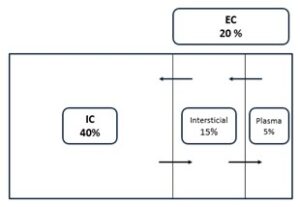
El contenido corporal de agua es el principal factor determinante de la concentración plasmática de sodio. De hecho, la natremia solo refleja las proporciones relativas de sodio y agua, y no la cantidad total de este ión en el organismo (2). El contenido de agua corporal total (ACT) varía con la edad. En los adultos se calcula como el 60% del peso corporal en kilogramos en los varones y el 50% en las mujeres. Se divide entre los compartimentos intracelular (IC) (2/3) y extracelular (EC) (1/3), incluyendo este último los espacios plasmático e intersticial (Figura 1). En función de la osmolaridad de cada uno de ellos, se produce el paso de electrolitos y agua entre los diferentes compartimentos para mantener un equilibrio osmótico.
El sodio es el catión extracelular más abundante y la molécula osmóticamente activa que más influye en el cálculo de la osmolaridad plasmática (Osmp); por lo que las alteraciones de la natremia generalmente provocan cambios en el mismo sentido de la Osmp. Los valores normales de Osmp se encuentran entre 275-290 mOsm/L (3) y se calcula mediante la Fórmula 1. La contribución de la glucosa y la urea a la Osmp es pequeña cuando sus valores se encuentran dentro de los valores normales, pero adquieren mayor importancia cuando sus concentraciones plasmáticas se elevan.

*El sodio es multiplicado por 2 en la fórmula representando los aniones que le acompañan, como si estuviera completamente disociado. Los divisores 18 y 2,8 para glucosa y BUN (nitrógeno ureico en sangre) que proceden de sus respectivos pesos moleculares, convierten sus unidades de mg/dL a mmol/L.
Desarrollo
- Clasificación
La hiponatremia se clasifica en función de su gravedad, la velocidad de instauración de la misma o su etiología (estado de volemia del paciente, Apartado 3. Diagnóstico y etiología).
La hiponatremia leve se define como una concentración plasmática de sodio entre 125 – 135 mEq/L, se considera moderada entre 115 – 125 mEq/L y se clasifica como grave cuando los niveles de sodio en plasma son inferiores a 115 mEq/L o en los casos que cursan con aparición de síntomas neurológicos independientemente de la natremia (2). La hiponatremia grave se considera criterio de ingreso en una unidad de cuidados intensivos para poder llevar a cabo una adecuada monitorización y vigilancia de la sintomatología neurológica y su evolución y tratamiento.
La hiponatremia aguda es aquella que se desarrolla en un período de tiempo inferior a 48 horas (1, 5). Por el contrario, se define como crónica cuando se establece de manera progresiva en un período de tiempo más prolongado, permitiendo que se desarrollen completamente los mecanismos de adaptación cerebral a la misma. Ésta última representa la mayor parte de los casos de hiponatremia (4).
- Clínica
Las principales manifestaciones clínicas de la hiponatremia son neurológicas. Cuando disminuye la Osmp en el compartimento EC, se produce el paso de agua hacia el espacio IC, atravesando la barrera hematoencefálica y dando lugar a edema cerebral debido a la entrada de agua dentro de las neuronas. Los síntomas de la hiponatremia dependen tanto de la magnitud de la misma como de la rapidez con la que se instaura (4), debido al tiempo necesario para que se desarrolle la adaptación cerebral a la hiponatremia. Las células gliales, principalmente los astrocitos, van a ser fundamentales en los procesos de regulación del contenido de agua cerebral ya que son particularmente sensibles a las variaciones de la osmolaridad. Estas células presentan en sus prolongaciones una serie de canales mediante los cuales tiene lugar la transferencia de agua y solutos, intentado así proteger a las neuronas del edema (6).
La mayoría de las hiponatremias crónicas son asintomáticas debido a la existencia de estos mecanismos compensadores: salida de los astrocitos de iones inorgánicos [K⁺ y Cl¯] gracias a las bombas Na⁺-K⁺-ATPasa y de metabolitos orgánicos osmóticamente activos (glutamato, glutamina,…) (1, 4, 6). El cerebro comienza a adaptarse a la hipotonicidad casi inmediatamente después del inicio del descenso de la natremia, completándose el proceso de adaptación después de 48 horas (6). Sin embargo, estos mecanismos hacen que el cerebro sea vulnerable a sufrir posibles lesiones neurológicas potencialmente irreversibles en aquellas hiponatremias crónicas en las que se realiza una corrección de la natremia demasiado rápida (6). Los síntomas que pueden aparecer en las hiponatremias crónica son: trastornos de la marcha (alteraciones del equilibrio), deterioro cognitivo (disminución de la capacidad de atención), un aumento en el riesgo de caídas, osteoporosis y fracturas óseas (3, 4).
En la hiponatremia aguda del paciente crítico, los síntomas suelen aparecer a partir del valor umbral de 120-125 mEq/L (4, 5). En este caso, la captación de agua por parte de las células del cerebro se produce antes de que puedan desarrollarse los mecanismos de adaptación descritos. En primer lugar aparecen manifestaciones clínicas inespecíficas: náuseas y vómitos, malestar general, anorexia, astenia, debilidad,… Progresivamente aparecen los síntomas neurológicos cuando la natremia se encuentra entre 115-125 mEq/L (cefalea, letargia, obnubilación, desorientación, delirium, somnolencia, dificultad en el destete…). Por último, cuando la concentración de sodio plasmático disminuye por debajo de 115 mEq/L puede aparecer hiperexcitabilidad neuromuscular, estupor, convulsiones, herniación cerebral, edema pulmonar no cardiogénico, coma y finalmente muerte (1, 3).
- Diagnóstico y etiología
a. Siempre que no exista sospecha clínica de hiponatremia y se objetive dicha alteración electrolítica, se confirmará mediante una segunda determinación analítica. El objetivo es descartar un error en la extracción de la muestra, así como la administración de un exceso de sueroterapia con agua libre (suero glucosado al 5%) en los sueros de mantenimiento o la dilución de fármacos.
b. Con la finalidad de descartar una hiponatremia no hipotónica, la hiponatremia se puede clasificar según la Osmp con la que se presente:
i. Hiponatremia acompañada de osmolaridad plasmática normal (hiponatremia isotónica o pseudohiponatremia) (4). Lo más frecuente es que se trate de una cuantificación falseada de la natremia en el laboratorio como consecuencia de un artefacto por la presencia de hiperproteinemia (proteínas > 10 g/dL) o hiperlipemia grave (triglicéridos > 1.500 mg/dL) (2). Las proteínas o los lípidos ocupan un volumen en el plasma, con lo que el volumen de agua plasmática disminuye. La concentración de sodio en ese volumen es normal, pero da la impresión de que la concentración de sodio en plasma total está reducida. La pseudohiponatremia se obvia si se utilizan electrodos específicos ión-selectivos en la determinación de la concentración plasmática de sodio (2).
ii. Hiponatremia con hiperosmolaridad plasmática o hiponatremia translocacional (4). Se debe frecuentemente a situaciones de hiperglucemia. El sodio sérico disminuye alrededor de 1,6 mEq/L por cada 100 mg/dL de incremento de la glucemia (3), hasta un límite de glucemia de 400 mg/dL a partir del cual este valor se aproxima a 2,4 mEq/L (4). Otras causas incluyen: administración intravenosa de manitol, infusión de grandes cantidades de contrastes radiológicos hiperosmolares, inmunoglobulinas, soluciones de irrigación empleadas en la resección transuretral de próstata o vejiga (glicina, manitol, sorbitol),… Este tipo de hiponatremia se debe al aumento de partículas osmóticamente activas no iónicas en el espacio EC que incrementan la Osmp. Esto produce un desplazamiento de agua desde el compartimento IC al espacio plasmático EC, dando lugar a una hiponatremia dilucional. La cantidad total de sodio que hay en el organismo no varía.
c. Una vez confirmado que se trata de una verdadera hiponatremia hipoosmolar, la medición de la osmolaridad en orina (Osmu) cuyos valores normales se encuentran entre 50-1.200 mOsm/kg, orientará el diagnóstico. Si ésta es menor de 100 mOsm/kg, entre las posibles causas se encuentran: polidipsia primaria psicógena, consumo de MDMA, ingesta baja de solutos en la dieta o administración intravenosa u oral de líquidos hipotónicos (7).
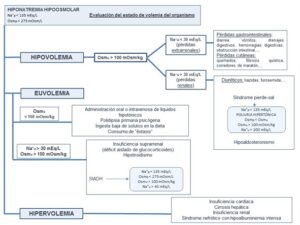
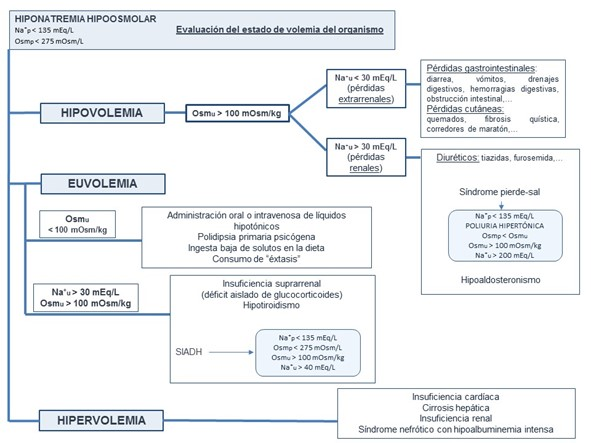
Si la Osmu es mayor de 100 mOsm/kg, la clasificación más utilizada para determinar la etiología de la hiponatremia es aquella que se basa en la evaluación del estado de volemia del organismo (Figura 2). La valoración exacta de la volemia y el contenido de agua corporal total en el paciente crítico es muy compleja ya que pueden coexistir varias causas. Además de los signos clínicos y analíticos, es importante considerar la clínica, la evolución temporal y los estimadores de volemia (1).
i. Volumen EC disminuido: las pérdidas de sodio y agua del organismo se pueden producir a través del riñón o de manera extrarrenal. Para ello es útil la medición del sodio en orina (Na⁺u).
* Na⁺u < 30 mEq/L (pérdidas extrarrenales): a través del tracto gastrointestinal (diarrea, vómitos, drenajes digestivos, hemorragias digestivas, obstrucción intestinal,…), pérdidas cutáneas (quemados, fibrosis quística, corredores de maratón,…).
* Na⁺u > 30 mEq/L (pérdidas renales): la causa más frecuente son los diuréticos (es una complicación importante del tratamiento con tiazidas, furosemida,…) (7). También puede darse esta situación en la nefropatía pierde sal o el hipoaldosteronismo.
ii. Volumen EC normal: en caso de euvolemia acompañada de Osmu > 100 mOsm/kg y Na⁺u > 30 mEq/L, fundamentalmente existen las siguientes causas: síndrome de secreción inadecuada de hormona antidiurética (SIADH), hipotiroidismo e insuficiencia suprarrenal (déficit aislado de glucocorticoides).
iii. Volumen EC elevado: insuficiencia cardíaca, cirrosis hepática, insuficiencia renal y síndrome nefrótico con hipoalbuminemia intensa. En estas patologías se estimula la secreción no osmótica de ADH y el sistema renina angiotensina aldosterona con la consiguiente disminución de la excreción de agua libre y la aparición de hiponatremia (1).
d. Por último, durante todo el proceso de diagnóstico diferencial de la hiponatremia, se deben tener en cuenta aquellos fármacos que por su mecanismo de acción pueden producir esta alteración electrolítica. Entre ellos, algunos de los cuales son utilizados frecuentemente en la práctica clínica habitual, se encuentran: antidepresivos (tricíclicos, inhibidores de la recaptación de serotonina, inhibidores de monoaminooxidasa, venlafaxina), anticonvulsivos (carbamazepina, oxcarbazepina, valproato de sodio, lamotrigina), antihipertensivos (amlodipino, inhibidores de la enzima de conversión de la angiotensina), los diuréticos ya mencionados previamente (tiazidas, indapamida, amilorida, diuréticos de asa), inhibidores de la bomba de protones (omeprazol), antipsicóticos (butirofenonas, fenotiazinas, litio), agentes antineoplásicos (vincristina, vinblastina, ciclofosfamida, cisplatino, carboplatino, metrotexato) (3, 7).
- Tratamiento
En la decisión del tratamiento de la hiponatremia influyen los siguientes factores:
- Velocidad de instauración: todos los casos de hiponatremia en los cuales se desconoce su velocidad de instauración deben ser considerados para la toma de decisiones terapéuticas como hiponatremias de curso crónico para disminuir el riesgo de síndrome de desmielinización osmótica cerebral (SDO) (1, 4). Excepto en la hiponatremia hipovolémica, el tratamiento de la hiponatremia crónica consiste en reducir la ingesta de agua libre (< 1L/día) y/o aumentar la excreción de agua libre renal (8).
- Repercusión clínica y gravedad: los síntomas de la hiponatremia pueden pasar inadvertidos por ser muy sutiles (como en la hiponatremia crónica) o por estar enmascarados por el proceso de base. En el paciente crítico, continúa siendo útil la distinción entre hiponatremia sintomática o asintomática en función de la presencia o no de síntomas neurológicos; ya que son los que determinan la urgencia del tratamiento (1).
- Etiología: es importante haber descartado durante el proceso de diagnóstico diferencial que se trate de una pseudohiponatremia o una hiponatremia translocacional, ya que solo precisa tratamiento específico la hiponatremia hipotónica o hipoosmolar (1). El umbral de riesgo para iniciar tratamiento depende de la patología de base. Además, especialmente en los estados de hipervolemia, es fundamental el tratamiento de la causa subyacente (ICC, descompensación ascítico-edematosa,…) (3, 4).
- Estado de volemia: en la decisión terapéutica influirá el estado de volemia del paciente. Si existe depleción de volumen es adecuado el uso de suero salino fisiológico (SSF 0,9%), mientras que en pacientes euvolémicos o hipervolémicos se debe realizar restricción hídrica (5). Es importante tener en cuenta la cantidad de agua libre (suero glucosado) que se administra al paciente mediante la sueroterapia de mantenimiento y la dilución de los fármacos que precisa, disminuyéndola en la medida de lo posible para no contribuir a una mayor hiponatremia. Si el estado de hidratación no está claro (euvolemia frente a hipovolemia) se puede hacer una prueba terapéutica: los pacientes hipovolémicos responderán tras la infusión de sodio (SSF 0,9%) con un aumento de la natremia, mientras que los pacientes con SIADH no mejorarán e incluso podrían empeorar.
a. Cálculo de la reposición de sodio: el déficit de sodio se calcula mediante la siguiente fórmula clásica (Fórmula 2). Se debe realizar siempre un tratamiento individualizado (1). Aunque existen fórmulas de corrección empleadas en la práctica clínica habitual, éstas deben constituir una orientación en el paciente crítico junto con todos los demás datos del paciente y su patología, ya que existe un elevado riesgo de sobrecorrección.
*Donde ACT es igual al peso corporal en kg multiplicado por 0,5 en el caso de las mujeres y multiplicado por 0,6 en el caso de los varones.
La reposición del sodio debe hacerse de manera lenta junto con la realización de controles analíticos periódicos frecuentes durante el tratamiento (cada 2-6 horas, en función de la gravedad de la hiponatremia). Aunque como en la Fórmula 2 existen cálculos matemáticos para estimar el déficit de sodio y otras fórmulas como la de Adrogué-Madias (Fórmula 3) que intentan predecir el incremento de la natremia tras la administración de fluidoterapia; son solo orientativas y cada paciente presenta una respuesta diferente al tratamiento en función de la gravedad, el tiempo de evolución y factores individuales. Por ello, es importante vigilar estrechamente la evolución de la sintomatología disminuyendo el ritmo de reposición del sodio tras su desaparición. Esto es fundamental para evitar el SDO, complicación muy grave ocasionada por una reposición del sodio demasiado rápida (Apartado 4 c).
La fórmula de Adrogué-Madias simplificada (Fórmula 3) facilita el cálculo de la velocidad de reposición sobre la fórmula convencional del déficit de sodio (Fórmula 2).
*Donde ACT es igual al peso corporal en kg multiplicado por 0,5 en el caso de las mujeres y multiplicado por 0,6 en el caso de los varones.
Es difícil definir un valor umbral en el ritmo de corrección de la natremia a partir del cual no se producirá SDO, existen controversias en la cantidad de sodio que se debe reponer (determinación del [Na⁺] p deseado) y sobre todo en cuanto a la velocidad de reposición. En general, el límite de velocidad de reposición del sodio se establece en un aumento máximo de su concentración plasmática de 0,5 mEq/L/h. Como excepción, en el caso de hiponatremias agudas y graves, es adecuado iniciar un ritmo más rápido de corrección de la natremia durante las primeras 3-4 horas, permitiendo durante ese tiempo un aumento de 1 mEq/L/h (2, 3). Como orientación, se deben reponer en las primeras 12 horas la mitad de los mEq de sodio calculados mediante la Fórmula 2, midiendo nuevamente el déficit de sodio del paciente transcurrido ese tiempo y corrigiéndolo en este caso durante las siguientes 24-36 horas (3). Se recomienda no exceder los 10 mEq/L en las primeras 24 horas y un máximo de 8 mEq/L/día en los días posteriores (5). Algunas guías determinan el límite en 10 mEq/L/día tanto para la hiponatremia aguda como para la crónica si no existen factores de riesgo para el desarrollo de SDO y 8 mEq/L/día cuando si están presentes dichos factores (8).
b. Existen diferentes soluciones disponibles que se pueden emplear para la reposición del déficit de sodio calculado en el tratamiento de la hiponatremia. La elección de una u otra dependerá del estado de volemia del paciente y del objetivo de velocidad establecido para la reposición de sodio en función de la gravedad y la sintomatología.
Los mEq de sodio que contienen las principales soluciones empleadas en el tratamiento de la hiponatremia son: el suero salino isotónico 0,9% contiene 154 mEq de sodio por cada 1000 mL y es útil es la corrección de la hiponatremia hipotónica hipovolémica leve-moderada (5). El suero salino hipotónico 0,45% contiene 77 mEq por cada 1000 mL y es útil en una segunda fase de tratamiento de la hiponatremia con depleción de volumen para evitar una rápida corrección. El suero salino hipertónico al 3% contiene 494 mEq de sodio por cada 1000 mL y se emplea únicamente en la hiponatremia aguda, grave o sintomática, casos que constituyen una urgencia o emergencia médica (5).
El cálculo de los mEq de sodio que contiene una solución de cloruro sódico (NaCl) se puede calcular dividiendo los miligramos (mg) de NaCl entre su peso molecular: peso molecular del sodio (22,9) + peso molecular del cloro (35,453), en total 58,353; y multiplicando este resultado por la valencia (en el caso de estas moléculas la valencia es 1). Así, 1 mEq de NaCl son 58,353 mg de cloruro sódico. A su vez, 1 mEq de NaCl es igual a 1 mEq de sodio y 1 mEq de cloro.
El tratamiento agresivo con suero salino hipertónico al 3% sólo se empleará en la hiponatremia sintomática de instauración aguda o grave cuando la concentración plasmática de sodio sea inferior a 110-115 mEq/L, por el elevado riesgo de SDO en estos casos con el consiguiente daño neurológico potencialmente irreversible. El objetivo será alcanzar una natremia de seguridad en torno a 120-125 mEq/L (3). Algunos estudios sugieren que la corrección rápida de 4-6 mEq/L es suficiente para detener la sintomatología neurológica grave (10).
c. Complicaciones: la principal complicación derivada de una rápida corrección de la natremia mediante soluciones hipertónicas antes de que se produzca la reversión de los mecanismos compensadores cerebrales es el SDO. La hipertonicidad producida en el espacio EC puede ocasionar deshidratación celular por la salida masiva de agua desde el interior de las células, con la consiguiente lesión neuronal estructural potencialmente irreversible con consecuencias que pueden ir desde un déficit de atención hasta coma y muerte (1). Las manifestaciones clínicas del SDO suelen aparecer pasados entre dos y seis días desde el tratamiento (6) y después de una mejoría transitoria del paciente. Sus síntomas incluyen: disatria, disfagia, paresias, alteraciones del comportamiento, trastornos del movimiento, letargia, confusión, desorientación, obnubilación,… (6). Estas alteraciones neurológicas son frecuentemente irreversibles, por lo que es fundamental su prevención.
Los factores que favorecen el desarrollo de esta complicación incluyen: hiponatremia de curso crónico en la que ya se han establecido completamente los mecanismos de adaptación cerebral (durante más de 48-72 horas), hiponatremia grave (cifras generalmente iguales o inferiores a 120 mEq/L), malnutrición, hipopotasemia, alcoholismo, enfermedad hepática grave (cirrosis), edad avanzada, enfermedades del sistema nervioso central, hipoxemia, pacientes postquirúrgicos, susceptibilidad individual,… (1, 3, 6, 8).
La mielinolisis central de la protuberancia es una de las manifestaciones del SDO. Sin embargo, la desmielinización cerebral por esta causa es difusa y no siempre implica la protuberancia (6). Su fisiopatología no es del todo conocida. La reversión de los mecanismos de adaptación previos a la hiponatremia no puede realizarse de manera tan rápida, por lo que se produce una gran disminución del volumen cerebral en poco tiempo. En modelos experimentales, el mecanismo por el cual una rápida disminución del volumen cerebral resulta en desmielinización se explica por un daño directo de los oligodendrocitos y/o astrocitos que son fundamentales para la mielinización y para el adecuado mantenimiento de la barrera hematoencefálica (6).
Conclusión
En el manejo de la hiponatremia del paciente hospitalizado es fundamental la realización de un adecuado diagnóstico diferencial. La hiponatremia se clasifica en función de varios factores: velocidad de instauración, gravedad, sintomatología, osmolaridad plasmática, osmolaridad urinaria y estado de volemia del organismo. Una vez establecido el diagnóstico etiológico y teniendo en cuenta el contexto clínico y las características del paciente, podremos establecer un plan de tratamiento individualizado a medio-corto plazo. La repuesta individual al tratamiento es impredecible y depende de múltiples variables, por lo que es fundamental la monitorización frecuente de la natremia durante todo el tratamiento. En todos los casos, y en especial en la hiponatremia crónica, es fundamental la prevención de la complicación más grave que puede surgir derivada del tratamiento de la misma: el síndrome de desmielinización osmótica cerebral.
Referencias
- Broch Porcar MJ, Rodríguez Cubillo B, Domínguez-Roldán JM, Álvarez Rocha L, Ballesteros Sanz MÁ, Cervera Montes M, et al. Documento práctico del manejo de la hiponatremia en pacientes críticos. Med Intensiva. 2019; 43 (5): 302-316. (HTML)
- Jiménez Murillo L, Montero Pérez FJ. Urgencias endocrinometabólicas. Hiponatremia. Medicina de urgencias y emergencias. Guía diagnóstica y protocolos de actuación, 5ª ed. Barcelona: Elsevier; 2015: 488-492. (PDF)
- Suárez Pita D, Vargas Romero JC, Salas Jarque J, Losada Galván I, de Miguel Campo B, Catalán Martín PM, et al. Trastornos del equilibrio hidroelectrolítico. Síndrome de secreción inadecuada de hormona antidiurética. Fluidoterapia. Alteraciones en el equilibrio del sodio y el agua. Manual de Diagnóstico y Terapéutica Médica. Hospital Universitario 12 de Octubre, 8ª ed. Madrid: Jiménez Godoy S.A; 2016: 1127-1132.
- Winn Seay N, Lehrich RW, Greenberg A. Diagnosis and Management of Disorders of Body Tonicity—Hyponatremia and Hypernatremia: Core Curriculum 2020. AJKD. 2019; 75 (2): 272-286. doi: 10.1053/j.ajkd.2019.07.014. (PubMed)
- Thanippuli Arachchige D, McClure J. Electrolyte disorders in the critically ill. Anaesthesia and intensive care medicine. 2020; 21 (3): 147-153. (HTML)
- Sterns RH, Emmett M, Forman JP. Osmotic demyelination syndrome (ODS) and overly rapid correction of hiponatremia. UpToDate. Wolters Kluwer; 2020. Disponible en www.uptodate.com. (HTML)
- Sterns RH, Emmett M, Forman JP. Causes of hypotonic hyponatremia in adults. UpToDate. Wolters Kluwer; 2020. Disponible en www.uptodate.com. (HTML)
- Hoorn EJ, Zietse R. Diagnosis and Treatment of Hyponatremia: Compilation of the Guidelines. J Am Soc Nephrol. 2017; 28: 1340–1349. doi: https://doi.org/10.1681/ASN.2016101139. (HTML)
- Adrogué Madias HJ. Primary Care: Hyponatremia. NEJM. 2000; 342 (21): 1581-1589. (NEJM)
- Sterns RH. Treatment of Severe Hyponatremia. Clin J Am Soc Nephrol. 2018; 13: 641–649. doi: https://doi.org/10.2215/CJN.10440917. (CJASN)






Excelente articulo. Un abordaje muy pragmatico y necesario para toda la sociedad médica.
MUY BUEN ARTICULO
GRACIAS POR SU APORTE
LES SALUDA DR GASTAÑADUI ROSAS ALFONSO DE PERU
SOY MEDICO INTERNISTA.
QUISE BAJARLO A MI COMPUTADORA ,PERO NO SE PUEDE.
GRACIAS.