Fuentes A (1) Manzano C (2), Gil P (2), García Medina N (2)
(1) FEA en Anestesiología y Reanimación. Servicio de Anestesiología y Reanimación. Hospital de Terrassa. CST. (Barcelona).
(2) Médico Interno Residente en Anestesiología y Reanimación. Servicio de Anestesiología y Reanimación. Hospital de Terrassa. CST. (Barcelona).
Introducción
La administración de cloruro mórfico por la vía neuroaxial ha ganado protagonismo como modalidad analgésica tanto en la etapa intraoperatoria como postoperatoria en los últimos años.
Históricamente su uso había sido muy limitado, sino proscrito, por la posible aparición de efectos secundarios graves, destacando entre ellos la temida depresión respiratoria.
Con la utilización de dosis cada vez menores de morfina y con los registros de cohortes amplias de casos, se han podido establecer dosis con un perfil de seguridad y eficacia analgésica optimas en la práctica clínica habitual.
Al mismo tiempo, un mejor conocimiento de la farmacología de la morfina a nivel espinal, como opioide de características hidrofílicas, hace de su uso una herramienta terapéutica interesante en el manejo del dolor tanto a nivel intraoperatorio como postoperatorio.
En base a estos argumentos, en nuestro centro hemos usado la administración de morfina neuroaxial en diferentes procedimientos quirúrgicos desde hace más de una década, observando unos buenos perfiles de seguridad y analgesia.
Todo ello nos ha motivado a hacer una recogida de datos retrospectiva para evaluar y mostrar nuestros resultados.
Material y métodos
Después de haber obtenido el consentimiento por parte del Comité de Ética y de Investigación de nuestro centro, se procedió a la recogida, de forma retrospectiva, de las diferentes variables de interés de los casos en los que se usó morfina intradural en cirugía de artrodesis de columna lumbar (A.C.) y en cirugía de prótesis total de rodilla (P.T.R) en el periodo comprendido entre enero del 2017 y mayo del 2019.
Se realizó una técnica intradural con punción lumbar baja (L3-L4, L4-L5) con aguja 25 G Whitacre, combinándose la administración de cloruro mórfico con dosis variables de bupivacaina al 0.5%.
La administración de morfina y anestésico local por vía neuroaxial se realizó en todos los casos de forma preincisional. La dosis administrada de morfina con o sin anestésico local no estaba estandarizada y cada profesional utilizó la que creyó más conveniente, ajustándola a las condiciones fisiológicas de cada paciente y al propio procedimiento quirúrgico y también en función de la experiencia previa en su uso.
Los pacientes del grupo de P.T.R. estaban incluidos en programas de recuperación intensificada, no así los intervenidos de A.C.
En el grupo P.T.R. además de la anestesia neuroaxial y una sedación ligera, se realizó infiltración con anestésico local, ropivacaína al 0.125%, 50 ml intraarticulares y 50 ml en tejidos blandos por parte del equipo quirúrgico, antes de iniciar el cierre de la incisión.
En el grupo A.C. aparte de la técnica neuroaxial, se realizó anestesia general balanceada (la mayoría de las veces) o endovenosa.
Se realizó profilaxis antiemética según criterio de cada facultativo: no profilaxis, profilaxis con un agente antiemético o profilaxis con dos agentes (dexametasona y/o ondansetrón).
El postoperatorio se realizó en la unidad de reanimación postanestésica (U.R.P.A.), permaneciendo las horas establecidas según protocolo (entre 2 y 5 horas, según tipo de cirugía), siendo posteriormente trasladados, si se cumplían los criterios de alta, a planta de hospitalización.
Los pacientes recibieron analgesia postoperatoria convencional pautada por los equipos quirúrgicos (AINES y tramadol) según pauta de los protocolos analgésicos postoperatorios de nuestro centro.
Se hizo un seguimiento de los casos y recogida de los datos a través de la historia clínica electrónica de los pacientes desde el momento de la intervención hasta el alta.
Se recogieron diferentes variables:
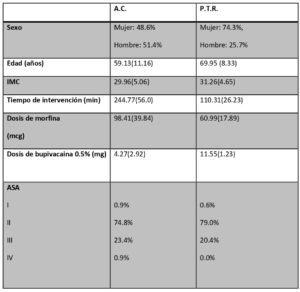
- Demográficas: edad, sexo, peso, talla, índice de masa corporal, clasificación funcional según ASA, puntuación en la escala Apfel y fecha de intervención quirúrgica.
- Intraoperatorias: tipo de intervención, tiempo quirúrgico, dosis de morfina, dosis de anestésico local (bupivacaina al 0.5%), profilaxis antiemética, función renal.
- Control del dolor mediante la escala verbal numérica EVN, en diferentes momentos de las primeras 24 horas: inmediato (al llegar a la U.R.P.A.), a la primera, sexta, duodécima y a las veinticuatro horas postintervención.
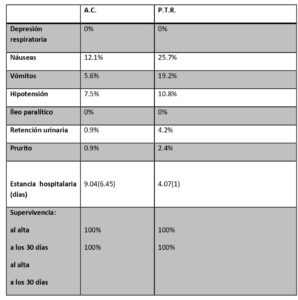
- Complicaciones perioperatorias : depresión respiratoria, náuseas, vómitos , íleo paralítico, prurito, retención urinaria, hipotensión.
- Días de estancia hospitalaria y supervivencia en el momento del alta y los 30 días posteriores.
El tratamiento estadístico se realizó mediante el paquete SPSS® versión 27. Se realizó el análisis descriptivo presentando frecuencias absolutas y relativas o bien medias y desviaciones para las variables de estudio cualitativas o cuantitativas respectivamente.
Resultados
Durante el periodo de estudio se incluyeron un total de 274 pacientes; 107 de A.C. y 167 de P.T.R.
En la Tabla 1 se presentan las principales características de la muestra estudiada.
En la Tabla 2 se presenta para cada tipo de intervención, a lo largo de las primeras 24h, el porcentaje de pacientes con una puntuación de la escala EVN ≤4 o >4.
Durante el periodo de estudio no se observaron depresiones respiratorias asociadas al empleo de morfina neuroaxial ni íleo paralítico. En la Tabla 3 se reflejan los porcentajes de complicaciones perioperatorias de la muestra.
Se detectó que a menor grado de profilaxis antiemética mayor porcentaje de náuseas; 28.4%, 18% y 9.3% para no profilaxis, profilaxis con un fármaco o dos fármacos respectivamente y vómitos; 22.95, 7.2% y 9.3% para no profilaxis, profilaxis con un fármaco o dos fármacos respectivamente .
Discusión
Los resultados obtenidos ofrecen algunos datos interesantes en cuanto al uso de morfina intradural en nuestra serie de casos, que consideramos de relevancia clínica.
En primer lugar, las dosis medias globales de morfina (de ambos grupos) son de 75.6 (2.04) mcg. Son dosis inferiores a las que previamente se habían aconsejado en la literatura médica para las cirugías de artroplastia total de rodilla (200 mcg) y para cirugía de columna (400 mcg) (1).
Podemos afirmar pues, que hemos usado dosis bajas ( ≤ 100 mcg ) de morfina intradural en un 78.5% de los casos de A.C. y en un 99.4% de los casos de P.T.R.
A pesar del uso de estas dosis bajas o muy bajas (< 61 mcg, 16.8% en el grupo A.C. y del 68.9% en el grupo P.T.R.) de morfina intratecal, la eficacia analgésica es óptima, como muestran las puntuaciones del grado de dolor en los diferentes momentos, permaneciendo a las 24 horas de la cirugía con una puntuación en la EVN ≤ 4 el 84% de los casos del grupo A.C. y en un 51.5 % de los casos del grupo P.T.R.
Se detecta un incremento paulatino del dolor en los diferentes intervalos horarios en el grupo de P.T.R. Pensamos que probablemente sea debido a la necesidad de una movilización precoz (a partir de la 6ª hora), al estar los casos de este grupo incluidos en un programa de recuperación intensificada.
La seguridad clínica de estas dosis de morfina viene avalada por la ausencia, en nuestra serie de casos, de depresión respiratoria inmediata o tardía, definida como bradipnea, con una frecuencia inferior a 10 respiraciones por minuto, saturación arterial de oxígeno inferior al 90% y/o signos clínicos de somnolencia o sedación profunda (2), así como por la muy baja incidencia de otros efectos secundarios no tan graves asociados con la administración de morfina neuroaxial. Probablemente estos resultados sean debidos al uso de dosis bajas de cloruro mórfico, ya que parece existir una relación entre dosis administrada y la aparición de efectos secundarios graves (3).
Vuelve a llamar la atención la mayor incidencia de náuseas y vómitos en el grupo P.T.R. Destaca en este sentido que hasta un 50.9% de los casos del grupo P.T.R. no recibió ningún tipo de profilaxis antiemética perioperatoria, frente a tan solo un 22.4% del grupo de A.C. que no la recibió.
También destaca la nula incidencia de íleo paralítico en nuestra serie de casos.
Las incidencias globales de prurito y retención urinarias fueron del 1.8% y del 2.9 % respectivamente, notablemente más bajas que las reportadas en un meta-análisis (4) que incluía estudios con dosis de morfina mucho más altas que las usadas por nosotros.
La primera descripción del uso de morfina por vía neuroaxial, para el manejo del dolor agudo postoperatorio, data del año 1979 cuando Behar et al. y Wang et al. publicaron sus trabajos utilizando la vía epidural e intradural respectivamente (5).
Sin embargo, su uso generalizado fue inicialmente limitado, por el temor a la aparición de posibles efectos secundarios asociados a su uso, fundamentalmente la depresión respiratoria.
Diferentes estudios concluían limitar su uso, cuando no lo desaconsejaban (4), por lo que su empleo ha estado postergado durante muchos años.
No es hasta los últimos lustros, con la utilización de dosis cada vez menores de morfina y el uso racional y sistemático de profilaxis de los posibles efectos secundarios, cuando se han conseguido perfiles de seguridad óptimos manteniendo la calidad analgésica tanto intra como postoperatoria (5).
Destacan, en este sentido, algunos estudios de cohortes amplias, como en el caso del uso de morfina intradural, el llevado a cabo por Gwirtz et al (5), en el que registraron 5969 casos en un periodo de 7 años, con dosis de morfina que oscilaban entre los 200 mcg y los 800 mcg en diferentes tipos de cirugía. Los resultados obtenidos fueron satisfactorios tanto en el grado de analgesia conseguido en las primeras 24 h, como en la incidencia de efectos secundarios (seguridad clínica), siendo el principal la presencia de prurito (37%), y presentando un 3% de los casos depresión respiratoria que se detectó precozmente y se resolvió con la administración de naloxona.
También ha influido en el uso racional de la morfina neuroaxial un mejor conocimiento de la fisio-farmacología de los opioides administrados por vía espinal (6)(7). Se trata de un opioide con características hidrofílicas que presenta gran afinidad por los receptores del asta dorsal medular.
A nivel intradural produce una analgesia que puede durar hasta 24 horas, efecto que no puede conseguirse con las mismas dosis por vía endovenosa, siendo la explicación más plausible de este fenómeno, que el tiempo de estancia en la biofase medular sea muy prolongado (mayor que el tiempo de vida media de eliminación del líquido cefalorraquídeo) (8).
Tiene una migración rostral significativa lo que puede dar a un efecto sinérgico: espinal/supraespinal que puede contribuir también a esta analgesia prolongada (8).
El inicio del bloqueo neuroaxial antes de la incisión quirúrgica y su mantenimiento durante el intraoperatorio, reduce la necesidad de agentes anestésicos, opioides y relajantes musculares (9).
La administración de una dosis única intradural de morfina (single shot), ha emergido en los últimos años como una alternativa analgésica prometedora en la práctica clínica que proporciona excelentes resultados. Se trata de una técnica sencilla y efectiva, que al igual que la administración epidural de morfina mejora los niveles de analgesia postoperatoria y disminuye los requerimientos de morfina endovenosa (10).
Somos conscientes de las limitaciones del estudio: carácter retrospectivo del mismo, sin previa protocolización de las dosis a utilizar de cloruro mórfico o del manejo de los fármacos de la profilaxis antiemética, no recogida del consumo analgésico intraoperatorio, dificultad en establecer inferencias causales de los resultados por la presencia de posibles variables de confusión, etc. Sin embargo, la recogida de los datos de este trabajo y su posterior análisis nos ha servido para evaluar y valorar nuestra práctica clínica habitual.
Estas dosis de cloruro mórfico utilizadas por nuestro grupo, podrían servir de guía para otros autores, para corroborar los resultados en diferentes muestras de pacientes.
Conclusiones
Aunque se ha sugerido que la dosis óptima de cloruro mórfico neuroaxial depende del tipo de cirugía y que hay un efecto analgésico techo a partir del cual los efectos adversos superan la eficacia analgésica, estas dosis no se han podido aun establecer claramente (1).
En nuestra serie de casos podemos hablar que el uso de dosis intradurales bajas (< 100 mcg) o incluso de dosis muy bajas o microdosis (< 61 mcg) tienen una óptima eficacia analgésica y un gran perfil de seguridad.
Consideramos que los resultados analgésicos son óptimos por la calidad y duración de la analgesia peri y postoperatoria, que aun teniendo una base farmacológica multimodal y sinérgica, comporta un componente central analgésico (en la biofase medular) fundamental.
No podemos obviar que la administración de anestésico local tiene un sinergismo en cuanto a la duración y calidad de analgesia, así como que los protocolos de analgesia postoperatoria convencionales también pueden repercutir en estos buenos resultados.
En cuanto al perfil de seguridad destaca por encima de todo, la ausencia de depresión respiratoria, inmediata o tardía. Presuponemos que este resultado pueda ser debido al uso de dosis bajas o muy bajas de cloruro mórfico.
Queda claro, a raíz del análisis de los resultados, que los efectos secundarios no tan graves como las náuseas y vómitos, pero que si generan molestias, pueden disminuirse con un correcta profilaxis antiemética que incluya al menos dos fármacos de mecanismo de acción diferentes (dexametasona – ondasentrón).
Bibliografía
1-Mugabure Bujedo B. A clinical approach to neuraxial morphine for the treatment of postoperative pain. Pain Res Treat. 2012;2012:612145. doi: 10.1155/2012/612145. Epub 2012 Jul 2. PMID: 23002426; PMCID: PMC3395154 (PubMed)
2- Herrera Gómez PJ, Garzón JF. Intrathecal opioids and respiratory depression: Is it myth in obstetrics? Colombian Journal of Anesthesiology. 2015;43:101-103. (HTML)
3- Gehling M, Tryba M. Risks and side-effects of intrathecal morphine combined with spinal anaesthesia: a meta-analysis. Anaesthesia. 2009 Jun;64(6):643-51. doi: 10.1111/j.1365-2044.2008.05817.x. PMID: 19462494 (PubMed)
4 Meylan N, Elia N, Lysakowski C, Tramèr MR. Benefit and risk of intrathecal morphine without local anaesthetic in patients undergoing major surgery: meta-analysis of randomized trials. Br J Anaesth. 2009 Feb;102(2):156-67. doi: 10.1093/bja/aen368. PMID: 19151046. (PubMed)
5–Gwirtz KH, Young JV, Byers RS, Alley C, Levin K, Walker SG, Stoelting RK. The safety and efficacy of intrathecal opioid analgesia for acute postoperative pain: seven years’ experience with 5969 surgical patients at Indiana University Hospital. Anesth Analg. 1999 Mar;88(3):599-604. doi: 10.1097/00000539-199903000-00026. PMID: 10072014 (PubMed)
6- Bujedo BM. Spinal opioid bioavailability in postoperative pain. Pain Pract. 2014 Apr;14(4):350-64. doi: 10.1111/papr.12099. Epub 2013 Jul 8. PMID: 23834413 (PubMed)
7- B Mugabure Bujedo. Key factors influencing bioavailability of opioides in the spinal cord for the management of acute pain. Rev. Soc. Esp. Dolor vol.26 no.6 Madrid nov./dic. 2019 Epub 30-Mar-2020.https://dx.doi.org/10.20986/resed.2019.3737/2019 (PDF)
8- Jaime Escobar D. Opioides intratecales para el manejo del dolor agudo postquirúrgico. Rev Chil Anest. 2011. Vol. 40 Núm. 3 pp. 283-291 (HTML)
9-Carli F, Kehlet H, Baldini G, Steel A, McRae K,Slinger P, Hemmerling T, Salinas F, Neal JM. Evidence basis for regional anesthesia in multidisciplinary fast-track surgical care pathways. Reg Anesth Pain Med 2011; 36: 63–72 (PubMed)
10- Tang J, Churilov L, Tan CO, Hu R, Pearce B, Cosic L et al. Intrathecal morphine is associated with reduction in postoperative opioid requirements and improvement in postoperative analgesia in patients undergoing open liver resection. BMC Anesthesiol. 2020;20(1):207. Published 2020 Aug 19. doi:10.1186/s12871-020-01113-89 (HTML)