García Zamorano S (1), Molina Mendoza R (1), García del Valle y Manzano S (2), Zamudio Penko D (1)
(1) FEA Anestesiología y Reanimación. Departamento de Anestesia y Reanimación, Hospital Universitario Fundación Alcorcón, Alcorcón (Madrid), España.
(2) . Jefe de Servicio Anestesiología y Reanimación. Departamento de Anestesia y Reanimación, Hospital Universitario Fundación Alcorcón, Alcorcón (Madrid), España.
Cómo citar este artículo: García Zamorano, S., Molina Mendoza , R., García del Valle y Manzano, S., & Zamudio Penko, D. (2021). Impacto de la auditoría clínica en la mejoría de la práctica de la ventilación mecánica en pacientes ingresados en reanimación. Revista Electrónica AnestesiaR, 13(6). Recuperado a partir de https://revistaanestesiar.org/index.php/rear/article/view/1025
Resumen
Objetivo: describir la tasa de cumplimiento de las recomendaciones clínicas respecto a la ventilación mecánica protectora en pacientes críticos, obtenida de forma basal y tras la aplicación de diversas medidas educativas mediante la realización de tres ciclos de auditoría clínica.
Material y métodos: estudio longitudinal y descriptivo realizado en un único centro. La recogida de datos tuvo lugar en tres periodos diferentes, la primera auditoría se realizó en el año 2017 y se tomaron resultados de la gasometría arterial y de todos los parámetros del respirador. A partir de esos datos, se clasificó el tipo de ventilación en tres grupos: hiperventilación innecesaria, ventilación aceptable y ventilación óptima. Tras esta primera fase se implementaron varias medidas educativas, como la presentación de sesiones al personal y la elaboración de un protocolo de ventilación mecánica. Tras la aplicación de esas medidas se realizó una segunda auditoría en el año 2018 y otra en 2019.
Resultados: con la aplicación de las medidas descritas, se consiguió disminuir la tasa de hiperventilación innecesaria del 15% al 1,9% y aumentar la tasa de ventilación óptima del 2% al 22.9%. Se observó un cambio significativo en el uso inicial mayoritario de la ventilación controlada por presión (66% de registros en 2017) que se modificó hacia la ventilación controlada por volumen (89% en 2019).
Conclusiones: la auditoría clínica es una herramienta útil para mejorar nuestra práctica clínica. En este caso se demuestra una clara mejoría de la forma de ventilación mecánica en pacientes ingresados en la Unidad de Reanimación.
Introducción
El Síndrome de Distrés Respiratorio Agudo (SDRA) es un daño pulmonar difuso y de tipo inflamatorio, asociado a una tasa de mortalidad elevada de hasta un 40-50%(1, 2).
Actualmente la ventilación protectora es la única estrategia que ha demostrado una disminución de la morbimortalidad en estos pacientes, utilizando volúmenes tidal bajos (4-6ml/kg) y presiones “meseta” de 30 cmH2O o menos(1, 2, 3).
Por otro lado, las estrategias de ventilación protectora para pacientes sin daño pulmonar permanecen controvertidas, y son necesarios más estudios(4). Sin embargo, existe cierta evidencia que sugiere que la ventilación mecánica con volúmenes tidal bajos beneficia a pacientes críticos que no padecen SDRA pero están en riesgo de padecerlo, como son aquellos pacientes con sepsis, neumonía, trauma o alto riesgo quirúrgico que precisan cuidados intensivos postquirúrgicos(4, 5, 6).
A pesar de la evidencia científica, en nuestra Unidad de Reanimación detectamos una gran diferencia en la forma de ventilación mecánica, y por tanto la necesidad de incorporar un protocolo de ventilación protectora. Ante esta situación nos planteamos la realización de una auditoría clínica y la implementación de una serie de cambios.
Una auditoría clínica es un proceso que busca mejorar la calidad de la atención y los resultados del paciente a través de un sistema de revisión de la práctica clínica y la implementación de un cambio(7).
Nuestro objetivo es describir la adherencia que se obtiene a las recomendaciones de ventilación protectora tras la aplicación de un protocolo y medidas educacionales. De este modo pretendemos comprobar el impacto de la aplicación de estas medidas en la forma de trabajar de nuestro Servicio.
Materiales y Métodos
Se realizó un estudio descriptivo observacional de tipo retrospectivo en los tres ciclos semestrales de auditoría.
Los criterios de inclusión fueron todos aquellos pacientes adultos ingresados en Reanimación con ventilación mecánica al menos de 24h en modos de ventilación controlados por presión o volumen. Nuestra Unidad de Reanimación consta de 5 camas para pacientes críticos e incluye pacientes procedentes de especialidades quirúrgicas como Cirugía General, Vascular, Ginecología, Traumatología, Urología y Otorrinolaringología.
Se excluyeron aquellos pacientes que no cumplían 24h de ventilación mecánica, pacientes con insuficiencia respiratoria de causa cardiológica o aquellos registros de pacientes en modos de ventilación mecánica no controlados (presión de soporte, ventilación mecánica no invasiva o ventilación espontánea).
Los datos que se recogieron de cada paciente fueron: mediciones cada 12h (mientras cumplían criterios) de presión arterial de oxígeno, presión arterial de CO2, pH, bicarbonato, saturación periférica de oxígeno, fracción inspiratoria de oxígeno, volumen tidal, frecuencia respiratoria, presión pico, presión meseta, PEEP.
Teniendo en cuenta estos datos se clasificó el tipo de ventilación de tres formas, según se muestra en la Tabla 1: ventilación óptima, aquella que cumple estrictamente los criterios de ventilación protectora(2); ventilación aceptable, en la que se manejan volúmenes o presiones más elevadas explicado por una acidosis metabólica o respiratoria asociadas; hiperventilación innecesaria, con volúmenes tidal elevados como los utilizados en modalidades de ventilación tradicionales(2), no explicados por alteraciones del metabolismo ácido-base.
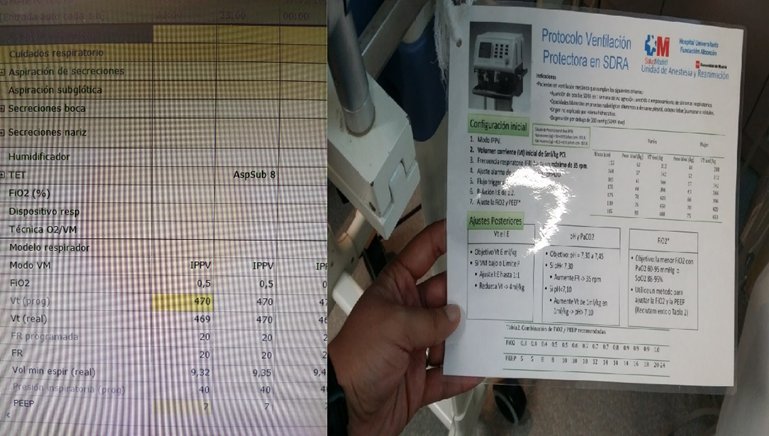
El primer ciclo de auditoría se realizó en 2017, tras el cual se implementaron algunas medidas: se presentó una sesión con los resultados obtenidos de la recogida de datos tanto al Servicio de Anestesia como a la enfermería de Reanimación, se elaboró un protocolo de ventilación mecánica protectora que también fue presentado en sesión, se incorporaron tarjetas de ayuda cognitiva en cada respirador de Reanimación, y se modificó el sistema informático utilizado (se añadieron alertas automáticas al pautar parámetros fuera de rango) (Figura 1).
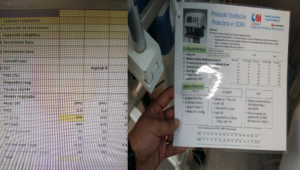
Posteriormente, en 2018 se realizó un nuevo ciclo de auditoría para evaluar los resultados tras la aplicación de las medidas. Además este año se hizo un recordatorio de las medidas implementadas en 2017 y se presentaron los nuevos resultados al personal. Por último, en 2019 tuvo lugar la última recogida de datos.
Resultados
En 2017 se recogieron 602 registros de 26 pacientes, con una media de edad de 69.9 años, una media de estancia en Reanimación de 14.8 días y una media de tiempo de ventilación mecánica 11.9 días.
En 2018 se recogieron 280 registros de 14 pacientes, con una media de edad de 70,6 años, una media de estancia en Reanimación 22,1 días y una media de tiempo de ventilación mecánica de 15,3 días.
En 2019 se recogieron 319 registros de 35 pacientes, con una media de edad 67,4 años, media de estancia en Reanimación 13,9 días y una media de tiempo de ventilación mecánica de 10 días.
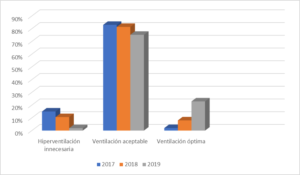
En relación a la forma de ventilación, tal y como se refleja en la Figura 2, en 2017 se obtuvieron los siguientes valores: ventilación óptima en el 2% de los registros, ventilación aceptable en el 83% e hiperventilación innecesaria en el 15%. Un año después, tras la intervención realizada, se obtuvo una ventilación óptima en el 8%, ventilación aceptable en 81,4% y una hiperventilación innecesaria del 10,6%. En el 2019, los resultados fueron: ventilación óptima 22,9%, ventilación aceptable 75,2%, hiperventilación innecesaria 1,9%. Cabe destacar que ese último porcentaje de 1.9% corresponde a registros del mismo paciente. Estos resultados fueron estadísticamente significativos (test de Fisher < 0,001).
El principal modo de ventilación en la primera fase del 2017 fue el modo controlado por presión (66,3%), siendo éste el doble que el modo controlado por volumen (33,7%). Sin embargo, esta relación se invierte en 2018, siendo más frecuente el modo volumen control (56%). En 2019 la utilización del modo controlado por volumen aumenta significativamente (en un 89% de los registros).
Discusión
La Anestesia tiene una larga tradición en la mejora de resultados clínicos a través de un continuo examen crítico de nuestra práctica diaria. Sin embargo, cambiar los sistemas clínicos con los que trabajamos y hacer que éstos duren, es una tarea difícil(7).
Para ello nos podemos apoyar en herramientas como la realización de auditorías clínicas. El primer paso para llevarlo a cabo será identificar qué queremos cambiar: en nuestro caso, objetivamos que no existía una pauta clara para ventilar a los pacientes sometidos a ventilación mecánica en la Unidad de Reanimación. A continuación, precisaremos evidencia científica y/u opinión de expertos, ya que cualquier proyecto de mejora de la calidad requiere evidencia de que el cumplimiento mejorará los resultados(7). Actualmente hay evidencia que demuestra que la ventilación protectora mejora el pronóstico de los pacientes con SDRA o en riesgo de padecerlo(3, 5, 6, 8). El siguiente paso sería la realización de una auditoría de la práctica clínica actual y por último implementar un cambio para mejorar la calidad asistencial. Finalmente, hacer un nuevo ciclo de auditoría que recoja estos cambios de mejora(7).
Las medidas educacionales y la retroalimentación favorecen la utilización de volúmenes tidal bajos en pacientes críticos en el ámbito de las unidades de cuidados intensivos(9). De acuerdo con esto, los tres ciclos de auditorías realizados a lo largo de 3 años demuestran una mejoría significativa en nuestra práctica clínica, tras la implantación de una serie de medidas en nuestro servicio. Hemos conseguido aumentar nuestra tasa de ventilación óptima del 2 al 22,9% y reducir nuestra tasa de hiperventilación innecesaria del 15 al 1.9%. Además, cabe destacar que entre la segunda y tercera fase de la auditoría no se implementó ningún cambio nuevo, sin embargo sí que se presentaron en sesión los nuevos resultados, dado que esa retroalimentación ha demostrado en otros estudios que favorece la adherencia a las medidas propuestas(9). Además, la mejoría que se obtuvo en la forma de ventilar, probablemente esté asociado a que las medidas iniciales que se llevaron a cabo están accesibles en el día a día, como son: protocolo de ventilación protectora, ayudas cognitivas en los respiradores y alarmas en el sistema informático.
Por otro lado, en la última recogida de datos se obtuvieron mayores resultados de ventilación controlada por volumen, de acuerdo con otros estudios(7). Esto puede estar asociado a un mejor control del volumen tidal administrado al paciente.
Como limitación de este estudio consideramos la implementación de medidas y recogida de datos en un único centro. Además, el número de registros estuvo limitado por el número de intervenciones quirúrgicas realizadas en los periodos establecidos de auditoría.
Conclusiones
Valorar la auditoría como una herramienta útil para mejorar nuestra práctica clínica. En nuestro caso, hemos realizado una auditoría dirigida a las estrategias de ventilación mecánica y hemos demostrado que al establecer unas pautas específicas (sesiones y presentación de resultados, establecer un protocolo y proporcionar ayudas cognitivas en los respiradores y programas informáticos), es posible casi eliminar la hiperventilación innecesaria en nuestro medio en pacientes con SDRA o en riesgo de padecerlo.
Bibliografía
1. Fan E, Brodie D, Slutsky AS. Acute Respiratory Distress Syndrome: Advances in Diagnosis and Treatment. JAMA. 2018; 319(7): 698-710. (PubMed)
2. ARDS Network. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med. 2000; 342(18): 1301-8. (PubMed)
3. Amato MB, Barbas CS, Medeiros DM, Magaldi RB, Schettino GP, Lorenzi-Filho G et al. Effect of a protective-ventilation strategy on mortality in the acute respiratory distress syndrome. N Engl Med. 1998; 338(6): 347-54. (PubMed)
4. Joynes E, Dalay S, Patel JM, Fayek S. A complete audit cycle to assess adherence to a lung protective ventilation strategy. Indian J Crit Care Med. 2014; 18(11): 746-9. (PubMed)
5. Hemmes SN, Serpa Neto A, Schultz MJ. Intraoperative ventilatory strategies to prevent postoperative pulmonary complications: a meta-analysis. Curr Opin Anaesthesiol. 2013; 26(2): 126-33. (PubMed)
6. Schultz MJ, Haitsma JJ, Slutsky AS, Gajic O. What tidal volumes should be used in patients without ALI? Anesthesiology. 2007; 106(6): 1226-31. (PubMed)
7. Colvin JR, Peden CJ. Raising the Standard: A Compendium of Audit Recipes for Continuous Quality Improvement in Anaesthesia. 3rd ed. London, United Kingdom: Royal College of Anaesthetists; 2012: 9-14. (HTML)
8. Newell CP, Martin MJ, Bourdeaux CP. Protective mechanical ventilation in United Kingdom critical care units: A multicentre audit. J Intensive Care Soc. 2017; 18(2): 106-12. (PubMed)
9. Josephs SA, Lemmink GA, Strong JA, Barry CL, Hurford WE. Improving Adherence to Intraoperative Lung-Protective Ventilation Strategies at a University Medical Center. Anesth Analg. 2018;126(1):150-160. (HTML)