Carrasco Pereira P, López Coloma R, Grande Fernández A, Lorente Ruifernández MT
FEA Anestesia y Reanimación Hospital Getafe, España
Las intervenciones sobre la articulación de la cadera son algunos de los procesos, tanto de cirugía ortopédica como traumatológica, que más se realizan en la actualidad.
Por otro lado, el aumento de la esperanza de vida hace que las intervenciones de fractura de cadera y de recambio de prótesis sean cada vez más frecuentes.
La cadera es una articulación con amplia movilidad que está formada por la articulación coxofemoral y sus estructuras adyacentes.
Tanto la cabeza del fémur como el acetábulo están cubiertos por cartílago hialino. Los músculos que actúan sobre esta articulación se pueden clasificar como aductores, abductores, flexores y extensores, pero varios de ellos tiene funciones combinadas.
La inervación proviene del plexo lumbar y del plexo sacro.
El nervio femoral (L1-L4) inerva la cara anterior y lateral de la cápsula de la cadera. El nervio obturador (raíces L2-L4), la cara anterior y medial de la cápsula de la cadera. El nervio obturador accesorio, que aparece en el 15-30% de los pacientes (L3-L4), inerva la cara inferomedial de la cápsula. El nervio ciático contribuye a la cara posterior de la cadera.
Por otra parte, la inervación sensitiva de la piel proviene del nervio cutáneo femoral lateral y del nervio ilioinguinal (zona anterolateral), del nervio iliohipogástrico (cara lateral), del nervio obturador (cara medial) y del nervio cutáneo femoral posterior con nervios glúteos (cara posterior).
Descripción del procedimiento
Las indicaciones de la cirugía son varias.
La artroplastia total de cadera se utiliza en caso de diversas patologías (la más frecuente, artrosis) que condicionan dolor o disbalance articular.
La artroplastia parcial —o la colocación de dispositivos como clavos endomedulares o clavos percutáneos— se utiliza para tratar las fracturas de cadera.
Existen otros procedimientos como la artroscopia de cadera.
Posición quirúrgica
Existen varios accesos quirúrgicos para la realización de artroplastia total de cadera. Los más utilizados son posterior y lateral. Para ambos, el paciente debe ser colocado en decúbito lateral, fijando la pelvis con un soporte anterior y otro posterior.
Para la osteosíntesis de fracturas y la artroscopia de cadera, se precisa la colocación del paciente en pelvistato o en una mesa de tracción.
En todas las posturas se deberá proteger los puntos de apoyo.
Profilaxis antibiótica
La profilaxis se realizará con cefazolina 2 g administrados 30 minutos antes del inicio de la incisión (o teicoplanina 800 mg en el caso de alergia a betalactámicos).
Técnicas anestésicas
Para la decisión de la técnica anestésica más adecuada, habrá que valorar los antecedentes del paciente y la duración de la intervención.
Se puede realizar tanto una anestesia subaracnoidea como general, ambas asociando bloqueo epidural o periférico.
En nuestro centro realizamos, por lo general, anestesia subaracanoidea, siendo aconsejable conseguir un nivel metamérico de T10. Previo a la intervención, si es por fractura, o posterior a ella de cara al control del dolor postoperatorio, solemos realizar bloqueos de nervios periféricos.
Realizamos los bloqueos bajo control ecográfico, asegurándonos una adecuada distribución del anestésico, a la vez que evitamos, de esta forma, lesiones vasculares o nerviosas. Los fármacos más utilizados son ropivacaína 0.2 % o L-bupivacaína 0.25- 0.33%.
Los bloqueos que más frecuentemente realizamos son los siguientes:
- Bloqueo femoral: colocamos el transductor ecográfico en el pliegue inguinal para localizar el nervio femoral (hiperecoico), que se visualiza lateral a la arteria femoral común (pulsátil e hipoecoica), superficial al grupo muscular iliopsoas y profundo a la fascia lata y a la fascia iliaca adyacente. Tras una aspiración negativa, se inyectan de 15 a 20 ml de anestésico local.
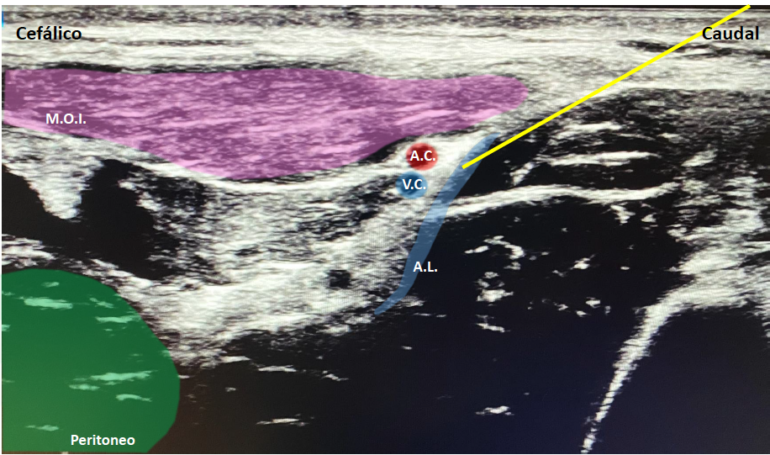
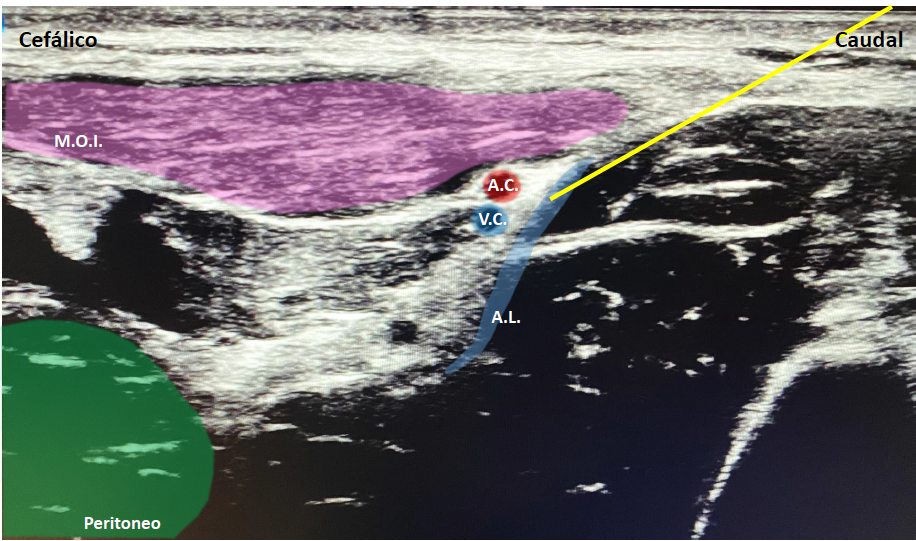
- Bloqueo iliofascial: (figura 1) el bloqueo de la fascia ilíaca es una alternativa al bloqueo del nervio femoral. Se suele realizar con la sonda lineal. Este bloqueo es fascial, por lo que depende del volumen de anestésico local depositado. Se puede llegar a bloquear los nervios femorocutáneo lateral, femoral y, con menos porcentaje, al obturador. La técnica suprainguinal resulta en una mayor eficacia analgésica en comparación con el abordaje infrainguinal, que se venía realizando de forma clásica hasta la introducción de la ecografía. Se localiza el ligamento inguinal y el músculo sartorio cubierto por la fascia lata y realizamos una sección a ese nivel. Colocamos la sonda, inmediatamente medial a la espina iliaca anterosuperior, y tenemos que obtener la imagen del periostio cubierto por el músculo iliaco. Debemos visualizar los músculos de la pared abdominal (oblicuo interno) y los vasos iliaco circunflejos justo sobre la fascia. El bloqueo se debe realizar caudocraneal para evitar el riesgo de punción abdominal o vascular. Después de realizar una aspiración negativa se administran entre 25-30 ml de medicación anestésica.
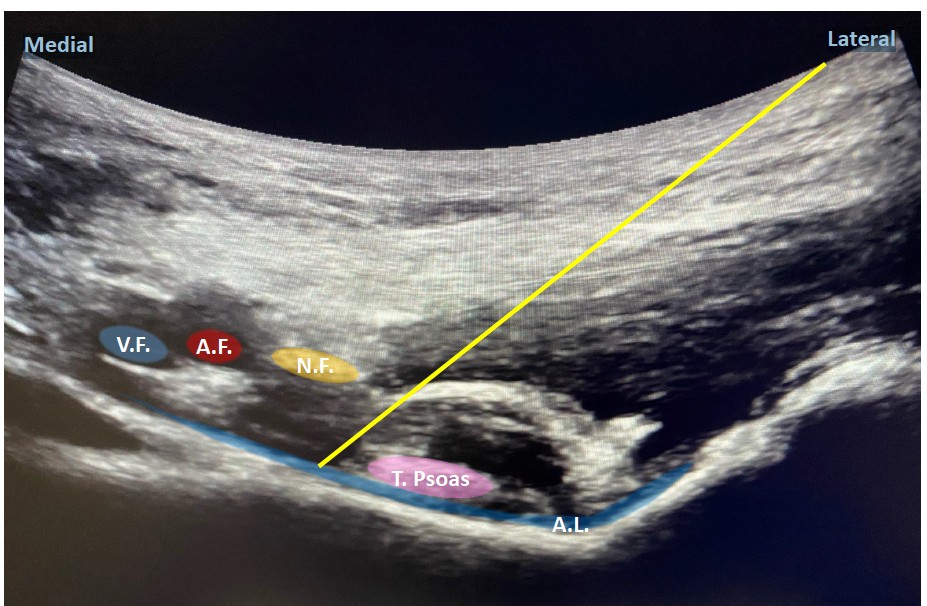
- Bloqueo PENG (Bloqueo de nervios pericapsulares): (Figura 2) se realizará con la sonda convexa de forma preferible. Al igual que el iliofascial, es un bloqueo fascial. La localización puede realizarse en dirección craneal desde el fémur, o en dirección inferomedial desde la espina iliaca anterosuperior. Debemos localizar la eminencia pectínea con el tendón hiperecoico del psoas mayor, con el músculo iliaco y el psoas, así como el nervio y vasos femorales para evitar su lesión. Una vez localizada la mejor imagen, se inserta, visualizando la punta, de lateral a medial a través del músculo psoas ilíaco hacia el tendón y el hueso. Se inyectan 25-30 ml de la solución anestésica mientras observa que se extienda adecuadamente a lo largo del plano fascial entre músculo pectíneo y el tendón del músculo psoas mayor.
Monitorización
En la mayoría de las intervenciones, basta con una monitorización básica con ECG, TA no invasiva y SpO2, sin diuresis, añadiendo BIS si se realizara una anestesia general. Se debería valorar una monitorización más invasiva en pacientes con enfermedades coexistentes graves o cirugía que suelan estar asociadas a una gran pérdida hemática.
Fluidoterapia y sangrado
En la cirugía artroscopia solo precisará mantenimiento, al contrario que en las fracturas o en la cirugía protésica.
Necesitamos un hemograma previo a la intervención, siendo candidatos a la optimización de hemoglobina preoperatoria los pacientes que se encuentren con valores inferiores a < 10 g/dl. La reposición será en función del sangrado.
Recomendamos el uso de fármacos antifibrinoliticos como el ácido tranexámico, con el objetivo de reducir las transfusiones. Se inicia su administración al comienzo de la intervención (10-15 mg/kg) seguidos de una percusión continua de 1-2 mg/kg/h, mientras dure la intervención.
Analgesia
Las intervenciones sobre la cadera suelen acompañarse de dolor moderado a intenso en el postoperatorio, por lo que se suelen beneficiar de la realización de algún bloqueo arriba descritos, sumados, por supuesto, a un tratamiento analgésico intravenoso asociado.
Complicaciones intraoperatorias específicas del procedimiento
Las principales complicaciones son las fractura intraoperatoria, las lesiones nerviosas, el sangrado y el embolismo de cemento o el graso.
Fractura intraoperatoria
La mayoría de las fracturas intraoperatorias se producen en el fémur durante la inserción del vástago. La incidencia de fractura femoral durante la cirugía oscila entre el 0,1% y el 1% . El tratamiento puede requerir un vástago de mayor longitud o cerclaje del defecto
Lesión nerviosa
La incidencia de lesiones nerviosas oscila entre el 1 y el 2% . La lesión del nervio ciático, sobre todo, es la más frecuente, especialmente en el abordaje posterior, pero también pueden lesionarse los nervios cutáneo femoral lateral, femoral, obturador y glúteo superior. La causa de la lesión nerviosa se desconoce en más del 50% de los casos. Entre las causas conocidas se incluyen la compresión debida a hematomas o traumatismo directo, alargamiento excesivo de la extremidad, isquemia.
El pronóstico de recuperación es variable y está directamente correlacionado con el grado de lesión nerviosa y la duración de los síntomas. Las pérdidas sensoriales y motoras mixtas son las que tienen peor pronóstico. La recuperación completa se produce en aproximadamente el 41%, y otro 44% tiene sólo un déficit leve. El 15% tiene un mal pronóstico caracterizado por debilidad que requiere una órtesis tobillo-pie.
Sangrado
Las lesiones arteriales ocurridas tras una artroplastia de cadera tienen una baja incidencia (0,1-0,3%), pero una mortalidad en torno al 7%. Las localizaciones más frecuentes de lesión arterial son la arteria ilíaca externa y la femoral común.
En cuanto a los mecanismos lesivos, la acción directa de la broca sobre la arteria es el más frecuente, lo que origina una perforación o una contusión en la pared vascular que desemboca en una hemorragia o en una trombosis arterial aguda. Es muy recomendable hacer un seguimiento postoperatorio cercano, mediante la palpación de los pulsos distales y la valoración del aspecto de los pies, ya que durante el acto quirúrgico el traumatismo vascular puede pasar inadvertido, empeorando el pronóstico al retrasar el diagnóstico.
Embolismo graso
El desencadenante más frecuente son las fracturas de huesos largos y pelvis; el 90% de las embolias grasas son consecutivas a fracturas diafisarias de fémur y tibia, especialmente en pacientes jóvenes y de sexo masculino. La mortalidad asociada a la embolia grasa puede alcanzar hasta un 10%.
Su patogenia no es bien conocida y se han establecido múltiples teorías para explicarla. Se caracteriza por la triada clásica consistente en insuficiencia respiratoria (96%), compromiso neurológico (59%) y rash petequial (33%). Su diagnóstico es clínico. En cuanto al tratamiento, la principal medida es la prevención mediante la inmovilización precoz de las fracturas. Una vez instaurado, medidas de soporte vital.
Embolismo de cemento
No tiene una definición consensuada, se asocia con mayor frecuencia a artroplastia de cadera. La incidencia puede ser de hasta un 30% con una incidencia de parada cardiorrespiratoria en torno al 0.5%. Se caracteriza por una serie de rasgos clínicos que pueden incluir hipoxia, hipotensión, arritmias cardiacas, aumento de la resistencia vascular pulmonar y parada cardíaca. Puede producirse en varias fases del procedimiento quirúrgico. La etiología y la fisiopatología no se conocen del todo. Se han propuesto varios mecanismos como la liberación a la circulación de monómero de cemento durante la cementación. El tratamiento consiste en medidas de soporte vital.
Observaciones
Sobre la articulación de cadera se realizan múltiples procedimientos, desde la síntesis de fracturas, cirugías ortopédicas y artroscopia de cadera, entre otros.
Las cirugías de cadera ortopédicas son intervenciones funcionales y programables, por lo que permiten realizar una correcta evaluación del paciente pudiendo optimizarlo en la medida de lo posible.
Dado que son procedimientos que pueden presentar un sangrado importante, se debería tener una adecuada planificación con el fin de disminuir o evitar la administración de productos hemáticos.
Como hemos explicado anteriormente, son cirugías con un dolor moderado a intenso, por lo que se recomienda una analgesia multimodal asociando bloqueos nerviosos.
Por otro lado, la fractura de cadera del paciente anciano es uno de los problemas de salud de gran importancia, asocia aumento de morbimortalidad y deterioro funcional. Al contrario que otros procedimientos de cadera, estos no son programables y su repercusión varía en función del estado previo del paciente, del tipo de fractura y de la rapidez de los cuidados recibidos.
El retraso de la intervención aumenta la tasas de complicaciones asociadas, colocando un límite en las 48 horas tras la fractura. Aunque en función de la situación clínica, esta demora es inevitable, con el objetivo de optimizar clínicamente a los pacientes. La optimización debe ser realista, valorando el riesgo que se añade al retrasar la intervención.
En nuestro centro tras el diagnóstico, los pacientes son valorados rápidamente por el servicio tanto de Anestesiología como por el de Geriatría con el fin de optimizar las anomalías clínicas mejorables antes de la intervención. De ellas, las enfermedades cardiovasculares y respiratorias son las responsables de las complicaciones postoperatorias más graves y frecuentes.
Bibliografía
- A. J. Donaldson, H. E. Thomson, N. J. Harper and N. W. Kenny. Bone cement implantation syndrome. Br J Anaesth 2009; 102: 12–22. (PubMed)
- Prakash A. Patel, Julie A. Wyrobek, Alexander J. Butwick, Evan G. Pivalizza, Åò Gregory M. T. Hare, David Mazer, and Susan M. Goobie. Update on Applications and Limitations of Perioperative Tranexamic Acid. Anesth Analg 2022;135:460–73.(PubMed)
- Johnson RL, Kopp SL, Burkle CM, Duncan CM, Jacob AK, Erwin PJ, Murad MH, Mantilla CB .Neuraxial vs general anaesthesia for total hip and total knee arthroplasty: A systematic review of comparative-effectiveness research. Br J Anaesth. 2016;116(2):163. (PubMed)
- M Anger , T Valovska , H Beloeil , P Lirk , G P Joshi , M Van de Velde , J Raeder ,PROSPECT Working Group* and the European Society of Regional Anaesthesia and Pain Therapy. PROSPECT guideline for total hip arthroplasty: a systematic review and procedure-specific postoperativ pain management recommendations. Anaesthesia 2021 Aug;76(8):1082-1097. (PubMed)
- Luis Leiva, Agustín Arroyo, José Gil, Ana Isabel Rodríguez, Cristina Abarrategui, Marta Lobato y Ricardo Gesto. Traumatismos arteriales en artroplastia de cadera. Cir Esp. 2008;83(3):123-6
- Morrison C, Brown B, Lin D, et al. Analgesia and anesthesia using the pericapsular nerve group block in hip surgery and hip fracture: a scoping review. Reg Anesth Pain Med 2021;46:169–175. (PubMed)
- Yi Wang . Huaichang Wen . Mengli Wang . Meijing Lu. The Efficiency of Ultrasound-Guided Pericapsular Nerve Group Block for Pain Management after Hip Surgery: A Meta-analysis. Pain Ther (2023) 12:81–92 (PubMed)
- Stavros G. Memtsoudis, Crispiana Cozowicz, Janis Bekeris et al. Anaesthetic care of patients undergoing primary hip and knee arthroplasty: consensus recommendations from the International Consensus on Anaesthesia-Related Outcomes after Surgery group (ICAROS) based on a systematic review and meta-analysis. British Journal of Anaesthesia, 123 (3): 269e287 (2019). (PubMed)