Castell Jimeno, C.(1); Madueño González, S.(2); Muriedas Alfonso, F.(2)
(1) MIR Anestesiología Hospital Universitario de Getafe
(2)Adjunto de Anestesiología Hospital Universitario de Getafe.
Cómo citar este artículo: Castell Jimeno, C., & Gómez Luna, M. J. (2024). Anestesia para la revascularización de miembros inferiores (oclusión crónica y aguda): Técnicas regionales . Revista Electrónica AnestesiaR, 16(5). https://doi.org/10.30445/rear.v16i5.1202
Introducción
La insuficiencia arterial de miembros inferiores o la arteriopatía periférica es una enfermedad muy común cuya incidencia está en aumento. La causa más importante es la arterioesclerosis y otras menos frecuentes son los embolismos, tromboangeítis obligerante (enfermedad de Buerger), arteritis de células gigantes, homocisteinemia, arteritis autoinmune y postradiación.
Los pacientes con afectación vascular periférica pueden tener indicación para cirugía abierta, endovascular o híbrida, según anatomía y el grado de las lesiones.
Puede haber oclusión arterial aguda por embolismo cardiogénico (fibrilación auricular, endocarditis, mixoma auricular) o por trombosis, generalmente sobre vasos con gran degeneración arterioesclerótica o en pacientes con trastornos de la coagulación.
Sin embargo, la oclusión arterial crónica, casi siempre esta causada por una placa arterioesclerótica que ocluye la luz arterial de un miembro inferior con un grado de ateroesclerosis ya avanzado.
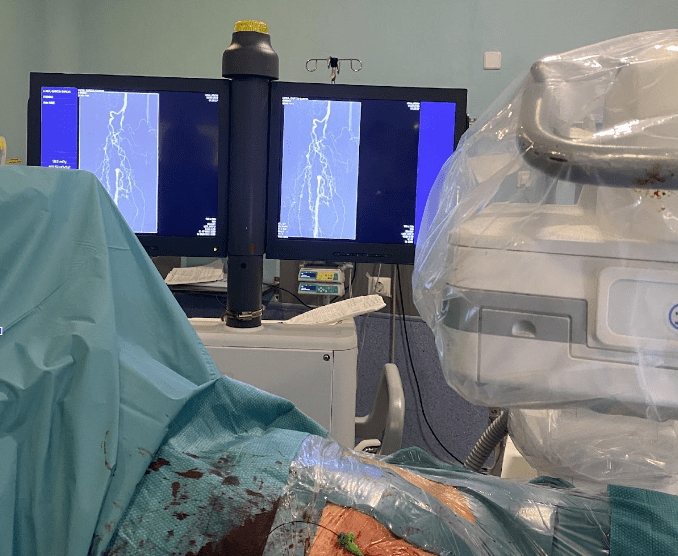
Descripción del procedimiento: puntos críticos de la cirugía de revascularización de miembros inferiores
La revascularización de miembros inferiores se puede realizar de dos maneras distintas:
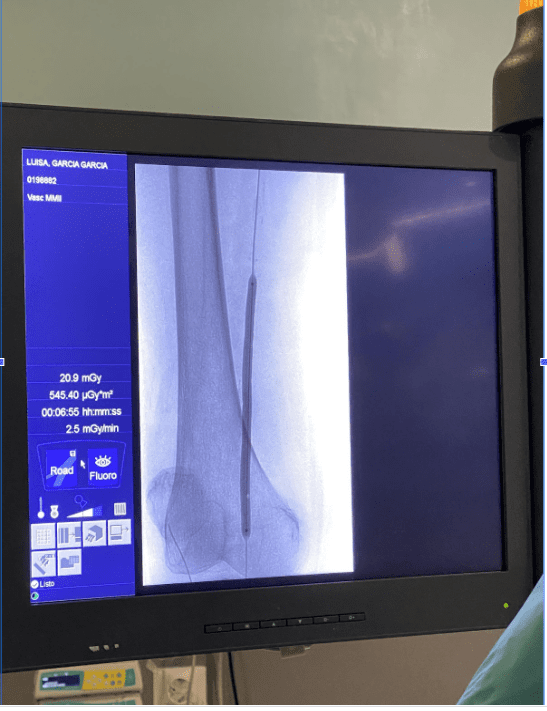
- Tratamiento endovascular percutáneo. Terapia trombolítica intraarterial, embolectomía con catéter con balón, angioplastia transluminal con balón (fotos 2 y 3), angioplastia con stent.
- Tratamiento abierto: reconstrucción quirúrgica que incluye endarterectomia, bypass con injerto de vena safena, cefálica o basílica y amputación.
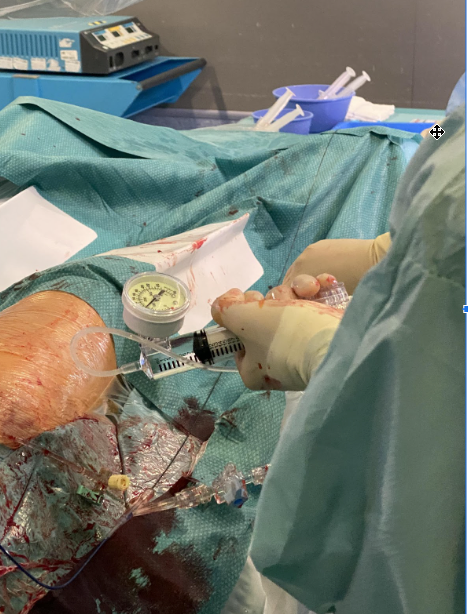
La decisión del tipo de procedimiento que debemos elegir depende de la localización y distribución de las arterias ocluidas, así como del tipo de paciente, ubicación anatómica de la enfermedad, y lesión arterial.
En cuanto a los puntos críticos de la cirugía, destacan el sangrado oculto, la nefropatía por contraste, la disección de la arteria mientras se introducen las guías, la trombosis o embolismo y la formación de pseudoaneurismas.
Posición quirúrgica
Este tipo de intervención se realiza en decúbito supino, con uno de los brazos pegados a la mesa quirúrgica (normalmente el izquierdo) y con el brazo derecho separado.
Profilaxis antibiótica
Se realiza profilaxis con cefazolina 2 gr intravenosa.
Si existe alergia a penicilinas, se utiliza teicoplanina 800 mg intravenosa. Excepto en aquellos casos que ya están tratados en planta, en los cuales, se seguirá la pauta de antibioterapia establecida.
Técnica anestésica en la revascularización de miembros inferiores: diferentes opciones.
Las técnicas anestésicas que se utilizan para la cirugía endovascular y abierta pueden ser variadas, desde anestesia local, neuroaxial, general y/o bloqueos periféricos.
Técnicas endovasculares:
En nuestro hospital, para la cirugía endovascular, solemos hacer una anestesia raquídea con bupivacaína 0.5% isobara (10 a 16 mg), junto con 10-20 mcg de fentanilo, dependiendo del paciente y la duración de la cirugía.
En algunos casos, consensuado con cirujanos, se puede usar anestesia local. En todos los procedimientos se realizará sedación según las circunstancias.
Técnicas abiertas, bypass distales, endarterectomía femoral, embolectomía femoral, cirugías que requieran incisiones en la ingle y extremidades más extensas.
En estos casos, usamos generalmente anestesia intradural con bupivacaína isobara al 0,5% (14-16 mg) con fentanilo (10 a 20 mcg ) dependiendo de la duración del procedimiento.
Si se prevé una duración muy larga de la intervención, hacemos anestesia general intravenosa (TIVA) o inhalatoria en función de la patología del paciente y preferencia del anestesiólogo.
Cuando se ha seleccionado anestesia local o neuroaxial, puede ser necesaria la conversión a anestesia general por incapacidad del paciente para estar quieto o tiempo empleado más prolongado.
Parece que la anestesia intradural estaría asociada a disminución de la morbilidad perioperatoria y de la duración de la estancia hospitalaria en relación con la anestesia general (1).
En cirugías de amputación de miembros inferiores, usamos generalmente anestesia intradural. Si las circunstancias no lo permiten, realizaremos anestesia general.
En amputaciones de dedos o metatarsianos, solemos usar bloqueos regionales del nervio ciático a nivel poplíteo ecoguiado con mepivacaína 1,5% (25-30 cc).
Monitorización
En caso de ausencia de comorbilidad cardiaca grave, realizaremos la monitorización con electrocardiograma, saturación de oxígeno, frecuencia cardiaca y tensión arterial no invasiva.
Solemos insertar un catéter intraarterial en pacientes con cardiopatía con disfunción cardiaca significativa, así como en procedimientos abiertos complejos y de larga duración.
Pueden ser útiles dos vías periféricas, por precaución. El catéter venoso central se reserva para casos en los que no hay accesos periféricos o se requiere la administración de inotrópicos o vasopresores.
Fluidoterapia
Los pacientes acuden desde planta de hospitalización con sueroterapia y n-acetilcisteina pautada por parte de cirugía vascular para nefroprotección del contraste yodado utilizado durante la cirugía.
Además, en quirófano, administramos la sueroterapia adecuada a las condiciones del paciente y el tipo de procedimiento, evitando la sobrecarga hídrica.
Analgesia
Son procedimientos en los que el dolor moderado/severo está mucho antes de la cirugía y tiene un tratamiento previo; oral en domicilio o intravenoso en el hospital. Lo ideal es una analgesia multimodal. En algunas ocasiones, como son dolores lancinantes, rebeldes de isquemia de miembros inferiores o síndrome del miembro fantasma sí ponemos analgesia epidural.
Sangrado
- Los procesos endovasculares habitualmente presentan pérdidas sanguíneas inferiores a los procedimientos abiertos.
- El sangrado puede ser superior después de administrar la heparina que solicita el cirujano.
- Se requieren pruebas cruzadas en la mayoría de estas intervenciones.
- En cirugías abiertas tras la administración de heparina se suele esperar unos 3 minutos antes de clampar el vaso.
- La heparina se debe administrar unos 30-45 minutos tras la anestesia raquídea. En nuestro hospital no solemos revertir la heparina con protamina salvo en algún caso en especial.
- La técnica epidural no la usamos para estas cirugías, con excepción de algún caso particular, sobre todo para minimizar el riesgo de hematoma epidural.
Duración
La duración depende del procedimiento, de la afectación vascular y de la habilidad del cirujano. En el caso de las técnicas endovasculares, el tiempo puede variar dependiendo de las arterias que se decidan tratar. En las abiertas, también influye la calidad de la vena destinada al bypass.
Complicaciones intraoperatorias específicas
Cirugía endovascular:
- Lesión renal aguda por contrastes yodados, u otras causas.
- Ruptura del vaso, disecciones, pérdidas de ramas vasculares, oclusiones tempranas y tardías y embolizaciones distales.
- El riesgo de complicaciones es paralelo al aumento de la complejidad de las revascularizaciones.
Cirugía abierta:
Las complicaciones más frecuentes son el sangrado y el fallo del bypass una vez realizado.
Observaciones
El paciente de cirugía vascular, por lo general, es un paciente pluripatológico. Por ello, en el hospital de Getafe, realizamos la técnica anestésica que menos interfiera con sus patologías y afecte en menor medida a su comorbilidad.
Por este motivo, la técnica anestésica de elección para la revascularización de miembros inferiores es la anestesia neuroaxial o anestesia local, combinada con sedación para que el paciente esté más confortable, siempre que sea posible.
Bibliografía
- Hoving Chitilian, MD. Anesthesia for infrainguinal revascularitazion. UpToDate. 2021 Dec 8. Available from: www.uptodate.com
- Arash Fereydooni, MS et al. Use of neuroaxial anesthesia for hybrid lower extremity revascularization is asociated with reduced perioperative morbility. Journal of vascular Surgery.2020Apr4; 71(4):1296-1304.Available from: https://doi.org/10.1016/j.jvs.2019.07.072
- Kontopodis N et al. The use of the local antesthesia to perform lower limb revascularization in the fragile patient with critical limb ischemia. Journal of the Italian Association of Hospital Surgeons. 2018 Mar-Apr; 39 (2): 77-81. Available from: https://pubmed.ncbi.nlm.nih.gov/29694305/
- Guzmán E, Carmona A, Baca Y. Tema 45: Preparación, anestesia y reanimación en cirugía vascular. Madrid: Formación anestesia; 2016. P:23-26


Saludos, enhorabuena por el resumen. Un comentario/duda hablas de heparina tras 30-45 m de la anestesia raquídea, hasta ahora había visto siempre esperar 60 m .
Tienes sustento bibliográfico sobre este punto?
Gracias, Luis Gutiérrez