 M. Mariscal Flores*, M. Pindado Martínez*, D. Paz Martín**, W. Engel Espinosa*, B. Arrázola Cabrera*. A. Anduenza Artal.***
M. Mariscal Flores*, M. Pindado Martínez*, D. Paz Martín**, W. Engel Espinosa*, B. Arrázola Cabrera*. A. Anduenza Artal.***
Cómo citar este artículo: Mariscal Flores, M., Pindado Martínez, M. L., Paz Martín, D., Engel Espinosa, W., Arrázola Cabrera, B., & Andueza, A. (2010). Docencia en la Vía Aérea Difícil durante la Residencia de Anestesiología. Revista Electrónica AnestesiaR, 2(11), 4. https://doi.org/10.30445/rear.v2i11.542
Resumen
Uno de los aspectos más importantes en la formación de un anestesiólogo es el adecuado manejo de la vía aérea (VA), sin duda alguna, uno de los principales retos de esta especialidad y aunque la incidencia de la vía aérea difícil (VAD) es baja, la falta de preparación puede condicionar que sea un evento catastrófico.
El presente tema tiene como objetivo reseñar el método utilizado por nuestro centro docente en la enseñanza del manejo de la vía aérea difícil para los residentes de anestesia.
Para completar su formación en VA cada residente debe cumplir con una serie de rotaciones teórico-prácticas: asiste a cursos (talleres de manejo de la VAD) donde las prácticas se realizan en pequeños grupos y con simuladores de casos clínicos y posteriormente hace una rotación de VAD de 2 meses de duración en el quirófano de otorrinolaringología con un anestesiólogo experimentado en el manejo de la VAD, donde de forma escalonada aprende a utilizar todos los dispositivos de los que dispone el Servicio. En todo momento se complementa la formación teórica con recomendaciones de la bibliografía actualizada.
Introducción
Hasta hace poco la formación en vía aérea difícil (VAD) del residente de Anestesiología y Reanimación consistía únicamente en el aprendizaje de las técnicas de permeabilización de la vía aérea, la ventilación con mascarilla facial y la laringoscopia directa. Además, se confiaba en que su adquisición era posible exclusivamente con la repetición de tales técnicas durante la formación MIR, asumiendo que se exponía a un número suficiente de casos para cumplir tal objetivo.
Hay varias razones que hacen necesaria la revisión de este sistema de formación. Entre ellas están los datos conocidos de morbilidad evitable relacionada con la VAD1; el desarrollo de un gran número de nuevas técnicas para el manejo de la VAD en la última década; la menor exposición del residente a la intubación traqueal, derivado del gran empuje de la anestesia regional, el uso de elementos supraglóticos o la mayor dedicación a rotaciones fuera de quirófano. Además, se han producido avances en la investigación sobre el aprendizaje en vía aérea que merecen atención2-4.
A continuación, presentamos una propuesta para formación en VAD del residente de Anestesiología y Reanimación, vigente en nuestro hospital (H.U. Getafe) desde el año 2.004, y su justificación.
Modelo de formación en VAD
El objetivo del programa es conseguir que el residente de Anestesiología y Reanimación adquiera el criterio y las habilidades necesarias para poder aplicar los algoritmos de VAD más destacados (ASA 20.035 y DAS 20.046).
En primer lugar, se han definido aquellas técnicas consideradas esenciales para la aplicación de los algoritmos, clasificándolas en básicas y avanzadas (Tabla 1):
– Técnicas básicas: su aprendizaje comienza desde el primer día y se refuerza durante todo el período de la residencia. En su enseñanza colaboran todos los adjuntos del servicio.
– Técnicas avanzadas: se comienza a finales del segundo año de residencia. Su enseñanza se ha dividido en varias fases: en primer lugar, se entrega material bibliográfico actualizado (Fig. 1) para su estudio y posterior discusión (Tabla 2); en segundo lugar, se realiza un curso-taller teórico práctico de 10 horas de duración, donde se explican y ensayan, sobre maniquí, todas las técnicas elegidas (Fig. 2-3). Finalmente se realiza una rotación específica en VAD donde se utilizan en el paciente las técnicas previamente aprendidas.
FIG: 1. Libro escrito por anestesiólogos del H.UG (2.007).
FIG: 2. Curso de VAD en HUG.
FIG: 3. Curso de VAD en HUG.
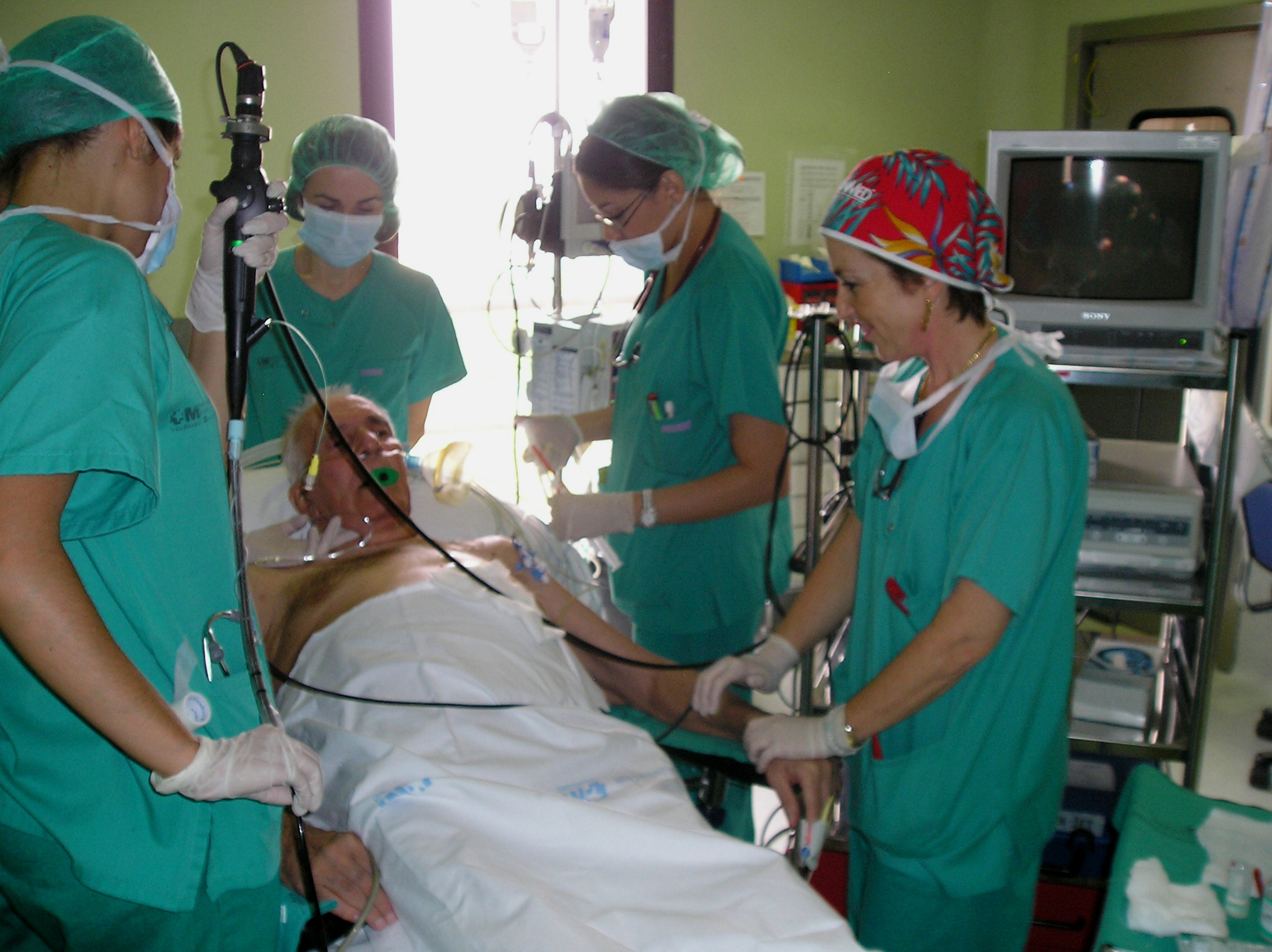
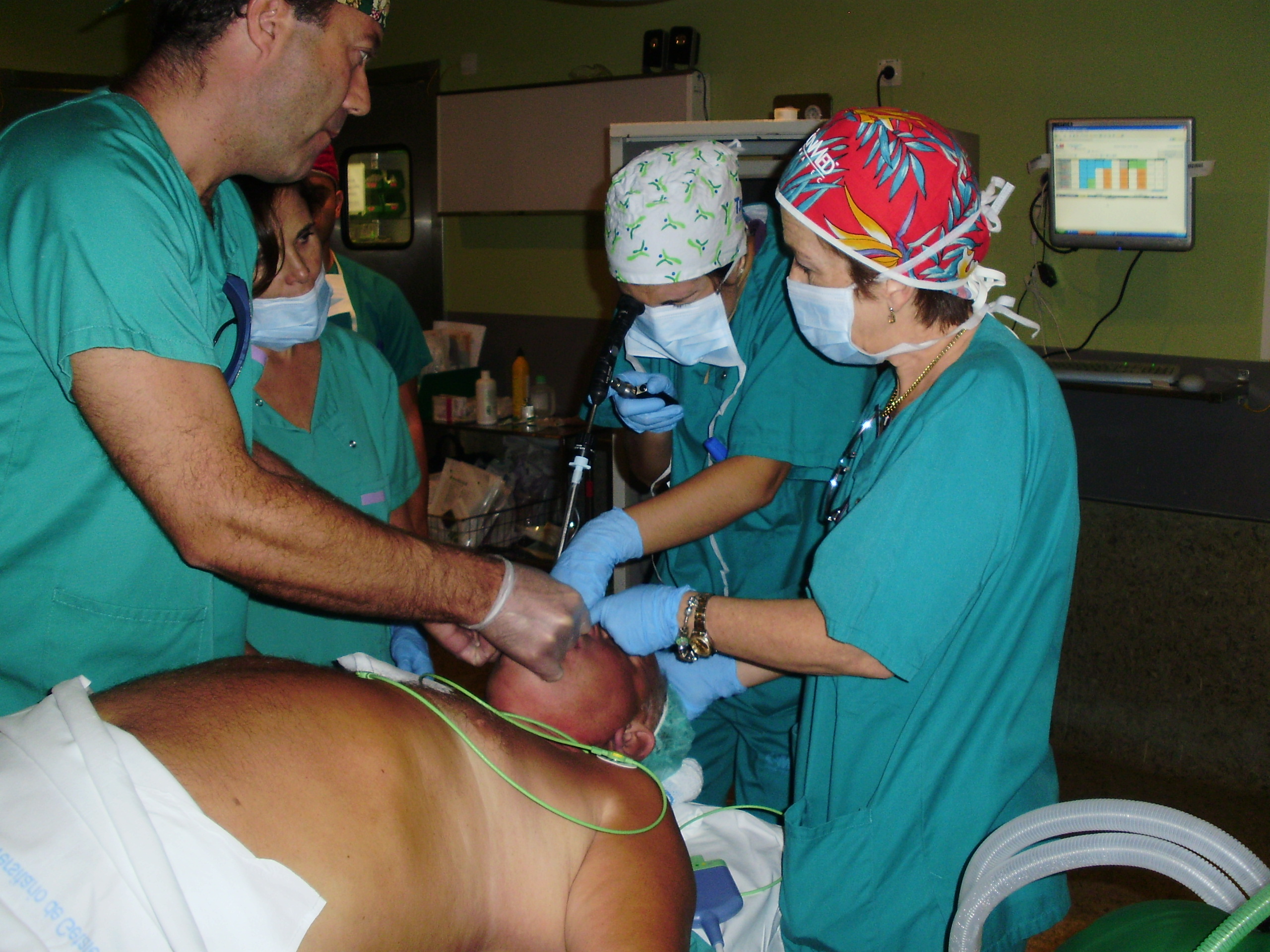
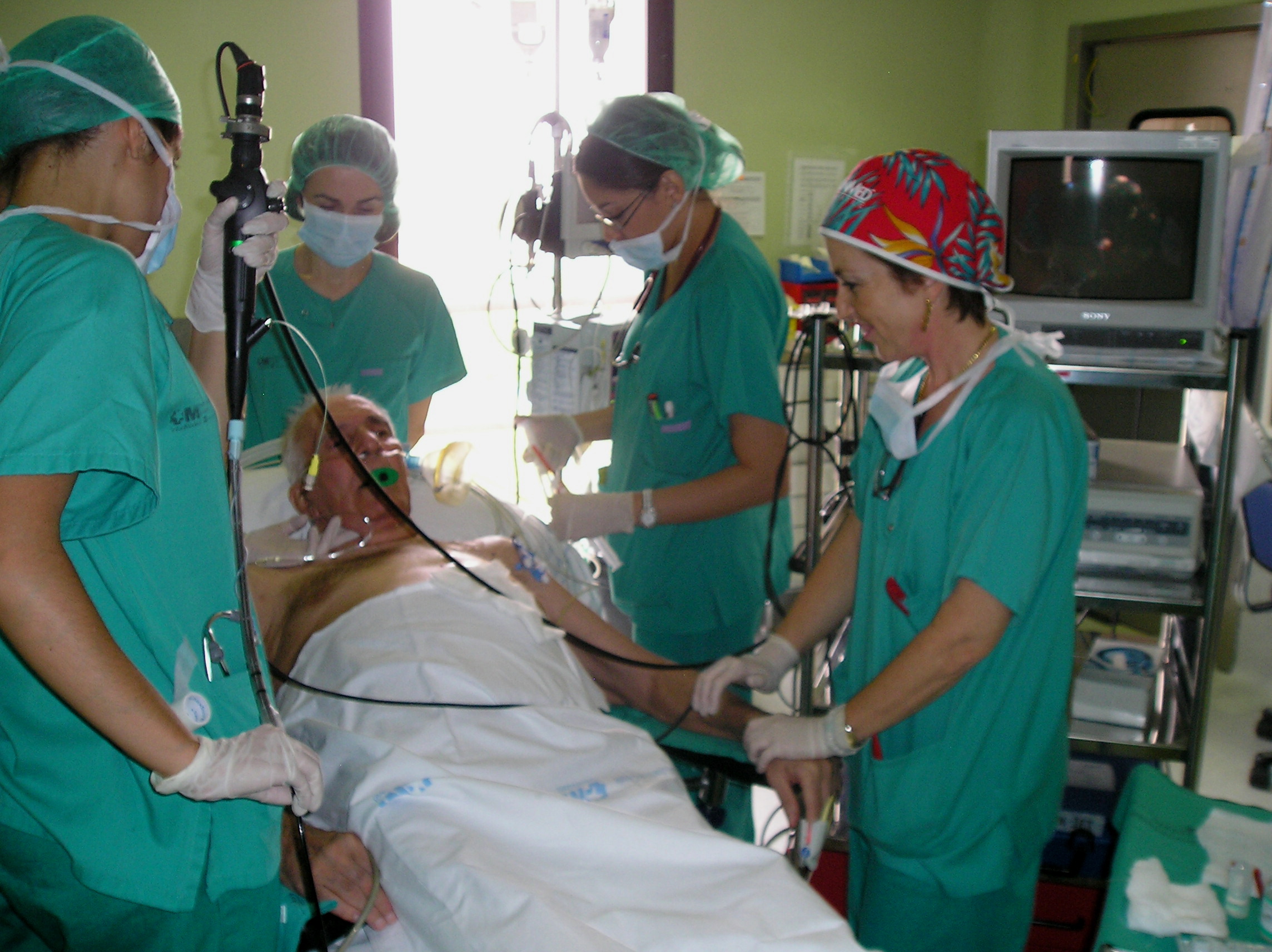
La rotación en VAD tiene una duración de 2 meses y se realiza en el quirófano de ORL (Fig. 4-5). En ella participa un único profesor por período con interés especial en el tema y experiencia en todas las técnicas. Para asegurar la presencia del instructor durante todas las sesiones, es necesaria la participación de otros anestesiólogos que colaboran en la enseñanza de las técnicas concretas que dominan. Durante esta rotación se ha señalado como objetivo un número mínimo de exposiciones para las diferentes técnicas según la complejidad de las mismas (Tabla 3). Donde es posible, se utilizan sistemas de vídeo para que el residente y el anestesiólogo instructor tengan visión conjunta.
FIG: 4. Docencia VAD en quirófano.
FIG: 5. Docencia VAD en quirófano.
Durante este tiempo específico se complementa la formación con la discusión en quirófano de casos prácticos derivados de variantes posibles desde las situaciones cotidianas. Además de la formación señalada, se ofrece información práctica sobre la limpieza, esterilización y cuidado de los diferentes aparatos, concienciando sobre su fragilidad y coste. Al final de esta rotación el residente debe presentar una memoria en donde se describe toda la actividad realizada, señalando el número de usos de las distintas técnicas, con la intención de comprobar el cumplimiento de los objetivos señalados; además, su progresión es evaluada diariamente en la situación clínica. Toda esta información es aportada posteriormente al tutor.
Una vez terminada la rotación animamos al residente para que complete su formación, siempre que se presente la ocasión, utilizando los diferentes dispositivos junto con Anestesiólogos con experiencia en cada técnica,
Justificación
Las diferentes guías clínicas para el manejo de la VAD publicadas recomiendan el desarrollo de programas de formación para capacitarse en el uso de sus algoritmos6-8. Sin embargo, los organismos responsables de la formación y acreditación en la especialidad no han definido explícitamente un programa sobre el tema. Así, el Accreditation Council for Graduate Medical Education (ACGME) en EEUU simplemente recomienda el desarrollo de programas que garanticen una experiencia significativa en técnicas especiales de vía aérea, incluyendo la fibrobroncoscopia y la mascarilla laríngea3 y el European Board of Anaesthesiology, Reanimation and Intensive Care sugiere la realización de un número mínimo de procedimientos en técnicas como la anestesia espinal, la anestesia epidural, la cateterización arterial o venosa central, pero no hace ninguna mención sobre técnicas básicas o avanzadas de vía aérea9. Esto hace que cada hospital deba de resolver por su cuenta el contenido y la forma de la formación en VAD.
Según los datos disponibles desde estudios de encuesta, pocos centros han desarrollado un programa de formación estructurado en VAD3,10; en España no disponemos de tal información. Entre las diferentes razones que podrían explicar este hecho se encontrarían: los problemas logísticos para la enseñanza en quirófano, siempre condicionada por la carga de trabajo y necesidad de agilidad; razones éticas sobre el posible riesgo que estas técnicas suponen para el paciente; falta de cultura de seguridad y la carencia de formadores competentes en dispositivos de nuevo desarrollo.
Además, cuando se intenta diseñar un programa de formación específico en esta materia, nos encontramos con la dificultad derivada de la falta de estudios que liguen un determinado programa de aprendizaje y un estándar de competencia, así como de la falta de estudios comparativos entre diferentes programas de formación. No obstante, el tema de la formación en VAD ha merecido una atención especial en la bibliografía anestésica de los últimos años.
El“ currículum“ a adquirir sería el que permitiera llevar a la práctica eficazmente los algoritmos de VAD. Como resulta imposible la formación en todos los elementos disponibles en la actualidad, lo primero de todo es organizar la asistencia de VAD en el propio servicio y con ello definir el material que se desea adquirir y enseñar.
Con toda probabilidad, la incidencia del fenómeno de la intubación difícil es demasiado baja para que los residentes consigan suficiente experiencia; sin embargo, se espera que acaben su formación con el cuerpo mínimo de conocimientos y habilidades que les permitan un manejo correcto de la VAD prevista e imprevista. Hoy se considera que la mejor manera para la consecución de esta meta pasa por una rotación específica2,11, tratando este tema como a otras aéreas de formación de la especialidad tales como la anestesia pediatrica o la anestesia para cirugía cardíaca, que cuentan con períodos de rotación exclusivos. También existe la recomendación de comenzar esta formación de manera temprana en la residencia para contar con tiempo suficiente por delante11,12; se ha demostrado que los noveles pueden adquirir de manera simultánea la laringoscopia directa y fibrobroncoscopia13. Recomendamos asignar a cada rotación un solo adjunto, ya que en los momentos iniciales, la necesidad de complacer las demandas particulares de múltiples profesores, puede dificultar un enfoque consistente en el aprendizaje de las técnicas11,12; en una segunda fase, cuando el residente haya progresado, es deseable que participen otros anestesiólogos para ofrecer otras perspectivas. El tiempo de rotación en otros programas similares suele variar entre uno o dos meses3, siendo importante asegurar un tiempo de contacto suficiente instructor-residente. Elegimos el quirófano de ORL ya que todas las anestesias son generales; la torre con fuente de luz y cámara está siempre disponible; existe poca presión asistencial, los cirujanos son cooperadores y pueden aportar su conocimiento (fig. 3-4).
Se ha considerado que para ganar familiaridad con la mayoría de las técnicas sería suficiente repetirlas entre 10 y 20 veces12. Aunque en nuestro programa se plantea un número determinado de casos para cada técnica, no se espera que los residentes lleguen a ser expertos con las técnicas seleccionadas, más bien se trata de aportarles una instrucción formal y facilitarles su uso inicial en la práctica clínica con la guía y el apoyo de aquellos anestesiólogos más interesados y experimentados en VAD. Al finalizar la rotación, les recordamos que, en todo aprendizaje, la responsabilidad principal recae sobre el alumno, y les animamos a que completen su rotación ejercitándose, siempre que haya ocasión, durante el resto de su residencia.
Usar sistemas de video, además de facilitar el aprendizaje11,14, agilizan la maniobra, serenan al adjunto, y probablemente ofrecer mayor seguridad al paciente. También se ha demostrado la eficacia de los maniquís y modelos de fabricación caseros (Bench models) para adquirir destrezas con las diferentes técnicas de vía aérea15. Estos modelos, además, permiten la docencia en un escenario sin estrés y sin prisa; permiten también el entrenamiento sin ser indispensable la presencia continua del instructor y reducen el daño potencial al paciente cuando el aprendiz tiene escasa habilidad. Dentro del programa de formación, hemos definido como imprescindibles las técnicas de abordaje transtraqueal por estar incluidas en el rescate del paciente no intubable y no ventilable en todos los algoritmos de VAD; al ser imposible su aplicación durante la rotación clínica, necesariamente han de ensayarse en un modelo. Aunque nosotros utilizamos un modelo animal, Friedman et al. han comunicado que los residentes pueden adquirir la técnica de la cricotirotomía con igual eficacia en un simulador artesanal sencillo (tubo corrugado) que en un cadáver16.
Pero, para el correcto aprendizaje del manejo de la VAD, no sólo se requiere llegar a ser habilidoso con un cierto número de instrumentos, se precisa también integrar habilidades con conocimientos y aprender a actuar con juicio. Una manera sencilla de avanzar en este terreno es la discusión de casos prácticos y supuestos desde las situaciones reales que se van viviendo (escenarios“ what-if“)12, poniendo un énfasis especial en la aplicación de un algoritmo de VAD.
Al igual que lo publicado en otras experiencias2, podemos afirmar que, en nuestro centro, la puesta en marcha de un plan de formación específico en VAD, además de una formación estructurada para el residente, ha supuesto un estímulo para la formación de otros miembros del servicio y su posterior reclutamiento como profesorado experto para aquellas técnicas en las que se sienten cómodos.
Aunque durante los años hemos ido progresando y mejorando el plan de formación en VAD, siguen existiendo algunas limitaciones. Así, aunque evaluamos si se alcanza el número de casos señalado como objetivo, no tenemos desarrollado un sistema estructurado post-rotación para evaluar la integración de conocimientos y habilidades o la capacidad para establecer un plan coherente de actuación. Tampoco recogemos de manera formal la valoración del residente sobre la formación recibida. Si se hiciera, permitiría identificar los déficits y utilizar las correcciones oportunas dirigidas al rotante concreto y al plan de formación.
Conclusión
Durante la última década se ha publicado abundante material sobre los métodos de formación en el manejo de la VAD que indica la conveniencia de su estructuración formal durante el período de la residencia. Consideramos que tal responsabilidad debe ser asumida por todo hospital con acreditación docente en la especialidad, en vez de ser delegada exclusivamente en cursos externos. Ante la carencia de recomendaciones al respecto por parte de los organismos competentes, consideramos que nuestra propuesta puede ser útil para aquellos servicios que tengan pendiente el desarrollo de un plan de formación en VAD durante la residencia en Anestesiología y Reanimación.
Bibliografía
1.- Peterson GN, Domino KB, Caplan RA, Posner KL, Lee LA, Cheney FW. Management of the difficult airway: a closed claims analysis. Anesthesiology 2005 Jul;103(1):33-39. (PubMed)
2.- Dunn S, Connelly NR, Robbins L. Resident training in advanced airway management. J.Clin.Anesth. 2004 Sep;16(6):472-476. (PubMed)
3.- Hagberg CA, Greger J, Chelly JE, Saad-Eddin HE. Instruction of airway management skills during anesthesiology residency training. J.Clin.Anesth. 2003 Mar;15(2):149-153. (PubMed)
4.- Kovacs G, Bullock G, Ackroyd-Stolarz S, Cain E, Petrie D. A randomized controlled trial on the effect of educational interventions in promoting airway management skill maintenance. Ann.Emerg.Med. 2000 Oct;36(4):301-309. (PubMed)
5.- American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Practice guidelines for management of the difficult airway: an updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 2003 May;98(5):1269-1277. (PubMed)
6.- Henderson JJ, Popat MT, Latto IP, Pearce AC, Difficult Airway Society. Difficult Airway Society guidelines for management of the unanticipated difficult intubation. Anaesthesia 2004 Jul;59(7):675-694. (PubMed) (Pdf)
7.- Petrini F, Accorsi A, Adrario E, Agro F, Amicucci G, Antonelli M, et al. Recommendations for airway control and difficult airway management. Minerva Anestesiol. 2005 Nov;71(11):617-657. (PubMed) (Pdf)
8.- Crosby ET, Cooper RM, Douglas MJ, Doyle DJ, Hung OR, Labrecque P, et al. The unanticipated difficult airway with recommendations for management. Can.J.Anaesth. 1998 Aug;45(8):757-776. (PubMed)
9.- Section and Board of Anaesthesiology, European Union of Medical specialists, Carlsson C, Keld D, van Gessel E, Fee JP, van Aken H, et al. Education and training in anaesthesia–revised guidelines by the European Board of Anaesthesiology, Reanimation and Intensive Care. Eur.J.Anaesthesiol. 2008 Jul;25(7):528-530. (PubMed)
10- Mason RA. Education and training in airway management. Br.J.Anaesth. 1998 Sep;81(3):305-307. (PubMed) (Pdf)
11.- Crosby E, Lane A. Innovations in anesthesia education: the development and implementation of a resident rotation for advanced airway management. Can.J.Anaesth. 2009 Dec;56(12):939-959. (PubMed)
12.- Goldmann K, Ferson DZ. Education and training in airway management. Best Pract.Res.Clin.Anaesthesiol. 2005 Dec;19(4):717-732. (PubMed)
13.- Cole AF, Mallon JS, Rolbin SH, Ananthanarayan C. Fiberoptic intubation using anesthetized, paralyzed, apneic patients. Results of a resident training program. Anesthesiology 1996 May;84(5):1101-1106. (PubMed)
14.- Wheeler M, Roth AG, Dsida RM, Rae B, Seshadri R, Sullivan CL, et al. Teaching residents pediatric fiberoptic intubation of the trachea: traditional fiberscope with an eyepiece versus a video-assisted technique using a fiberscope with an integrated camera. Anesthesiology 2004 Oct;101(4):842-846. (PubMed)
15.- Naik VN, Matsumoto ED, Houston PL, Hamstra SJ, Yeung RY, Mallon JS, et al. Fiberoptic orotracheal intubation on anesthetized patients: do manipulation skills learned on a simple model transfer into the operating room? Anesthesiology 2001 Aug;95(2):343-348. (PubMed)
16.- Friedman Z, You-Ten KE, Bould MD, Naik V. Teaching lifesaving procedures: the impact of model fidelity on acquisition and transfer of cricothyrotomy skills to performance on cadavers. Anesth.Analg. 2008 Nov;107(5):1663-1669. (PubMed) (Pdf)
* Servicio de Anestesiología y Reanimación. Hospital Universitario de Getafe (Madrid). ** Servicio de Anestesiología y Cuidados Críticos. Hospital de Denia (Alicante). ***Servicio de Anestesiología del Hospital Universitario Fundación de Alcorcón.









Enhorabuena por el articulo realmente me dais envidia por lo bien diseñado q tenéis todo yo hasta ahora estoy teniendo muchas dificultades para organizar la docencia en mi hospital (12 de octubre) ya q no soy el q permanece de forma especifica en quirófano de orl pero espero q con articulos como este todos podamos diseñar un plan de docencia hospitalario con las particularidades necesarias de cada uno.
Gracias por vuestro esfuerzo y por compartirlo con los demás, enhorabuena de nuevo
Oscar muchas gracias por tus comentarios.
Nosotros al ser un hospital más pequeño es más fácil la organización de la docencia.
Yo creo que la base es formar un grupo de adjuntos(2-3) que estén interesado en el tema y utilizar quírófanos que tengan varias anestesias generales (ORL, Gine, Uro…) para que se puedan utilizar varios dispositivos en el día, pero siempre un adjunto que sea el mismo en cada rotación, para adecuar la teoría a la práctica.
Yo con el permiso del servicio, me paso al quirófano de ORL los meses de la rotación de los resis, para que ellos reciban la formación conjunta de ORL y Vía Aérea Difícil y usamos otros quirófanos con otros adjuntos para completar la rotación.
Con el tiempo todo se hace sencillo y el quirófano de ORL se convierte en un centro de docencia donde participan otorrinos y enfermeras lo que creo anima al resi. (en la foto del Bonfils, está la resi introduciendolo y el otorrino, la enfermera y la anestesista ayudando).
Un saludo. Marisa Mariscal.
Muy interesante, y mis sinceras felicitaciones.
Soy de Cuenca – Ecuador, estoy en 2do año de residencia de Anestesiología, me gustaría conocer un poco mas sobre el curso (existe posibilidad de extranjero, requisitos, costos, fechas). Se nota que está bien estructurado.
Saludos
Christian
Hola Cristhian.
Nuestro curso es de 10 horas, los próximos serán en 2011 posiblemente en Febrero o Marzo y Octubre, la fecha exacta todavía no la sabemos, lo publicarmos en esta página con un mes de anticipación.
Es para todo el que quiera apuntarse y estariamos encantados que venga gente de otros paises.
El precio es de 300 euros y lo organiza mpg (www.mpg.es).
Un saludo. Marisa Mariscal