Maite Portas
Hospital General Universitario Gregorio Marañón
Referencia completa:
Ketherpal S, Martin L. Prediction and outcomes of impossible mask ventilation. Anesthesiology 2009; 110: 891-7. (PubMed) (pdf) (epub)
Cómo citar este artículo: Portas, M. (2011). Cómo predecir la imposibilidad de ventilación con mascarilla facial: Ketherpal S, Martin L. Prediction and outcomes of impossible mask ventilation. Anesthesiology 2009; 110: 891-7. Revista Electrónica AnestesiaR, 2(4), 2. https://doi.org/10.30445/rear.v2i4.505
Introducción:
Este estudio es una ampliación del realizado en 2006 por los mismos autores. Con 22000 pacientes y una incidencia del 0,16% de ventilaciones imposibles, necesitaban aumentar el tamaño muestral para obtener unos predictores fiables. Además, no en todos los casos existía un registro exhaustivo del modo en que se aseguró la vía aérea. Asi pues, este nuevo estudio pretende confirmar la incidencia, los predictores y el manejo último de la imposibilidad de ventilación con mascarilla facial (IVMF).
Resumen:
Objetivos: conseguir un tamaño muestral suficiente para detectar unos predictores fiables, analizar el manejo de los casos de IVMF y reevaluar su incidencia.
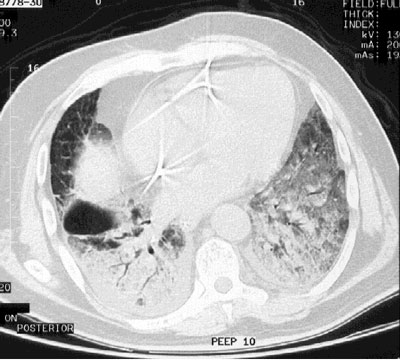
Material y métodos: estudio observacional realizado entre 2004 y 2008 en un hospital de tercer nivel. Se reclutaron 53041 pacientes mayores de 18 años sometidos a una anestesia general a los que se realizó intento de ventilación con mascarilla facial. Se excluyeron las intubaciones fibrobroncoscópicas en pacientes despiertos. Los datos se extrageron de la valoración preanestésica ( columna cervical, anatomía del cuello, distancia tiromentoniana, distancia interincisivos o intergingival, test de protrusión mandibular, test de Mallampati, barba, dentición, roncador, y SAOS -síndrome de apnea obstructiva del sueño-) y el registro intraoperatorio. También se registró la experiencia en anestesiología, clasificándose en junior (internos, rotantes de otras especialidades, residentes de anestesiología de primer y segundo año) y senior (residentes de anestesiología de tercer año, médicos adjuntos y enfermeras de anestesia). Dado que altas dosis de opiáceos pueden producir rigidez en la pared torácica y cierre de las cuerdas vocales, la cirugía cardíaca se consideró una variable independiente. Se definió la IVMF como la incapacidad para ventilar con mascarilla facial a pesar de múltiples dispositivos de vía aérea (es de suponer que se refieren a cánula oral o nasal) o ventilación a dos manos, independientemente del empleo o tipo de relajante neuromuscular.
Los factores de riesgo que se analizaron como posibles predictores fueron: edad, IMC, varón, cirugía cardíaca, experiencia en anestesiología, SAOS, roncador, barba, columna cervical inestable, extensión cervical limitada, desdentado, cuello grueso, cambios post-radioterapia cervical, distancia tiromentoniana limitada, protrusión mandibular limitada, apertura bucal limitada y Mallampati III o IV.
Se registró el modo en que se consiguió asegurar la vía aérea, la visión bajo laringoscopia directa y el número de laringoscopias. Se definió intubación difícil como Cormack-Lehane III o IV bajo laringoscopia directa o más de 3 intentos de intubación.
Resultados: la imposibilidad para ventilar con mascarilla se presenta en 77 de 53041 pacientes (0.15%). De estos 77 casos, 19 (25%) fueron difíciles de intubar y 20 habían sido ya incluidos en el estudio realizado entre 2004 y 2006. El 79% de los casos de intubación difícil se intubaron con éxito (8 bajo laringoscopia directa, 2 con lariongoscopio de McCoy, 4 con laringoscopio indirecto tipo Bullar o Glidescope, 1 con varita mágica, 2 se despertaron y se intubaron con fibrobroncoscopio, 1 se despertó y se le hizo una traqueostomía y otro se le realizó una cricotiroidotomía). En 6 de ellos se utilizó una mascarilla laríngea como dispositivo transitorio. Destacar que de los 77 casos de IVMF, 73 recibieron relajante muscular durante la inducción o en el manejo de la vía aérea (65 succinilcolina y 8 un relajante no despolarizante), siendo la dosis adecuada al peso en todos los casos.

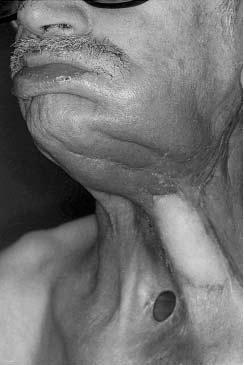
El análisis de regresión logística mostró 5 predictores independientes para la IVMF, que por orden de importancia fueron: cambios post-radioterapia cervical, varón, SAOS, Mallampati III o IV y barba. A destacar que en los pacientes con 3 o más factores de riesgo, la IVMF fue 8,9 veces más probable que en los que no poseían factores de riesgo. De los 310 pacientes con radioterapia cervical, 3 presentaron IVMF (0,96%).
Conclusiones: en la muestra estudiada la IVMF ocurre en el 0,15% de los casos, siendo los cambios post-radioterapia cervical el predictor clínico de mayor peso. El 25% de los casos de IVMF presentaron dificultad para la intubación.
Comentario:
Son los propios autores los que reconocen las limitaciones del estudio. Al tratarse de un estudio observacional no existió un protocolo de manejo de la vía aérea, ni se garantizó una técnica de ventilación con mascarilla facial óptima ni similar en todos los casos. Si bien definen la IVMF en el estudio, no se registra el tiempo transcurrido hasta que el responsable decide que la ventilación es imposible, ni se registran parámetros tales como tiempo de hipoxemia por pulsioximetría, volumen espirado bajo o presión elevada en vía aérea.
La radioterapia cervical afecta de diferente manera a cada paciente, sin embargo no se precisó el grado de afectación de forma individual.
No se valoró la ventilación antes y después de la administración del relajante muscular, motivo por el cual no es posible saber si éstos favorecen o dificultan la ventilación con mascarilla facial. Muchos anestesiólogos comprueban la facilidad para la ventilación mascarilla facial antes de administrar un relajante muscular. Esta es una práctica habitual que sin evidencia científicaque debe ser estudiada1.
Un handicap de este estudio y común a otros en los que se estudia la dificultad para la ventilación es la exclusión de los pacientes con mayor riesgo de IVMF porque se decidió realizar la intubación despierto. Esta decisión siempre va a depender de la ética y de la valoración riesgo-beneficio del anestesiólogo.
Quizá el mayor problema de los estudios de vía aérea es que no existen definiciones precisas y estandarizadas de los diferentes aspectos de la misma. Esto dificulta la interpretación y comparación de resultados2. Esto debe ser una prioridad si queremos avanzar en el manejo de la vía aérea. Una vez tengamos un lenguaje común, podremos realizar grandes estudios multicéntricos en los que confirmar la incidencia de la IVMF, sus predictores y elaborar una guía común para su manejo. Debemos dominar con maestría la ventilación con mascarilla facial, mascarilla laríngea y otros dispositivos extraglóticos, pues el verdadero problema no es la intubación si no la ventilación1,3.
Bibliografía:
1. El-Orbany M, Woehlck HJ. Difficult mask ventilation. Anesth Analg 2009; 109: 1870-80. (PubMed)
2. Ramez S, Ovasapian A. Difficult mask ventilation: what needs improvement? Anesth Analg 2009; 109 (6): 1720-22. (PubMed)
3. Henderson JJ, Popat MT. Diffiucult Airway Society guidelines for management of the unanticipated difficult intubation. Anaesthesia 2004; 59: 675-94. (PubMed)
Dra. Maite Portas González
Médico Aadjunto del Sº de Anestesiología, Reanimación y tratamiento del dolor.
H.G.U. Gregorio Marañón. Madrid.


Me parece muy interesante el esfuerzo por aportar conclusiones que orienten nuestra actitud frente a este momento tan sensible de nuestra labor anestesiológica. Y teniendo en cuenta la gran cantidad de casos que son necesarios para ello, creo que sería un acierto diseñar un protocolo de recogida de datos que permitiera la aportación individual a un banco común. Para ello, podría ser oportuno estandarizar una manera de conducirse frente a la ventilación e intubación y al sistema de recogida de datos, así como un compromiso previo de aceptación de condiciones. Como aparentemente se hace incompatible la adecuada recogida de datos con la atención del problema por el mismo profesional, el protocolo debería de incluir el compromiso previo y la testificación de al menos dos anestesiólogos.
En fin, que si alguien con solvencia lo considera una buena idea yo estaría encantado de colaborar.
Saludos cordiales.
Fco. Javier Martínez
Felicidades Maite por la exposición de tu artículo.
Yo también creo, que es muchas veces difícil expresar de una forma objetiva que consideramos como VENTILACION DIFICIL, aunque en teoría quede definido en los algoritmos de la ASA de 2003 y en otras definiciones.
Por ello creo que es verdaderamente importante poder predecir una posible dificultad de ventilación, experimentada por la mayoría de nosotros en su vida profesional, y usar los dispositivos adecuados cuando sospechemos de ella (M.L Fastrach, M.L…).
Me parece muy interesante el artículo que has comentado y también la primera referencia bibliográfica que expones, porque en ella se revisan todos los trabajos relacionados con dificultad de ventilación (Langeron, Ketherpal…).
Con respecto a lo que comenta Javier Martínez de la importancia de realizar un registro de incidentes en Vía aérea difícil, el grupo de vía aérea de la Sociedad Madrid de Anestesia estamos trabajando en ello y por supuesto nos encantaría que formaras parte de este equipo.
Yo particularmente lo que sé, que no es mucho, en cuanto regristo de datos de VAD se lo debo al Dr Anduenza, anestesiólogo de Hospital de Alcorcón, que considero una de las personas más preparadas en este tema actualmente, pues lleva trabajando en ello desde hace muchos años y sus registros son muy completos y valorables.
Un saludo. Marisa Mariscal.
Si me permitiis una observación, traducida literalmente de una editorial reciente:
Context-Sensitive Airway Management. Orlando Hung,MD,andMichaelMurphy,MD
April 2010 «¢ Volume110 «¢ Number 4.Anesthesia Analgesia
Esta reciente editorial de Orlando Hung, traslada la idea de «sensible al contexto» (término que trata de explicar la Fd y la Fc de los anestesicos IV e Inh) a la vía aérea.
La via aérea y su manejo debe ser sensibles al contexto. Donde el intercambio de gases es el principio fundamental en el tratamiento.
Los diferentes dispositivos tienen sus limitaciones. El éxito en el resultado no depende de la experiencia del anestesiologo en la herramienta o dispositivo, sino de su exacta indicación en cada paciente, escenario o contexto particular. Dicho en otras palabras, una cuidadosa evaluación e interpretación del «contexto» son una guía esencial para una buena práctica segura en el manejo de la vía aérea.
Joaquin Fabregat López
Sería fantastático conseguir llevar a cabo un estudio multicéntrico nacional con 100000 pacientes para confirmar los predictores de ventilación imposible. Luego vendría el manejo individualizado de cada caso, algo quizá aún más complejo. Desde luego creo que la experiencia personal con cada dispositivo es fundamental, por aquello de que «la práctica lleva a la maestría». Es más, no se me ocurriría probar un dispositivo de vía aérea por 1ª vez en una vía aérea difícil. La Fastrach me parece un dispositivo fantástico tanto para la ventilación como para la intubación, con un éxito de hasta 90% o incluso más combinada con el fibrobroncoscopio, pero no del 100%. A pesar de la experiencia, está claro que se producen fracasos con todos los dispositivos y debemos saber qué ha fallado en cada caso. Volviendo a la Fastrach por ejemplo, me parece muy útil la visión con fibrobroncoscopio en los casos en los que no pasa el tubo a ciegas. Sería muy útil disponer de imágenes de resonancia de malposiciones de todos los dispositivos supraglóticos en pacientes con cuello radiado, SAOS, obesidades mórbidas, etc. Desafortunadamente las limitaciones éticas y técnicas son insalvables.
Gracias Maite por la entrada ¡¡ . Es un tema que interesa a todos , independientemente del ámbito dónde trabajes . Recientemente se ha publicado ( An intervention to decrease complications related to endotracheal intubation in the intensive care unit: a prospective, multiple-center study. Jaber S, Jung B, Corne P, Sebbane M, Muller L, Chanques G, Verzilli D, Jonquet O, Eledjam JJ, Lefrant JY. Intensive Care Med 2010; 36(2): 248-255 ) , un estudio sobre la eficacia de determinadas intervenciones para disminuir las complicaciones de la intubación en la UCI . Yo por ahora sólo he leido el comentario de la REMI , pero parece interesante ya que algunas medidas son tan simples como preoxigenar o la capnografía . Yo trabajo en dos ámbitos , reanimación y quirófano , y es increible como aún no hemos sido capaces de trasladar la seguridad que ofrecemos en quirófano , a la reanimación ( o UCI ) . Nos vamos acercando pero la intubación de pacientes graves sigue siendo un problema importante .
Bueno , a lo que iba , al hilo de vuestros comentarios , si que se podía hacer un trabajo prospectivo , «sencillo», eligiendo 5-6 cosas : evaluación adecuda via aérea , disponibilidad de capnografía , dispositivos empleados como primera opción … en anestesia y en las reanimaciones , para verificar su cumplimiento .
Como mínimo nos iba a dar una fotografía muy interesante .
Personas solventes : yo conozco personalmente a dos , la Dra Mariscal , y a Mayté , y seguro que Fco Javier y varios más .
Yo sólo os puedo animar y deciros que nuestro hospital y los resis de él colaborariamos encantados .
Qué comentario más acertado , y de qué manera más elegante está expresado el concepto ( aplicable a más cosas como monitorización quizás …) , de «sensible al contexto » . Ideas como esa me parecen muy importantes para transmitir .
Deberías hacer una entrada comentando ese artículo .
A mí me gustaría leerlo .
Interesante el contenido del articulo, en el se observa que la incidencia de IVMF es de 0.15% (por suerte para nosotros es baja), cabe destacar el comentario que realiza la Dra. Portas sobre el test que la mayoria de nosotros realizamos casi de una manera automatica y empirica antes de administrar el relajante muscular para determinar la facilidad de ventilar con mascarilla al paciente, seria muy interesante profundizar un poco mas al respecto.
Os transmito a todos y en particular a mis compañeros del grupo de VAD de SAR-madrid algunas ideas que me surgen de las vuestras:
Partiendo de la máxima «Lo importante es ventilar»:
1.- PREDECIR: lo primero sería saber si va a ser o no dificil la ventilación con mascarilla facial:
Actuación en el periodo preoperatorio diferido y/o inmediato. Sería muy útil unificar la nomenclatura sobre las variables predictivas ( decimos todos lo mismo para expresar o definir el mismo concepto), definir un número concreto, constante y consiso de variables a recoger y registrarlas en una base de datos común de VAD (local, regional, nacional) desde la consulta de Pre.
2.- MANEJAR: lo segundo sería el modo de proceder ante la presencia de factores de riesgo de dificultad:
Actuación en el periodo intraoperatorio (se entiende también obviamente para el paciente crítico y el de fuera de quirófano). Definir una metodología o cronología de procedimientos de manejo de la ventilación en la inducción de la anestesia general que incluya aspectos como:
a) conocer al paciente: contextualizar o individualizar en función de los datos relevantes de la historia clínica desde el punto de vista anestésico.
b) monitorizar: valores basales de SpO2, PANI, EKG y conectar linea de capnografía
c) preoxigenar: tiempo y FiO2 definidas y por supuesto siempre con etCO2
d) hipnosis y prueba de ventilación ANTES de admon del relajante nmus con ayuda si necesario de algún dispositivo de permebealización de la vía aérea tipo cánula de Guedel. Definir el siguiente paso si prueba positiva (ventilo) o negativa (no ventilo)
e) No ventilo, Prueba de ventilación CON relajación: administrar una dosis baja o completa ? de anectine y volver a valorar; si no ventilo definir siguiente paso:
– sin factores predictores de IOT dificil: hacer una laringoscopia y si hay dificultad proceder con el algoritmo de vía aérea dificil no prevista ( el de la ASA o el que se defina)
– con factores predictores de IOT dificil: despertar y manejar como vía aérea dificil prevista (el 25% de los que no se ventilan son díficiles de IOT) hacer una laringoscopia
3.- REGISTRAR: Reflejar todas las actuaciones clara y uniformemente en la hoja de Anestesia particular de cada servicio y en la base de datos común de VAD.
4.- INFORMAR: entregar al paciente un informe clínico detallado y previamente definido, el mismo para todos extraído de los datos de nuestra base común, y una tarjeta tipo DNI de Vía Aérea dificil (soy fácil de ventilar pero dificil de intubar, soy dificil de ventilar y de intubar) para que la lleve siempre «puesta».
Espero con mucho interés vuestras críticas y aportaciones.
Un saludiño:
Luisa Mª Glez Pérez (Hospital Universitario Severo Ochoa)
En líneas generales, y en mi opinión, me parece perfecto cuanto dices, Luisa, y creo que es de agradecer el esfuerzo de síntesis que realizas ordenando ideas e intentando esquematizar una línea de pensamiento y actuación.
Mi pequeña aportación a todo ello sería simplemente resaltar la importancia de estandarizar adecuadamente el protocolo del estudio con tres objetivos principales: facilitar la aplicación del diseño en la práctica diaria sin añadir complejidad a las rutinas de actuación, simplificar en lo posible la recogida de datos y, en tercer lugar, poder universalizar el estudio. Yo considero prioritaria la predicción, por ello sugiero adaptar una hoja complementaria de estudio preoperatorio «descargable a través de la web- para que incluya los elementos a valorar de forma sencilla, ordenada y pedagógica «podrían ser dibujos con opciones de marcado- y que se muestren tal y como se verán en la base de datos de recogida. Queda pendiente por determinar cuáles son o pudieran ser dichos elementos que, al margen de los habituales dependientes del paciente «anatómicos, fisiológicos, etc.-, creo que debería de incluir otros relativos al anestesiólogo y a los tiempos de resolución de cada etapa. En este sentido, faltaría por determinar la mejor manera de recoger dichos datos para homogeneizar la muestra y hacerlos fiables.
Gracias y un afectuoso saludo.
Fco. Javier Martínez Aguayo.
Pues mirar lo que dice la siguiente editorial, clasifica a los expertos en via aérea en «tres clases».
von Goedecke A, Herff H, Paal P, et al. Field airway management disasters. Anesth Analg 2007; 104. 481-3.
Thus, a «gold» level rescuer may decide freely, based on his experience, how to oxygenate and ventilate a given emergency patient, while a «silver» level rescuer may perform two tracheal intubation attempts and if both fail switch to an alternative airway device or bag-valve-mask ventilation. A «bronze» level rescuer should completely refrain from tracheal intubation attempts and immediately start ventilating with an alternative airway device or with a bag-valve-device, according to his skills.
Que bien escrito….buena filosofía….