Carlos Alberto Romero Bedoya, Mikel Batllori
Articulo Original: Marhofer P, Harrop Griffiths W, Willschke H, Kirchmair L. Fifteen years of ultrasound guidance in regional anaesthesia: Part 2-recent developments in block techniques. Br J Anaesth. 2010 Jun;104(6):673]83. Epub 2010 Apr 23. Review. (PubMed) (pdf) (Parte 1: PubMed – pdf)
Cómo citar este artículo: Romero Bedoya, C. A., & Batllori Gastón, M. (2012). 15 años de guía ecográfica en Anestesia Regional: Avances recientes en las técnicas de bloqueo: Marhofer P, Harrop Griffiths W, Willschke H, Kirchmair L. Fifteen years of ultrasound guidance in regional anaesthesia: Part 2-recent developments in block techniques. Br J Anaesth. 2010 Jun;104(6):673]83. Epub 2010 Apr 23. Review. Revista Electrónica AnestesiaR, 4(3), 1. https://doi.org/10.30445/rear.v4i3.361
El uso de la guía ecográfica para la anestesia general ha ganado gran popularidad en los últimos 10 años. El presente artículo se enfoca en detalles prácticos y técnicos de los bloqueos nerviosos guiados por ecografía en adultos, basados en una revisión bibliográfica relevante de los últimos 5 años y la opinión basada en la experiencia de los autore. Para facilitar la comprensión del lector se han incluido fotos adicionales tomadas de The New York School of Regional Anesthesia y Ultrasound for Regional Anesthesia.
Extremidad Superior
El plexo braquial presenta una localización superficial tanto de sus ramas, como del resto de estructuras periféricas. Permite imágenes ultrasonográficas de alta calidad que hacen que este tipo de bloqueos sean muy asequibles a su realización.
Abordaje Interescalénico
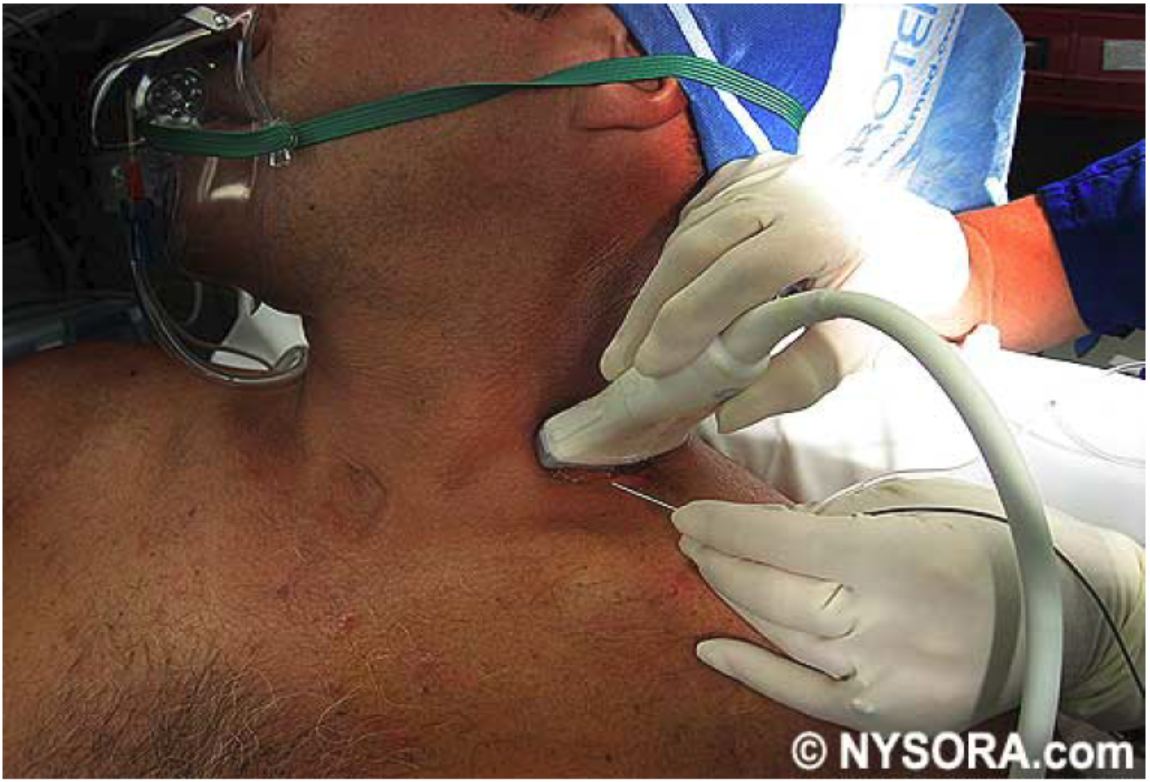
Para los autores, el abordaje fuera de plano (con orientación de la aguja similar a la técnica lateral tradicional modificada) parece ser la opción más lógica y segura. El plexo braquial se encuentra superficial en esta localización (Fig. 1 y 2), y la profundidad de inserción de la aguja es menor que el abordaje posterior o“ en plano“ 1. La inyección de anestésico local lateral, medial y proximal a las raíces nerviosas produce un excelente bloqueo 2. Un argumento común en contra de esta técnica es la pobre visualización de la punta de la aguja. Sin embargo, los autores opinan que si la aguja es desplazada lentamente observando el movimiento de los tejidos cercanos, es una técnica segura y efectiva.
Fig. 1. Abordaje Interescalénico.
Fig. 2. Imagen ecográfica del abordaje Interescalénico. Interescalénico. ECM: músculo esternocleidomastoideo; C5, C6, C7: raíces nerviosas cervicales.
Abordaje Supraclavicular
La región supraclavicular ofrece excelentes condiciones de imagen debido a la ubicación superficial del plexo braquial y las estructuras que lo rodean: la arteria subclavia, la pleura y la primera costilla. La mayoría de los anestesiólogos regionalistas utilizan la técnica“ en plano“ (Fig. 3 y 4) que parece minimizar la posibilidad de puncionar la arteria o la pleura. El sitio óptimo de punción ha sido descrito se encuentra en el“ rincón de bolsillo“, que está rodeado inferiormente por la primera costilla, medialmente por la arteria subclavia y en su borde superior por el plexo braquial 3. La dirección de la aguja (medio“lateral o latero“medial) en el abordaje“ en plano“ queda a criterio del anestesiólogo debido a que en estudios comparativos no ha habido diferencias significativas en cuanto a la tasa de éxito o la aparición de complicaciones 4. Los autores recomiendan de 2 a 3 inyecciones en el“ rincón de bolsillo“ para alcanzar una rápida y completa distribución del anestésico local. Los autores utilizan este tipo de bloqueo como primera opción para cirugías comprendidas entre el hombro y el codo, aunque ha habido publicaciones que lo comparan con el abordaje infraclavicular y muestran igual tasa de éxito y de inicio de acción de bloqueo en el nervio mediano y cubital 5.
Fig. 3. Abordaje Supraclavicular.
Fig. 4. Imagen ecográfica del plexo braquial a nivel supraclavicular utilizando un abordaje“ en plano“. El plexo braquial es señalado con flechas rojas. PA: punta de aguja; AS: arteria subclavia.
Abordaje Infraclavicular
Los autores usan el abordaje lateral infraclavicular con la aguja fuera de plano (Fig. 5 y 6). Con esta técnica el brazo puede descansar en una posición neutral a un lado del paciente (importante si hay fracturas), y hay poca distancia entre la piel y el plexo. Un bloqueo nervioso rápido y completo se obtiene cuando el anestésico local es inyectado posterolateral a la arteria, produciendo una distribución en forma de“ U“ del líquido alrededor de la arteria axilar 6. Frecuentemente se asocia el percibir un clic fascial (antes de la inyección posterior a la arteria) con un bloqueo exitoso 7. Un reciente estudio no muestra diferencias significativas en cuanto a inicio de acción y tasa de éxito al comparar una inyección frente a la triple inyección de anestésico local posterior a la arteria axilar 8.
Fig. 5. Abordaje Infraclavicular.
Fig. 6. Imagen ecográfica del plexo braquial a nivel infraclavicular debajo del pectoral mayor. Los tres cordones están señalados por flechas rojas. AS: arteria subclavia.
Abordaje Axilar
Actualmente es comúnmente aceptado que los cuatro nervios (mediano, cubital, radial y musculocutáneo) deben ser bloqueados por inyecciones separadas alrededor de cada uno de ellos 9. Ha sido demostrado que cada nervio está rodeado por su propio tejido conectivo que actúa a manera de barrera 10, 11.
Los autores refieren que en algunas instancias presentan dificultad para visualizar el nervio radial (Fig. 7 y 8) debido a su proximidad a la arteria braquial, y la mala interpretación de las imágenes, que pueden disminuir las tasas de éxito 12. Sin embargo, el nervio radial muestra una localización muy consistente (entre las 4 y 6 horas) con respecto a la arteria braquial.
Aunque en términos de seguridad se puede preferir el abordaje“ en plano“, el abordaje“ fuera de plano“ ha demostrado ser igual de efectivo. Recientemente, se han reportado casos de inyecciones intravasculares 13, 14. La incidencia de esta complicación puede reducirse al presionar ligeramente con la sonda ecográfica evitando el colapso venoso, a la vez que se aumenta la sensibilidad del test de aspiración.
Fig. 7. Abordaje Axilar.
Fig. 8. Ecografía de los nervios mediano (NM), cubital (NC) y musculocutáneo (NMC) a nivel axilar. El nervio radial no se visualiza. AA: arteria axilar.
Extremidad Inferior
A pesar de los avances en calidad de imagen y sondas ecográficas en los últimos años, el examen ultrasonográfico en las extremidades inferiores puede llegar a ser un desafío debido a la cantidad de grasa y músculo que rodea a los nervios 15.
Bloqueo del Plexo Lumbar Posterior
Representa una de las técnicas más complejas en términos de imagen ecográfica y orientación de la aguja. Debe realizarle o supervisarse sólo por clínicos experimentados. El valor clínico de esta técnica no ha sido estudiada sistemáticamente.
Bloqueo del Nervio Femoral
El abordaje“ fuera de plano“ es el más utilizado en la rutina clínica debido a que la distancia piel“nervio es más reducida y la colocación del catéter es fácil de alcanzar gracias a que la aguja pasa paralela al eje largo del nervio femoral (Fig. 9 y 10).
Ocasionalmente, la visualización del nervio femoral puede ser difícil debido a su ubicación entre el músculo iliopsoas y las fascia. En estos casos los autores recomiendan acceder al nervio lo más lateral posible donde es más visible (en eje corto) al compararlo con un abordaje medial.
Fig. 9. Abordaje femoral.
Fig. 10. Ecografía del nervio femoral (flechas rojas) ligeramente distal al ligamento inguinal. AF: arteria femoral; VF: vena femoral.
Boqueo del Nervio Safeno
Al combinarlo con un bloqueo distal del nervio ciático está indicado en las cirugías del pie y tobillo.
El nervio safeno es una rama sensitiva del nervio femoral. Pasa junto a la arteria femoral por debajo del músculo sartorio y su abordaje se realiza en el tercio medio del muslo. La identificación ultrasonográfica del músculo sartorio es la guía más importante para la realización de este bloqueo (Fig. 11 y 12) 16. Los autores utilizan el abordaje trans-sartorial utilizando la técnica en plano.
Fig. 11. Abordaje del safeno.
Fig. 12. Ecografía del nervio safeno (NS) por debajo del músculo sartorio (MS).
Bloqueo del Nervio Obturador
Se ha demostrado que el nervio obturador provee una sensibilidad variable a la parte media del muslo, articulación de la rodilla y las articulaciones de la cadera. La rama anterior del obturador conduce vías sensitivas a la extremidad 17. Esta se visualiza como una estructura plana e hiperecoica entre el músculo pectíneo y los músculos aductores (Fig. 13 y 14), aunque puede haber variaciones anatómicas a este nivel 18, 19. El abordaje puede ser“ en plano“ o“ fuera de plano“, y los autores utilizan de 5“10ml. de anestésico local.
Fig. 13. Abordaje del Obturador.
Fig. 14. La rama anterior del nervio obturador (NO) entre los músculos pectíneo (MP), aductor largo (MAL), y aductor corto (MAC).
Bloqueo del Nervio Cutáneo Lateral
El bloqueo del nervio cutáneo lateral del muslo cerca a la espina ilíaca antero superior es útil cuando se busca anestesia completa del muslo. Es también una herramienta de diagnóstico y tratamiento de dolor crónico en esta zona, como lo ha demostrado una técnica guiada por ecografía en una serie de 10 pacientes 20.
Bloqueo del Nervio Ciático
El nervio ciático puede ser visualizado ecográficamente desde la región glútea hasta la fosa poplítea. Los autores utilizan el abordaje transglúteo como método de elección en la mayoría de los pacientes debido a que combina unas condiciones óptimas de imagen y un simple acceso al nervio ciático (Fig. 15 y 16). La cirugía de rodilla, la cirugía vascular y las amputaciones de miembros inferiores son las indicaciones más comunes para este tipo de bloqueos que pueden ser realizados con el paciente en decúbito prono o en posición lateral.
Los abordajes más distales del nervio ciático pueden ser utilizados en procedimientos quirúrgicos del tobillo o del pie. Los autores recomiendan que se realicen preferiblemente con el paciente en decúbito prono debido a una mejor imagen y visualización de la aguja. El abordaje anterior lo reservan para pacientes con problemas para la colocación.
Fig. 15. Abordaje del nervio ciático por vía glútea.
Fig. 16. El nervio ciático (NC) en la región subglútea.
Bloqueos de Tronco
Los bloqueos ilioinguinal/iliohipogástrico están descritos en niños 21 y adultos 22. Los estudios iniciales en niños mostraron tasas de éxito de hasta un 96% al utilizar guía ecográfica. La identificación de estos nervios es usualmente sencilla y se encuentran al nivel de la espina ilíaca antero“superior entre los músculos oblicuo interno y transverso abdominal (Fig. 17 y 18). En niños dosis de 0,075 ml./Kg. de anestésico local llegan a ser suficientes 23.
El uso de bloqueo tipo TAP (Plano Abdominal Transverso) está creciendo rápidamente. Se ha mostrado que la técnica provee una analgesia postoperatoria efectiva a un amplio rango de cirugías abdominales (apendicectomías, herniorrafias inguinales, prostatectomía, histerectomía, cesáreas, etc.) 24, 25.
La ecografía de la pared abdominal en la línea axilar media revela tres capas musculares: el oblicuo externo, el oblicuo interno y el músculo abdominal transverso (Fig. 19 y 20). La aguja es orientada“ en plano“ y dirigida al sitio entre las 2 últimas capas musculares donde es inyectado el anestésico local. Un estudio en cadáveres ha mostrado que las inyecciones aplicadas por encima de la cresta ilíaca cubren los dermatomas de T10“L1 26 y técnicas de múltiples inyecciones para extender la distribución anestésica han sido propuestas 27.
Para alcanzar analgesia con el bloqueo TAP es necesario inyectar volúmenes de 30 a 40 ml., lo cual se ha relacionado con altas concentraciones plasmáticas posteriores y la posibilidad de toxicidad sistémica o efecto analgésico sistémico 28.
Fig. 17. Abordaje para bloqueos ilioinguinal/iliohipogástrico.
Fig. 18. Ecografía transversa de los nervios Ilioinguinal e Iliohipogástrico (NII y NIH). Se encuentran medial a la espina ilíaca anterosuperior (EIAS). MOIA: músculo oblicuo interno abdominal; MTA: músculo transverso abdominal.
Fig. 19. Abordaje para el bloqueo tipo TAP.
Fig. 20. Pared lateral abdominal con los músculos oblicuo externo (MOE), oblicuo interno (MOI) y transverso abdominal (MTA). El anestésico local se inyecta entre las dos capas más profundas.
Técnicas Neuroaxiales
Su uso en adultos es controversial debido a la dificultad para obtener una buena imagen ecográfica por la interferencia producida por las estructuras óseas y un detrimento de la visibilidad asociado al aumento de peso y de edad 29.
La imagen del espacio epidural en adultos presenta limitaciones con la tecnología actual y habría que esperar desarrollos técnicos futuros.
El bloqueo paravertebral parece ser más prometedor debido a una mejor visualización ecográfica y actualmente hay revisiones de su aplicación en la cirugía de mama 30.
Bibliografía
1.- van Geffen GJ, Rettig HC, Koornwinder T, Renes S, Gielen MJ. Ultrasound“guided training in the performance of brachial plexus block by the posterior approach: an observational study. Anaesthesia 2007; 62: 1024““8. (PubMed)
2.- Kapral S, Greher M, Huber G, et al. Ultrasonographic guidance improves the success rate of interscalene brachial plexus blockade. Reg Anesth Pain Med 2008; 33: 253““8. (PubMed)
3 .- Soares LG, Brull R, Lai J, Chan VW. Eight ball, corner pocket: the optimal needle position for ultrasound“guided supraclavicular block. Reg Anesth Pain Med 2007; 32: 94““5. (PubMed)
4 .- Perlas A, Lobo G, Lo N, Brull R, Chan VW, Karkhanis R. Ultrasound“guided supraclavicular block: outcome of 510 consecutive cases. Reg Anesth Pain Med 2009; 34: 171““6. (PubMed)
5 .- Arcand G, Williams SR, Chouinard P, et al. Ultrasound“guided infraclavicular versus supraclavicular block. Anesth Analg 2005;101: 886““90. (PubMed) (pdf)
6.- Dingemans E, Williams SR, Arcand G, et al. Neurostimulation inultrasound“guided infraclavicular block: a prospective randomized trial. Anesth Analg 2007; 104: 1275““80. (PubMed) (pdf)
7.- Levesque S, Dion N, Desgagne MC. Endpoint for successful,ultrasound“guided infraclavicular brachial plexus block. Can J Anaesth 2008; 55: 308. (PubMed)
8.- Desgagnes MC, Levesque S, Dion N, et al. A comparison of a single or triple injection technique for ultrasound “guided infraclavicular block: a prospective randomized controlled study. Anesth Analg 2009; 109: 668““72. (PubMed) (pdf)
9.- Handoll HH, Koscielniak“Nielsen ZJ. Single, double or multiple injection techniques for axillary brachial plexus block for hand, wrist or forearm surgery. Cochrane Database Syst Rev 2006; CD003842. (PubMed)
10.- Ay S, Akinci M, Sayin M, Bektas U, Tekdemir I, Elhan A. The axillary sheath and single“injection axillary block. Clin Anat 2007; 20:57““63. (PubMed)
11.- Clendenen SR, Riutort K, Ladlie BL, Robards C, Franco CD, Greengrass RA. Real“time three“dimensional ultrasound“assistedaxillary plexus block defines soft tissue planes. Anesth Analg 2009;108: 1347““50. (PubMed) (pdf) (video)
12.- Chan VW, Perlas A, McCartney CJ, Brull R, Xu D, Abbas S. Ultrasound guidance improves success rate of axillary brachial plexus block. Can J Anaesth 2007; 54: 176““82. (PubMed)
13.- Robards C, Clendenen S, Greengrass R. Intravascular injection during ultrasound-guided axillary block: negative aspiration can be misleading. Anesth Analg 2008; 107: 1754““5. (PubMed) (pdf)
14.- Zetlaoui PJ, Labbe JP, Benhamou D. Ultrasound guidance for axillaryplexus block does not prevent intravascular injection. Anesthesiology 2008; 108: 761. (PubMed) (pdf) (epub)
15 Saranteas T. Limitations in ultrasound imaging techniques in anesthesia: obesity and muscle atrophy? Anesth Analg 2009; 109:993““4. (PubMed) (pdf)
16 Krombach J, Gray AT. Sonography for saphenous nerve block near the adductor canal. Reg Anesth Pain Med 2007; 32: 369““70. (PubMed)
17.- Helayel PE, da Conceicao DB, Pavei P, Knaesel JA, de Oliveira Filho GR. Ultrasound“guided obturator nerve block: a preliminary report of a case series. Reg Anesth Pain Med 2007; 32: 221““6. (PubMed)
18.- Anagnostopoulou S, Kostopanagiotou G, Paraskeuopoulos T, Alevizou A, Saranteas T. Obturator nerve block: from anatomy to ultrasound guidance. Anesth Analg 2008; 106: 350““1 (author reply 350-1). (PubMed) (pdf)
19.- Saranteas T, Anagnostopoulou S, Chantzi C. Obturator nerve anatomy and ultrasound imaging. Reg Anesth Pain Med 2007; 32: 539““40. (PubMed)
20.- 34 Hurdle MF, Weingarten TN, Crisostomo RA, Psimos C, Smith J. Ultrasound“guided blockade of the lateral femoral cutaneous nerve: technical description and review of 10 cases. Arch Phys Med Rehabil 2007; 88: 1362““4. (PubMed)
21.- Willschke H, Marhofer P, Bosenberg A, et al. Ultrasonography for ilioinguinal/iliohypogastric nerve blocks in children. Br J Anaesth 2005; 95: 226““30. (PubMed) (pdf)
22.- Eichenberger U, Greher M, Kirchmair L, Curatolo M, Moriggl B. Ultrasound“guided blocks of the ilioinguinal and iliohypogastric nerve: accuracy of a selective new technique confirmed by anatomical dissection. Br J Anaesth 2006; 97: 238““43. (PubMed) (pdf)
23.- Willschke H, Bosenberg A, Marhofer P, et al. Ultrasonographicguided ilioinguinal/iliohypogastric nerve block in pediatric anesthesia: what is the optimal volume? Anesth Analg 2006; 102: 1680““4. (PubMed) (pdf)
24.- Carney J, McDonnell JG, Ochana A, Bhinder R, Laffey JG. The transversus abdominis plane block provides effective postoperative analgesia in patients undergoing total abdominal hysterectomy. Anesth Analg 2008; 107: 2056““60. (PubMed) (pdf)
25.- McDonnell JG, O“Donnell B, Curley G, Heffernan A, Power C, Laffey JG. The analgesic efficacy of transversus abdominis plane block after abdominal surgery: a prospective randomized controlled trial. Anesth Analg 2007; 104: 193““7. (PubMed) (pdf)
26.- Tran TM, Ivanusic JJ, Hebbard P, Barrington MJ. Determination of spread of injectate after ultrasound“guided transversus abdominis plane block: a cadaveric study. Br J Anaesth 2009; 102: 123““7. (PubMed) (pdf)
27.- Barrington MJ, Ivanusic JJ, Rozen WM, Hebbard P. Spread of injectate after ultrasound“guided subcostal transversus abdominis plane block: a cadaveric study. Anaesthesia 2009; 64: 745““50. (PubMed)
28.- Kato N, Fujiwara Y, Harato M, et al. Serum concentration of lidocaine after transversus abdominis plane block. J Anesth 2009; 23: 298““300. (PubMed)
29.- Marhofer P, Bosenberg A, Sitzwohl C, Willschke H, Wanzel O, Kapral S. Pilot study of neuraxial imaging by ultrasound in infants and children. Paediatr Anaesth 2005; 15: 671““6. (PubMed)
30.- Hara K, Sakura S, Nomura T, Saito Y. Ultrasound guided thoracic paravertebral block in breast surgery. Anaesthesia 2009; 64: 223““5. (PubMed)
Carlos Alberto Romero Bedoya Médico Interno Residente de Anestesiología y Reanimación Mikel Batllori FHEA Servicio de Anestesiología y Reanimación Complejo Hospitalario de Navarra
























E