 M. Mariscal Flores. M. Caro Cascante. P. Peralta Rodríguez. C. Fernández Izquierdo.
M. Mariscal Flores. M. Caro Cascante. P. Peralta Rodríguez. C. Fernández Izquierdo.
Servicio de Anestesilogía y Reanimación. . Hospital Universitario de Getafe.
Cómo citar este artículo: Mariscal Flores, M., Caro Cascante, M., Peralta Rodríguez, P., & Fernández Izquierdo, C. (2012). Rotura del neumotaponamiento de un tubo endotraqueal al introducirlo mediante un fibroscopio nasal en una paciente despierta. Revista Electrónica AnestesiaR, 4(11), 7. https://doi.org/10.30445/rear.v4i11.415
Mujer de 51 años que va a ser intervenida de una timpanoplastia con mastoidectomía, para la extirpación de un colesteatoma.
Antecedentes personales
Edad: 51 años.
Peso: 70 Kg. Talla: 160 cm.
Hipertensión.
Dislipidemia.
Diabetes Mellitus tipo 1.
Exploración de Vía Aérea
Factores de riesgo de intubación:
– Mallampati: II/IV.
– Distancia tiromentoniana: > 6,5cm.
– Distancia esternomentoniana: >12,5cm.
– Distancia interdentaria: >3,5 cm.
– Mordida: 2/3.
– Cuello: 38 cm.
Factores de riesgo de ventilación:
– No presentaba ninguno.
Se trata de una paciente con posibilidad de intubación difícil y buena ventilación con mascarilla facial.
El día 21/11/11, esta paciente después de ser anestesiada (TIVA) y relajada (Rocuronio) se la despierta y se suspende la cirugía, por haberse presentado un escenario de situación“ no intubable, no ventilable“.
Tras presentar un Cormack-Lehane III/IV con laringoscopio Macintosh, se intenta intubar en un segundo intento con ayuda de un introductor Frova, sin éxito.
Posteriormente se utiliza un videolaringoscopio McGrath, produciéndose lesión en la mucosa orofaríngea y sangrado, originándose dificultad de ventilación con saturaciones de 60% y se decide despertar a la paciente tras un último intento de introducir una mascarilla laríngea Fastrach y fracasando también. Se administra Sugammadex a dosis de 16 mg./Kg. (dosis rocuronio de 1,2 mg./Kg.) y espontáneamente en unos 3 minutos, comienza a respirar la paciente.
Se le entrega un informe a la paciente y familiares, explicando la causa de haberla despertado y describiendo la situación. Se le comunica que la próxima vez se le intubará despierta para mayor seguridad.
El día 15/2/12
La paciente es programada para cirugía y explicándole exhaustivamente lo que se le va hacer, intubación despierta con fibrobroncoscopia, pasa a quirófano.
Se realiza anestesia local:
Nariz: con una mezcla de 3 ml. de lidocaína al 5% + 3 ml de lidocaína al 2% + 1 ml. de oximetazolina, se introducen 2 lentinas en cada narina.
Cavidad orofaríngea: es anestesiada con varios puff de Xilocaina 10%, con desplazamiento lateral de la lengua con un depresor, para bloquear mejor el nervio glosofaríngeo usamos unos hisopos con lidocaína al 5%, varios toques de 1 minuto en cada pliegue palatogloso anterior, tras esperar unos 5-6 minutos, al introducir la cánula oral VAMA para deslizar el fibrobroncoscopio (FBO) con el tubo endotraqueal (TET), la paciente presenta naúseas importantes que nos impiden realizar esta técnica por vía oral, por lo que decidimos introducir el FBO por la nariz con un TET flexo metálico Nº 7.
Resto de la anestesia tópica de la glotis y la traquea se realiza con la técnica“ as you go“ a través del canal de trabajo del fibrobroncoscopio.
Se oxigena a la paciente durante el procedimiento, inicialmente con gafas nasales por la nariz y posteriormente, administrando oxígeno a través de las mismas gafas nasales pero dejándolas en la boca.
La sedación fue mínima con 2 mg. de midazolam, siendo una paciente muy colaboradora.
Procedimiento
Se introduce el FBO por nariz, sin dificultad, según los otorrinos parecía presentar una desviación ósea posterior del tabique nasal.
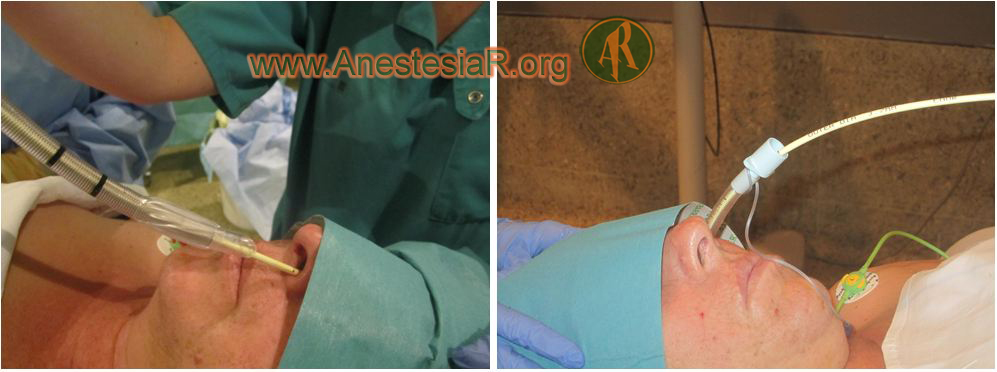
Tras anestesia local por el canal de trabajo a través de un catéter epidural con 2 ml. de lidocaína al 2% y esperando unos 3 minutos, anestesiamos las cuerdas vocales, glotis, aritenoides y pasamos a la traquea, donde la anestesiamos con otros 2 ml. de lidocaína 2% y esperando otros 3 minutos, dejamos el FBO a 3-4 cm. de la carina.
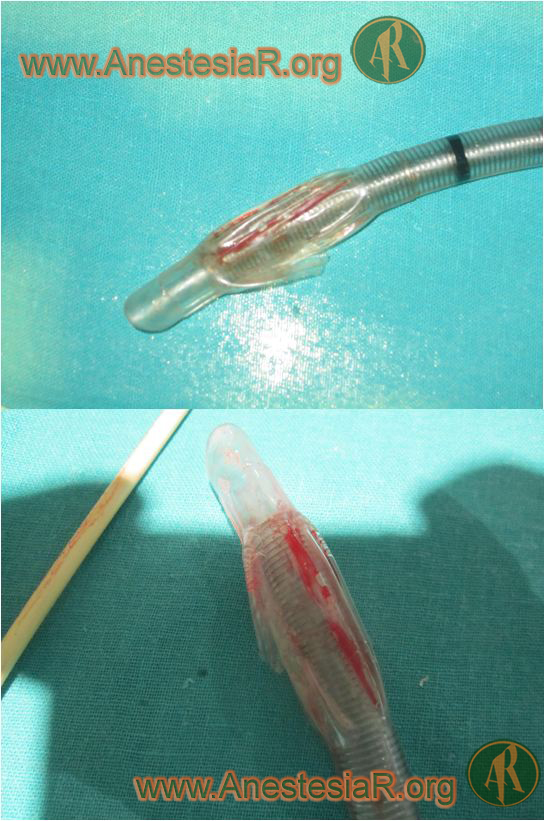
Se intenta pasar el TET por la nariz, pero existiendo cierta resistencia, lo sacamos y lo introducimos de nuevo sin forzar, pasando a la traquea y al hinchar el manguito del neumotaponamiento, este no se llena, por lo que deducimos que se ha roto.
Introducimos un intercambiador pediátrico a través del TET, sacamos éste y a través del intercambiador introducimos de nuevo otro TET Nº 6,5.
Se mira el TET del Nº 7, y se observa que presenta sangre y está rasgado.
Conclusión:
– El tubo se debió rasgar por una irregularidad en el tercio posterior del tabique óseo nasal.
– Es importante utilizar intercambiadores para cambiar el TET en situaciones donde la intubación ha sido difícil, para mayor seguridad de la misma.

 M. Mariscal Flores. M. Caro Cascante. P. Peralta Rodríguez. C. Fernández Izquierdo.
M. Mariscal Flores. M. Caro Cascante. P. Peralta Rodríguez. C. Fernández Izquierdo.


Me parece interesante el caso exponiendo una complicación que podriamos calificar como «menor» que es la comprobación de la rotura de un balón de neumotaponamiento una vez que el tubo esta normoposicionado en la vía aerea. Sin duda la mejor opción y menos invasiva es el cambio de este a través de una guía, sin tener que iniciar de nuevo todo el procedimiento (aunque esta paciente que describís parecia colaboradora, no olvidemos que no debe ser una situacion agradable que te intuben despierto).
Queria unicamente incidir en que las situaciones de «no ventilable, no intubable» se dan, con poca frecuencia por suerte para nosotros, y los que trabajamos en hospitales en que no disponemos de reversores de la relajación no nos arriesgamos por lo general a relajar al paciente sin comprobar antes de la inducción que es ventilable, excluyendo por supuesto las situaciones de estómago lleno en que usamos succinilcolina.
Que nunca pasa nada …. hasta que te pasa a ti.
perdón por la errata… la comprobación de que es ventilable se hace por supuesto tras la inducción.
La rotura del balón tras la intubación exitosa en el contexto de intubación difícil no es muy infrecuente, pero al menos a mi me ha pasado en 2 ó 3 ocasiones, en dos de ellas utilizando Airtraq y la causa es la forma en la que se ha lubricado el tubo, es decir, movilizarlo dentro del canal del Airtraq arriba y abajo en lugar de como te indica el fabricante. Un caso fue en una obesidad mórbida, donde gracias a la guía Frova pudimos realizar un intercambio de tubo. Otro caso fue en una intubación con fibro, despierto, tras la inducción e inicio de ventilación mecánica, se evidencia la fuga de aire. De nuevo el intercambiar el tubo con Frova fue la salvación.
El problema es que en algunas ocasiones la rotura del manguito no se evidencia hasta el inicio de la ventilación con presión positiva y que una vez intubado el paciente solemos proceder a la inducción enseguida que hemos comprobado por capnografía la correcta posición del mismo, por tanto hay que recurrir a una técnica diferente para volver a intubar.
Quisisera saber la referencia bibliográfica de la técnica «as you go» para revisarla.
Muchas gracias.