López Ruiz S (1), Hernanz Rodríguez GM (2), Padrón Ruiz O (2), Ojeda Betancor N (3).
(1) Médico residente de tercer año en Anestesiología, reanimación, y terapéutica del dolor, Hospital Universitario Doctor Negrín de Gran Canaria.
(2) Médico adjunto especialista en Anestesiología, reanimación, y terapéutica del dolor, Hospital Universitario Doctor Negrín de Gran Canaria.
(3) Jefe de sección de la Unidad de Reanimación, Servicio de Anestesiología, reanimación, y terapéutica del dolor del Hospital Universitario Doctor Negrín de Gran Canaria.
Cómo citar este artículo: López Ruiz, S., Hernanz Rodríguez , G. M. ., Padrón Ruiz, O., & Ojeda Betancor, N. (2021). Síndrome Post-UCI: El precio de sobrevivir a reanimación. Revista Electrónica AnestesiaR, 13(9). https://doi.org/10.30445/rear.v13i9.956
Introducción
La esperanza de vida en los países desarrollados es cada vez mayor, ello conlleva inevitablemente que la pirámide poblacional se ensanche cada vez más en lo que antes era su vértice y que el porcentaje de personas mayores de 65 años pueda superar el 20% en 2050 en occidente.
Por otro lado, las unidades de cuidados intensivos cuentan cada vez con más innovaciones tecnológicas y biomédicas que han provocado una mejora en las tasas de supervivencia a los 28 días de ingreso, y ello no se ha visto acompañado de una mejora en la calidad de vida de estos pacientes que se van de alta de nuestras unidades.
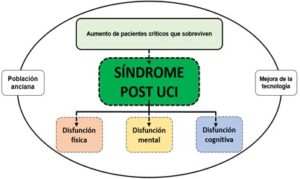
Si tenemos en cuenta la esperanza de vida y que en el futuro inmediato seremos más capaces de dar cuidado a los pacientes que nos ingresen en estado de shock grave, cada vez tendremos más población en riesgo de sufrir la reciente y aún desconocida entidad acuñada en 2010 por la sociedad de cuidados críticos (1) (Society of Critical Care Medicine): Síndrome post-UCI.
Podemos definirlo como el conjunto de síntomas físicos, cognitivos y mentales provocados por el hecho de estar ingresado en una unidad de cuidados intensivos y que conllevan un deterioro en la calidad de vida tras el alta, influyendo en el pronóstico a largo plazo del paciente. El ingreso podría asimismo afectar a los familiares del paciente, entendiéndolo como Síndrome post-UCI familiar.
Nuestro propósito con la presente revisión es doble. Por un lado, concienciar a todos los lectores y dar visibilidad a esta entidad y por otro realizar una revisión bibliográfica para comprobar si existe evidencia científica en la prevención y el tratamiento del mismo que implique un cambio en nuestro quehacer diario.
Fisiopatología del síndrome post-UCI.
Este síndrome debe entenderse como un todo. Sin embargo, para mejorar su comprensión lo vamos a dividir en disfunción física, cognitiva y psicológica (Figura 1).
Disfunción física.
Cualquier paciente con debilidad provocada por su estado crítico y que no estaba presente previo al ingreso. Se entiende como debilidad adquirida en UCI cuando el paciente presenta menos de 48 puntos en la escala del consejo de investigación médica (MRC) en dos exploraciones separadas 24 horas, y que puede estar provocada por neuropatía, miopatía o ambas. Su incidencia es del 40% siendo la polineuropatía la más frecuente.
Su origen es multifactorial, participando la isquemia microvascular, que conlleva isquemia nerviosa, la disfunción de los canales de sodio voltaje dependiente, el estado catabólico, la atrofia muscular por la inmovilidad, etc. Todo ello contribuye a un aumento de los días de conexión a ventilación mecánica, de ingreso en UCI y en el hospital, y un aumento de la mortalidad (2).
Disfunción psicológica.
Los pacientes en estado crítico van a presentar grandes niveles de estrés no solo físico sino psicológico durante su ingreso. Entre los supervivientes, se estima que podrían presentar depresión un 30% de los pacientes, ansiedad un 70% y estrés postraumático (SEPT) un 10-50% (entendido como recuerdos angustiosos, pesadillas nocturnas, insomnio, malestar psicológico con esfuerzos por evitar el recuerdo) que puede persistir hasta 14 años tras el alta y siendo más prevalente en el trauma (hasta 60%), y en pacientes con bajo nivel educativo, abuso de alcohol o patología psiquiátrica previa.
Entre los factores estresantes que cualquier paciente crítico podría experimentar durante su ingreso se encuentran los procesos invasivos, la sedación ligera, el fallo respiratorio, el estado inflamatorio, la activación del eje hipotalámico-pituitario-adrenal, los niveles altos de catecolaminas, la reducción de la autonomía, las barreras comunicativas o el delirium (3).
Disfunción cognitiva
El ingreso va a provocar que los pacientes presenten al alta alteraciones de la memoria, de la función ejecutiva, del lenguaje, de la atención o de la orientación temporo-visual-espacial que pueden permanecer presentes incluso 6 años después, incrementando además el riesgo de desarrollo de demencia.
Las fluctuaciones en los niveles de glucosa pueden desencadenar estos síntomas y existe una fuerte evidencia para asociar el delirium en la UCI con el riesgo de presentar disfunción cognitiva a largo plazo (4).
Síndrome post-UCI familiar.
Del mismo modo, los familiares, cuidadores de estos pacientes con ingresos prolongados, están en riesgo de desarrollo de depresión, ansiedad, o estrés postraumático, con un deterioro en su calidad de vida, pudiendo suponer incluso la pérdida del empleo. En una revisión de 2012 (5) se expone que hasta el 20% de los familiares tuvieron que dejar su empleo, sin poder recuperarlo el 29% tras el alta del paciente.
Por lo tanto, la presencia de disfunción física, mental y/o cognitiva que da lugar al síndrome post-UCI va a suponer una marcada disminución de la calidad de vida de los pacientes, sin poder retomar su puesto laboral ni volver al estado previo al ingreso y es por ello que debemos concienciarnos y darle la importancia que se merece.
Métodos
La revisión ha sido extraída de la base de datos MEDLINE a través de PUBMED, utilizando en su búsqueda los siguientes términos MESH: “Critical care”, “Critical illness”, “Stress Disorders, post-traumatic”, “rehabilitation”, junto con los siguientes términos en el buscador general de pubmed “Intensive care unit-acquired weakness”, “Post-intensive care syndrome” y “early mobility”.
Obtuvimos artículos que fueran revisiones o metaanálisis y rechazamos los publicados previos a 2012. Excluimos los artículos realizados en población pediátrica y otros que no estuvieran publicados en inglés o español.
Resultados
Dentro de cada tipo de disfunción que engloba el síndrome post-UCI, la bibliografía obtenida más extensa fue en lo referente al tratamiento y prevención de la disfunción física, centrándonos en concreto en la debilidad adquirida en la unidad de cuidados intensivos, con un total de 5 artículos, una revisión sistemática, un metaanálisis, una revisión narrativa, clínica y de la literatura. (6) (7) (8) (9) (10).
En relación a la disfunción mental y cognitiva, seleccionamos 4 artículos, todos en referencia al síndrome post-UCI (11) (12) (13) (14).
Para hacer más comprensibles los resultados, los organizaremos en función de si las medidas preventivas y de tratamiento van dirigidas a la función mental, cognitiva o física.
Físico.
Reducir el tiempo de inmovilización de los pacientes ingresados es una medida importante para prevenir la debilidad adquirida en UCI. Programas de rehabilitación temprana, entendida como aquella que se realiza en menos de tres días desde el ingreso, con ejercicios de fisioterapia muscular periférica y respiratoria han demostrado una reducción significativa en la incidencia de debilidad adquirida en UCI (OR 0.42) así como menor puntuación en la escala MRC (OR 0.38) (tabla 1), siendo comparada con la rehabilitación llevada a cabo de manera habitual en cada unidad.
Las sesiones deben ser diarias, si bien no hay suficiente evidencia como para especificar la duración o la cantidad de sesiones al día. La intensidad de la sesión debe ir en función de lo que permita el estado del paciente, y se deben combinar ejercicios de fuerza de miembros junto con ejercicios de mejora de la fuerza respiratoria, ya que la mejora de la primera puede beneficiar a la segunda.
La presencia de sedación o catéteres no debería ser un impedimento, aunque la vía femoral puede serlo para el inicio de la deambulación. Se deben establecer en cada unidad criterios de exclusión como tensión arterial media menor de 65 mmHg o saturación mediante pulsioximetría menor de 90%. En un estudio con pacientes en diagnosticados de insuficiencia respiratoria, ocurrieron 14 efectos adversos de 1449 sesiones de rehabilitación (15).
Para el éxito de la rehabilitación temprana, es prioritario concienciar a todo el equipo que trabaje en la unidad (auxiliares, enfermería…) sobre los beneficios que se derivan de la movilización precoz, generando una cultura de trabajo orientado a ello.
En la bibliografía revisada, la rehabilitación temprana también aumenta los días vivos y fuera del hospital (9,69 días, medidos hasta 180 días) pero no disminuye la incidencia de delirium, ansiedad hospitalaria o la mortalidad. Un importante sesgo podría ser el no conocer el estado físico del paciente previo al ingreso.
Otras medidas pueden ser minimizar la sedación, evitar la pauta temprana de nutrición parenteral y el control estricto de los niveles de glucemia, desconociendo cual es el rango idóneo (parece que niveles intermedios son óptimos).
Mental.
Lo más importante es la identificación temprana de los grupos que se encuentran en riesgo de sufrir un síndrome de estrés post-traumático (SEPT), como los ingresos de larga estancia, población con antecedentes de patología afectiva, el destete complicado, la sedación prolongada (más de 48 horas), etc.
La intervención psicológica temprana con equipos especializados ha demostrado reducir la prevalencia de ansiedad, depresión o estrés postraumático a la mitad (16).
No parece que los inhibidores de la recaptación de serotonina y noradrenalina (IRSN) o los inhibidores de la recaptación de serotonina (ISRS) sean efectivos en la prevención del SEPT, pero sí pueden tener un rol en su tratamiento.
La transición de los pacientes desde que se decide el alta a la planta de hospitalización parece ser un momento importante, por la sensación de soledad y abandono, tanto en el paciente como en la familia, que este momento puede generar. Es por ello, que ciertas instituciones de países como Alemania, Japón o Australia crean las unidades de seguimiento de pacientes dados de alta de UCI, aun sin haber demostrado una reducción significativa en la presencia de SEPT.
La medida que sí ha demostrado disminuir la incidencia de SEPT es la creación de diarios de UCI. Estos diarios, nacidos en Europa y extendidos por otras culturas como la japonesa o la australiana, serían un archivo donde en lenguaje cotidiano los médicos, enfermeros y familiares del paciente escriben unas palabras diariamente con los momentos más relevantes del ingreso. De esta manera, el paciente al alta recibe el diario y puede trabajar con ayuda psiquiátrica-psicológica en su recuperación. A pesar de haber demostrado reducir la incidencia de SEPT de un 13% a un 5% en grupos de riesgo tras el alta de UCI (17) un ensayo aleatorizado reciente (18) publicado en marzo de 2020 y realizado con 126 pacientes que ingresaron en UCI más de 24 horas, no demostró reducir significativamente la aparición de SEPT a los tres meses tras el alta.
Cognitivo.
El factor de riesgo más importante en el que podemos incidir para evitar la disfunción cognitiva tras el alta es la presencia de delirium durante la estancia del paciente en la unidad.
Las guías de dolor, agitación y delirium publicadas en Critical Care Medicine en 2013 y revisadas en 2018 (19) se posicionan en contra del uso de fármacos tanto para la prevención como para el tratamiento del mismo, ya sean benzodiacepinas, estatinas, antipsicóticos u otros de acción corta. Del mismo modo sugieren que una estrategia no farmacológica con múltiples componentes como la higiene del sueño, el uso de tapones, gafas, la movilización temprana o minimizar luz y ruido podrían no solo prevenir su aparición sino acortar su duración.
Dado que desconocemos un tratamiento del todo efectivo, va a ser clave la prevención, la identificación de grupos de riesgo como pacientes con edad avanzada y la detección precoz. Para ello, el uso de escalas como la Richmond Agitation-Sedation Scale (RASS), Confusion Assessment Method for the Intensive Care Unit (CAM-ICU) o Intensive Care Delirium Screening Checklist (ICDSC) va a presentar una función doble: Por un lado, monitorizar constantemente el nivel de sedación y diagnosticarlo de manera precoz, y por otro implicar al equipo de enfermería en el cuidado constante de este aspecto del paciente, de una manera sencilla y reproducible.
Como ya ocurría con el desarrollo de debilidad adquirida en UCI, las fluctuaciones en los niveles de glucemia pueden predecir las secuelas cognitivas de los pacientes, es por ello que debemos mantener una estricta monitorización de los niveles de glucosa.
Discusión
Cuando un paciente ingresa en estado crítico en una unidad de cuidados intensivos, tendemos a establecer, como primer objetivo entre nuestras preocupaciones, un tratamiento precoz y agresivo que garantizase el alta del paciente de la unidad, sin siquiera pensar en las consecuencias que podría tener per se el ingreso, la calidad de vida previa o la que va a tener en el futuro inmediato.
Existen estudios donde se recogen las preocupaciones que tienen los sanitarios de cuidados intensivos con respecto a la situación del paciente tras el alta, documentando que el 80% de las personas que trabajan en la misma nunca han hablado del síndrome post-UCI y que menos del 15% presenta un plan para mitigarlo (20).
Con esta revisión, pretendemos cambiar en cierto modo el enfoque que damos usualmente a los pacientes. Es necesario dar apoyo familiar continuo, ya que esta puede formar parte del síndrome. Tenemos que ser conscientes de que el alta no es nuestra única meta, ya que la calidad de vida final y, por ende, el grado de dependencia, serán fines igual de importantes.
Debemos incidir en los grupos de riesgo comentados, así como en la prevención de cada apartado del síndrome y cambiar la cultura de nuestra unidad de cuidados intensivos, implicando a todo el personal para que el objetivo final no sea sobrevivir a reanimación, sino hacerlo sin que el precio sea la dependencia física, cognitiva y/o mental.
Bibliografía
1 Needham DM, Davidson J, Cohen H, Hopkins RO, Weinert C, Wunsch H,et al: Improving long-term outcomes after discharge from intensive care unit: Report from a stake-holders’ conference. Crit Care Med 2012; 40: 502-509. (PubMed)
2 Stevens RD, Downy DW, Michaels RK, Mendez – Tellez PA, Provonost PJ, Needham DM. Neuromuscular dysfunction acquired in critical illness: a systematic review. Intensive Care Med. 2007; 33: 1876-91. (HTML)
3 Bienvenu OJ, Gerstenblith Ted-Avi. Posttraumatic Stress Disorder Phenomena After Clitical Ilness. Crit care clinics 2017; 33: 649-658 (PubMed)
4 Pandharipande PP, Girard TD, Jackson JC et al. Long-term cognitive impairment after critical ilness. N. England. J. Med. 2013; 369: 1306-16. (NEJM)
5 Hopkins RO, Girard TD. Medical and economic implications of cognitive and psychiatric disability of survivorship. Semin Resp Crit Care Med 2012; 33 (4): 348-56. (PubMed)
6 Sosnowski K, Lin F, Marion L, White H. Early rehabilitation in the intensive care unit: An integrative literature review. Australian Critical Care 2015; 28 216-225 (PubMed)
7 Hermans G, Van den Bergue G. Clinical review: intensive care unit acquired weakness. Critical care. 2015; 19 (274) (PubMed)
8 Fuke R, Hifumi T, Kondo Y et al. Early rehabilitation to prevent postintensive care síndrome in patients with critical illness: a systematic review and meta-analysis. BMJ open 2018; 8 doi: 10.1136/bmjopen-2017-019998. (BMJ)
9 Tipping, C.J., Harrold, M., Holland, A. et al. The effects of active mobilisation and rehabilitation in ICU on mortality and function: a systematic review. Intensive Care Med 43, 171–183 (2017). https://doi.org/10.1007/s00134-016-4612-0
10 Vanhorebeek, I., Latronico, N. & Van den Berghe, G. ICU-acquired weakness. Intensive Care Med, 2020; 46, 637-653 https://doi.org/10.1007/s00134-020-05944-4
11 Lane-Fall M, Kuza C, Fakhry S, Kaplan L. The lifetime effects of injury. Anest Clinics 2019; 37: 135-150 (PubMed)
12 Harvey M, Davidson J. Postintensive care síndrome: Right care, right now…and later. Critical Care Medicine, 2016; 44(2):381-385 (PubMed)
13 Inoue S, Hatakeyama J, Kondo Y, Hifumi T. Post-intensive care síndrome: Its pathophysiology prevention, and future directiones; Acute Medicine & Surgery, 2019; 6 233-246. (PMC)
14 Mehlhorn J, Freytag A, Schmidt K et al. Rehabilitation interventions for postintensive care syndrome: A systematic Review. Critical Care Medicine, 2014; 42(5):1263–1271. (PubMed)
15 Bailey P, Thomsen GE. Spuhler VJ, Blair R, Jewkes J, Bezdjian L, et al. Early activity is feasible and safe in respiratory failure patients. Crit care Med 2007; 35 (1): 139-45 (PubMed)
16 Peris, A., Bonizzoli, M., Iozzelli, D. et al. Early intra-intensive care unit psychological intervention promotes recovery from post traumatic stress disorders, anxiety and depression symptoms in critically ill patients. Crit Care 2011; 15, R41. https://doi.org/10.1186/cc10003
17 Jones, C., Bäckman, C., Capuzzo, M. et al. Intensive care diaries reduce new onset post traumatic stress disorder following critical illness: a randomised, controlled trial. Crit Car, 2010; 14, R168. https://doi.org/10.1186/cc9260
18 Wang, S., Xin, H., Chung Lim Vico, C. et al. Effect of an ICU diary on psychiatric disorders, quality of life, and sleep quality among adult cardiac surgical ICU survivors: a randomized controlled trial. Crit Care 2020; 24, 81. https://doi.org/10.1186/s13054-020-2797-7
19 Devlin J, Skrobik Y, Gélinas C, Needham D, Slooter A,Pandharipande PP, et al. Clinical Practice Guidelines for the Prevention and management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patiens in the ICU. Crit Care Med 2020; 46 (9): e825-e873 (PubMed)
20 Govindan S, Iwashyna TJ, Watson SR, Hyzy RC, Miller MA. Issues of survivorship are rarely addressed during intensive care unit stays. Baseline results from a statewide quality improvement collaborative. Ann Am Thorac Soc. 2014; 11(4):587–591. doi:10.1513/AnnalsATS.201401-007BC (PubMed)