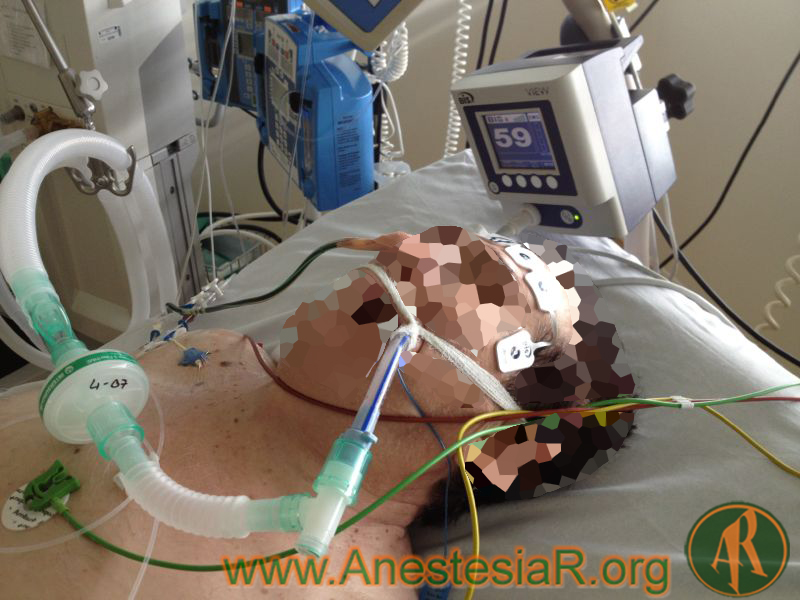
 García Bellón Mª *, Paz Martín D **, Martín Jiménez MJ ***, Fernando Pérez Martín ****. Hospital Virgen de la Salud Toledo
García Bellón Mª *, Paz Martín D **, Martín Jiménez MJ ***, Fernando Pérez Martín ****. Hospital Virgen de la Salud Toledo
Cómo citar este artículo: García Bellón, M., Paz Martín, D., Martín Jiménez, M., & Pérez Martín, F. (2013). Utilización del BIS para monitorizar la profundidad anestésica en el coma inducido con Propofol en un paciente con estatus epiléptico refractario. Revista Electrónica AnestesiaR, 5(10), 2. https://doi.org/10.30445/rear.v5i10.328
El estatus epiléptico (EE) es una emergencia neurológica que debe ser tratada de manera precoz para disminuir su elevada morbi-mortalidad. La monitorización de la actividad cortical es esencial en el manejo del EE. La monitorización EEG continua diagnostica actividad crítica e intercrítica, grafoelementos epileptiformes, evalúa la profundidad anestésica y ofrece patrones pronósticos. Su limitada disponibilidad y la complejidad de su interpretación hace del BIS (Bispectral Index Signal) una herramienta más sencilla para la monitorización de la profundidad del coma inducido.
Caso Clínico
Paciente varón de 51 años con antecedentes de Diabetes Mellitus tipo II, discectomía y artrodesis L4-L5 y L5-S1. En 2.008 fue intervenido de meningioma atípico gigante en región parietal derecha, con radioterapia posterior. En 2.009, secundario al tratamiento esteroideo prolongado, sufrió un cuadro de insuficiencia suprarrenal.
En 2.012, tras cuadro progresivo de un mes de evolución de debilidad hemicorporal izquierda y cefaleas, se realizó control de RMN, observándose recidiva del tumor (Figuras 1 y 2).
Figuras 1 y 2.
El paciente fue reintervenido quirúrgicamente mediante reapertura de la craneotomía previa, consiguiéndose la exéresis tumoral macroscópica completa. El procedimiento quirúrgico transcurrió sin incidencias. En el postoperatorio inmediato presentó crisis parciales simples motoras, hemicorporales izquierdas, yuguladas tras tratamiento anticomicial con valproato y levetiracetam.
Tras 48 horas el paciente presentó fístula de líquido cefalorraquídeo, con cefalea y disminución del nivel de consciencia. Se realizó punción urgente de la colección, extrayéndose material purulento y, posteriormente, LCR en cuyo cultivo crecería Kleibsella Pneumoniae. Se trató con vancomicina y meropenem, desescalándose después según antibiograma.
Fue reintervenido de forma urgente, realizándose reapertura y colocación de drenaje de Jackson epidural.
Tras la intervención presentó disminución de nivel de conciencia y crisis comiciales parciales, en esta ocasión de predominio en hemicuerpo derecho, que no cedieron con tratamiento anticomicial.
Ante la sospecha de estatus epiléptico se trasladó a Reanimación para intubación orotraqueal de secuencia rápida y posterior sedación.
El paciente fue sedado con propofol, a dosis variables entre 3 y 5 mg./kg./h.
Se monitorizó el grado de profundidad anestésica mediante BIS, manteniendo valores medios entre 25 y 35. El valor medio del índice de calidad de la señal fue superior a 80. La tasa de brote-supresión se mantuvo en valores medios de 40.
Inicialmente se asoció valproato y levetiracetam, sin alcanzar rango terapéutico de valproato, sustituyéndose éste por fenitoína.
Tras 4 días se realizó ventana de sedación, realizando EEG, que descartó la existencia de descargas epileptiformes (Figuras 3 y 4).
Figura 3.- Trazado EEG realizado en paciente sedado con propofol. Predomino de ritmos lentos, generalizados, de predominio Delta, con escasa diferenciación topográfica. BIS 15-20. Arreactivo a estímulos auditivos, luminosos, táctiles y dolorosos. Se observa actividad focal en región centroparietal derecha, en relación con lesión orgánica de base. No se registraron crisis clínicas ni eléctricas.
Figura 4.- Trazado EEG realizado 1 hora tras suspensión de perfusión de propofol. Recuperación topográfica de los ritmos cerebrales. Se registra actividad cerebral en el rango Beta y alfa. Reactivo a estímulos verbales y dolorosos. Aceleración de las frecuencias. No se registraron crisis clínicas ni eléctricas.
Los controles electroencefalográficos durante los días posteriores mostraron una mejoría progresiva de los ritmos de base, con aceleración de las frecuencias y mayor reactividad a estímulos, descartándose actividad crítica.
Al séptimo día el paciente fue extubado, manteniéndose consciente, orientado y colaborador, con exploración neurológica similar previa al ingreso, por lo que se decidió alta a planta.
Introducción
El estatus epiléptico es una emergencia neurológica que debe ser diagnosticada y tratada lo antes posible para minimizar la incidencia de su elevada morbi-mortalidad (1).
Actualmente, todavía no hay un consenso claro en la definición de estatus epiléptico. Los intervalos de tiempos en los que el paciente debía presentar actividad crítica se han ido reduciendo progresivamente ( 2), desde los 30 minutos hasta los 5 minutos según algunos autores (3).
A esta difícil definición hay que añadir los distintos subtipos de estatus epilépticos, que se pueden clasificar como convulsivos, no convulsivos, refractarios.
STATUS EPILEPTICO
Según la Neurocritical Care Society Status Epilepticus Guideline Writing Committee el estatus epiléptico, se define como 5 minutos o más de actividad crítica continua ya sea eléctrica o clínica, o actividad crítica recurrente sin recuperación a su situación basal entre crisis.
* STATUS EPILEPTICO CONVULSIVO
El diagnóstico del estatus epiléptico convulsivo se fundamenta en la clínica, y se apoya en los hallazgos electroencefalográficos.
Se define como la presencia de convulsiones asociadas a movimientos rítmicos de las extremidades.
Habitualmente se asocia a movimientos tónico-clónicos de las extremidades, afectación del estado mental en grado muy variable (letargia, confusión, coma), y puede presentar déficits neurológicos postcríticos.
Un control electroencefalográfico de la actividad crítica e intercrítica ayudará al mejor manejo del paciente.
* STATUS EPILÉPTICO NO CONVULSIVO
El diagnóstico del estatus epiléptico no convulsivo se fundamenta en los hallazgos electroencefalográficos. Se define como la presencia de actividad crítica continua detectada en el electroencefalograma, sin síntomas clínicos de convulsiones tónico-clónicas generalizadas (4).
Puede tener asociadas alteraciones del nivel de consciencia, alteraciones vegetativas, alteraciones del comportamiento o alucinaciones sensoriales. Dentro del estatus epiléptico no convulsivo podemos distinguir varios patrones:
1) Estatus de ausencia: habitualmente benigno, caracterizado por punta-onda a 3 Hz, típico de las crisis comiciales generalizadas de ausencia. Suele revertir fácilmente con dosis bajas de diacepam o loracepam. Más frecuente en niños.
2) Estatus epiléptico parcial complejo o epilepsia partialis compleja: es el estatus epiléptico no convulsivo más frecuente. Se asocia a descargas periódicas lateralizadas PLEDS.
3) Estatus epiléptico sutil o termians: frecuentemente derivado de un estatus epiléptico generalizado. Se caracteriza por coma, movimientos mioclónicos y anomalías periódicas EEG asociadas a actividad de fondo de bajo voltaje. Se asocia a estatus epiléptico que no ha sido suficientemente tratado, o en sus fases finales.
* STATUS EPILEPTICO REFRACTARIO
Ha de sospecharse cuando el paciente no responde al tratamiento habitual para el estatus epiléptico.
Se define como la persistencia de actividad crítica, clínica y/o eléctrica, a pesar de recibir adecuadas dosis de benzodiacepinas y un segundo fármaco anticomicial.
Etiología del STATUS EPILÉPTICO
Entre las causas más comunes y fácilmente reconocibles de estatus epiléptico están los trastornos cerebrovasculares, tumores, traumatismos craneales, infecciones y niveles bajos de fármacos anticomiciales en pacientes epilépticos.
Las causas menos comunes suponen todo un reto clínico y diagnóstico. Es en estos casos donde toma relevancia la monitorización de la actividad cortical cerebral, ya que su correcto manejo diagnóstico y su tratamiento influyen de manera crucial sobre el pronóstico en el estatus epiléptico (5).
Actitud ante el STATUS EPILEPTICO
El inicio del tratamiento es esencial. Ante la más mínima sospecha clínica, se ha de iniciar tratamiento, de forma precoz y agresiva, para erradicar la actividad comicial, ya sea clínica o eléctrica.
* Tratamiento Inmediato
La actitud inicial más importante es el mantenimiento de la vía aérea.
Si ésta se ve comprometida, realizar una intubación orotraqueal con secuencia de inducción rápida lo antes posible, además de una monitorización básica de sus constantes vitales (SatO2, frecuencia cardiaca, frecuencia respiratoria, electrocardiografía, presión arterial).
Obtener 2 vías periféricas de grueso calibre lo antes posible.
Si hay compromiso hemodinámico es recomendable usar drogas vasopresoras si TAS < 90 mmHg o PAM < 70 mmHg.
Administrar fármacos anticomiciales de manera inmediata. Preferible el de acción más rápida (midazolam) para yugular la crisis lo antes posible.
Es esencial realizar una glucemia. Las hipoglucemias son causas frecuentes de crisis comiciales, y éstas son fácilmente reversibles.
Descartar otras alteraciones hidroelectrolíticas que puedan causar crisis comiciales o alteraciones del nivel de consciencia.
Tratar posibles déficits nutricionales que puedan dar lugar a crisis comiciales. Administrar tiamina y dextrosa. La actividad comicial es muy frecuente en el contexto de pacientes alcohólicos con déficits nutricionales.
* Tratamiento Diferido
Tan pronto como sea posible se administrarán dosis de fármacos anticomiciales.
Los más utilizados son la fenitoína, el ácido valproico, y el levetiracetam.
Si se ha estabilizado el estatus epiléptico se continuará con el fármaco, asociación de fármacos hasta alcanzar niveles terapéuticos. Si no se ha controlado el cuadro, se insistirá en el control de las crisis y las medidas neuroprotectoras con perfusión continua de midazolam, propofol o barbitúricos (6,7).
Monitorización de la Actividad Eléctrica Cerebral
Una vez realizada la estabilización del paciente, podrá confirmarse la presencia de actividad crítica mediante electroencefalograma, así como una valoración de la actividad EEG de fondo, su reactividad a distintos estímulos, la presencia de alteraciones focales, etc.
Para asegurar la total abolición de la actividad crítica, tanto clínica como eléctrica, ha de realizarse una sedación profunda del paciente, en ocasiones hasta alcanzar el patrón de brote supresión en el EEG.
Sedaciones demasiado profundas con elevadas dosis de anestésicos pueden dar lugar a patrones de muy bajo voltaje en el EEG. La supresión metabólica y eléctrica del córtex cerebral, mantenida en el tiempo, está asociada a recuperaciones más lentas y a peor pronóstico (8,9).
Por este motivo, es muy aconsejable realizar una monitorización de la actividad cerebral.
Tipos de Monitorización
Electroencefalograma Continuo
Es la herramienta más eficaz para este propósito, ya que además de monitorizar el grado de profundidad anestésica permite evaluar la presencia de actividad crítica, la respuesta al tratamiento, el grado de reactividad, la detección de asimetrías interhemisféricas, establecer patrones EEG pronósticos, etc. (10).
El inconveniente que presenta es que necesita un alto grado de especialización y entrenamiento para ver e interpretar los hallazgos electroencefalográficos. El registro EEG debería ser informado por un especialista en Neurofisiología Clínica o personal médico con alta cualificación en EEG (11). Además, no todos los hospitales tienen a su disposición los medios para realizar registros electroencefalográficos y, en múltiples ocasiones, éstos no pueden ser realizados durante los periodos de fines de semana o en horario nocturno.
Es en este contexto donde entra el dispositivo BIS como herramienta cualificada para determinar el grado de profundidad anestésica durante el tratamiento del Estatus Epiléptico.
BIS
El monitor BIS (Bispectral Index Signal) es un dispositivo basado en el análisis del espectro de frecuencias de la señal EEG, registrado mediante 4 electrodos en las regiones frontales.
Sirve para medir el nivel de sedación, utilizando una escala numérica, que varía desde 0 (trazado EEG isoeléctrico) hasta 100 (vigilia total) (12).
Diversos estudios han demostrado la utilidad del BIS para la monitorización de la profundidad anestésica del coma inducido durante el Estatus Epiléptico (13,14), con diferentes fármacos.
A pesar de que hay pocos estudios, parece que existe una buena correlación entre valores de BIS y tasas de brote-supresión en el EEG. Musialowitz et al. encontraron una sensibilidad del 99% y especificidad del 98% del valor del BIS de 30 en detectar patrones de Brote-Supresión en el EEG. Además, se registró una excelente correlación entre el número de brotes por minuto en el EEG continuo y la Tasa de Brote-Supresión en el BIS.
BIS y Propofol
Es el fármaco anestésico de elección en muchos centros de cuidados críticos. Su rápido inicio de acción es muy útil a la hora de controlar las crisis comiciales. Su corta vida media lo hace ideal para realizar periodos de ventana de sedación. Rosetti et al. (15) controlaron el 67% de las crisis con propofol. Estudios más recientes consiguieron porcentaje de control de las crisis del 89% (17).
BIS y Anestésicos Inhalados
Los anestésicos inhalados también provocan un patrón de brote-supresión, dosis dependiente que puede ser medido con el BIS. Comparados con los anestésicos intravenosos, a valores de BIS equivalentes, la duración de la anestesia y los tiempos de recuperación son menores, así como su grado de supresión metabólica (18).
Variaciones en los valores del BIS
En ocasione, se registran fluctuaciones de los valores del BIS, a pesar no variar la dosis de anestésicos.
Esto puede deberse a múltiples causas, una de las cuales y que hay que descartar mediante EEG, es la actividad comicial.
La presencia de crisis puede acelerar las frecuencias cerebrales, así como la actividad EMG, con el consiguiente incremento de los valores medios del BIS (19).
Sin embargo, puede registrarse un“ silencio eléctrico“ posterior a una crisis comicial, con el consiguiente decremento de los valores del BIS.
Es conveniente ser muy cauto a la hora de valorar las fluctuaciones del BIS y no extralimitarse en sus indicaciones, ya que pueden inducirnos a error.
Así mismo, conviene recordar que la actividad comicial que no se refleje en regiones frontales no modificará significativamente la señal del BIS:
Ante la mínima sospecha de actividad comicial, ésta ha de confirmarse mediante EEG.
Bibliografía
1.- Brophy GM, Bell R, Claassen J, Alldredge B, Bleck TP, Glauser T, Laroche SM, Riviello JJ Jr, Shutter L, Sperling MR, Treiman DM, Vespa PM; Neurocritical Care Society Status Epilepticus Guideline Writing Committee. Guidelines for the evaluation and management of status epilepticus. Neurocrit Care. 2012 Aug; 17 (1):3-23. (PubMed) (pdf)
2.- Treiman, D.M. Treatment of status epilepticus. En: Engel, J., Pedley, T.A. (Eds.). Epilepsy: A comprehensive text book. Lippincott-Raven, Philadelpia 1997; 1317-1323). (googlebooks)
3.- Meierkord H, Boon P, Engelsen B, Gí¶cke K, Shorvon S, Tinuper P, Holtkamp M; European Federation of Neurological Societies. EFNS guideline on the management of status epilepticus in adults. Eur J Neurol. 2010 Mar; 17(3):348-55. doi: 10.1111/j.1468-1331.2009.02917.x. Epub 2009 Dec 30. PubMed PMID: 20050893. (PubMed)
4.- Abend NS, Dlugos DJ, Hahn CD, Hirsch LJ, Herman ST. Use of EEG monitoring and management of non-convulsive seizures in critically ill patients: a survey of neurologists. Neurocrit Care. 2010; 12 (3):382““9. (PubMed) (pdf) (epub)
5.- Trinka E, Hí¶fler J, Zerbs A. Causes of status epilepticus. Epilepsia. 2012 Sep; 53 Suppl 4:127-38. (PubMed) (pdf)
6.- Rossetti AO, Lowenstein DH. Management of refractory status epilepticus in adults: still more questions than answers. Lancet Neurol. 2011 Oct; 10 (10):922-30. doi: 10.1016/S14744422 (11) 70187-9. Review. PubMed PMID: 21939901; PubMed Central PMCID: PMC3202016. (PubMed) (pdf) (epub)
7.- Smith M. Anesthestic agents and status epilepticus. Epilepsia. 2011 Oct; 52 Suppl 8:42-4. doi: 10.1111/j.1528-1167.2011.03234.x. Review. PubMed PMID: 21967360. (PubMed) (pdf)
8.- Hans-Christian Hansen, Jan Claassen. EEG and Evoked Potentials in Neuroanesthesia, Intraoperative Neurological Monitoring, and Neurointensive Care; Niedermeyer, Ernst; da Silva, Fernando Lopes Da Silva. Electroencephalography, basic principles, clinical applications, and related fields. 5th Edition. (googlebooks) (Amazon)
9.- Monk TG, Weldon BC ““ Anesthetic depth is a predictor of mortality. Anesthesiology, 2010; 112:1070-1072. (PubMed) (pdf) (epub)
10.- Kennedy JD, Gerard EE. Continuous EEG monitoring in the intensive care unit. Curr Neurol Neurosci Rep. 2012 Aug; 12 (4):419-28. (PubMed)
11.- Leira EC, Bertrand ME, Hogan ER, Cruz-Flores S, Wyrwich KW, Albaker OJ, Holzemer EM. (2004) Continuous or emergent EEG: can bedside caregivers recognize epileptiform discharges? Intensive Care Med 30:207““212. (PubMed)
12.- Johansen JW. (2006) Update on Bispectral Index monitoring. Best Pract Res Clin Anaesthesiol 1:81““99. (PubMed)
13.- Musialowicz T, Mervaala E, Kí¤lvií¤inen R, Uusaro A, Ruokonen E, Parviainen I. Can BIS monitoring be used to assess the depth of propofol anesthesia in the treatment of refractory status epilepticus? Epilepsia. 2010 Aug; 51 (8):1580-6. (PubMed) (pdf)
14.- Riker RR, Fraser GL, Wilkins ML. Comparing the bispectral index and suppression ratio with burst suppression of the electroencephalogram during pentobarbital infusions in adult intensive care patients. Pharmacotherapy. 2003 Sep; 23 (9):1087-93.
15.- Rossetti AO, Reichhart MD, Schalle MD, Despland PA, Bogousslavsky J. Propofol treatment of refractory status epilepticus: a study of 31 episodes. Epilepsia. 2004 Jul; 45 (7):757-63. (PubMed) (pdf)
16.- Jaggi P, Schwabe MJ, Gill K, Horowitz IN. (2003) Use of an anesthesia cerebral monitor bispectral index to assess burst-suppression in pentobarbital coma. Pediatr Neurol 28:219““222. (PubMed)
17.- Power KN, Flaatten H, Gilhus NE, Engelsen BA. (2011) Propofol treatment in adult refractory status epilepticus. Mortality risk and outcome. Epilepsy Res 94:53““60. (PubMed)
18.- Yoon JR, Kim YS, Kim TK. Thiopental-induced burst suppression measured by the bispectral index is extended during propofol administration compared with sevoflurane. J Neurosurg Anesthesiol. 2012 Apr; 24 (2):146-51. doi: 10.1097/ANA.0b013e3182429829. PubMed PMID: 22210231. (PubMed)
19.- Dahaba AA, Liu DW, Metzler H. Bispectral index (BIS) monitoring of acute encephalitis with refractory, repetitive partial seizures (AERRPS). Minerva Anestesiol. 2010 Apr; 76 (4):298-301. PubMed PMID: 20332745. (PubMed) (pdf)
* García Bellón MªAnestesiología y Reanimación. Especialista en Neurofisología Clínica. ** Paz Martín D
Especialista en Anestesiología y Reanimación *** Martín Jiménez MJ
R2 Anestesiología y reanimación. **** Fernando Pérez Martín
Especialista en Anestesiología y Reanimación.
Unidad de Reanimación. Servicio de Anestesiología y Reanimación. Hospital Virgen de la Salud Toledo ______________________________ Agradecimientos: Servicio de Neurofisiología Clínica. Complejo Hospitalario de Toledo. Dra. Tejiera Azcona, Dra. Montes, Dr. Pérez Lozano. ______________________________
Fotografía «BIS.jpg» propiedad de AnestesiaR.org.
Resto de fotografías e imágenes propiedad del autor de la entrada, cedidas a AnestesiaR.org para su publicación.





1 Comment