Elías Hernández, R., Camacho Leis, C.
Servicio SAMUR-Protección Civil. Madrid.
Introducción
Las recomendaciones en SVA para adulto en 2015, tras revisar las guías publicadas por European Resuscitation Council (ERC) 1 y American Heart Association (AHA) 2, se caracterizan por un aspecto claro: la CONTINUIDAD.
Esta es probablemente la revisión que menos aspectos modifica o, al menos, que mantiene de forma más clara la línea fundamental marcada en el 2010.
Los puntos clave se resumen en los siguientes puntos que se desarrollan a continuación:
Recomendaciones 2015 y Principales Cambios:
- Líneas Principales.
- Prevención Parada CardioRespiratoria (PCR).
- Algoritmos y tratamiento de la PCR.
- Monitorización.
- Desfibrilación.
- Vía Aérea y Ventilación.
- Fármacos y fluidos en PCR.
- Técnicas y aparatos.
- Arritmias periparada.
Líneas Principales
La Desfibrilación (Clase I, LOE B-NR en fibrilación ventricular/ taquicardia ventricular sin pulso [FV/TVsp]):
- No debe retrasarse la Desfibrilación (DF) (Clase IIb, LOE B). Se destaca que es importante realizar RCP mientras se prepara el desfibrilador (Clase I, LOE B) con el fin de minimizar los tiempos sin compresiones torácicas.
- Una sola descarga en cada ciclo es suficiente (Clase IIa, LOE B-NR)
Las Compresiones Torácicas deben ser realizadas de calidad y con las menores interrupciones posibles, con las siguientes características:
- Profundidad: al menos 5 cm. y no más de 6 cm. en adultos.
- Permitiendo reexpansión completa del tórax.
- Entre 100 a 120 compresiones/min.
Se aceptan diversas y diferentes formas de manejo de la Vía Aérea, y se señala un manejo“ progresivo“ sin necesidad inmediata de aislamiento general de la vía aérea.
El aislamiento de la vía aérea no debe retrasar la RCP (Clase I, LOE C). La supervivencia no es mayor siendo precoz en el aislamiento de la Vía Aérea (Clase IIb, LOE C-LD)
Se recomienda la utilidad de capnógrafos no solo cuantitativos sino con capacidad de mostrar la onda de capnografía para:
- confirmar la situación traqueal del tubo (Clase I, LOE C-LD)
- la valoración de una RCP de calidad
- detección precoz de la RCE (recuperación circulación espontánea).
Los Fármacos en PCR apenas han sufrido cambios. Se descarta de manera definitiva el uso de vasopresina. El bicarbonato sódico de rutina, no debe administrase (Clase III, LOE B).
La ecografía periparada puede ser útil como herramienta diagnóstica de causas reversibles (Class IIb, LOE C-EO)
Las técnicas de RCP extracorpórea (RCPe) pueden tener un papel como terapia de rescate en pacientes seleccionados. Su objetivo es poder aumentar el tiempo de resucitación para poder realizar técnicas que reviertan el proceso en el caso de causas reversibles (Clase IIb, LOE C-LD).
Los compresores mecánicos no se recomiendan de forma rutinaria.
- Prevención Parada CardioRespiratoria (PCR)
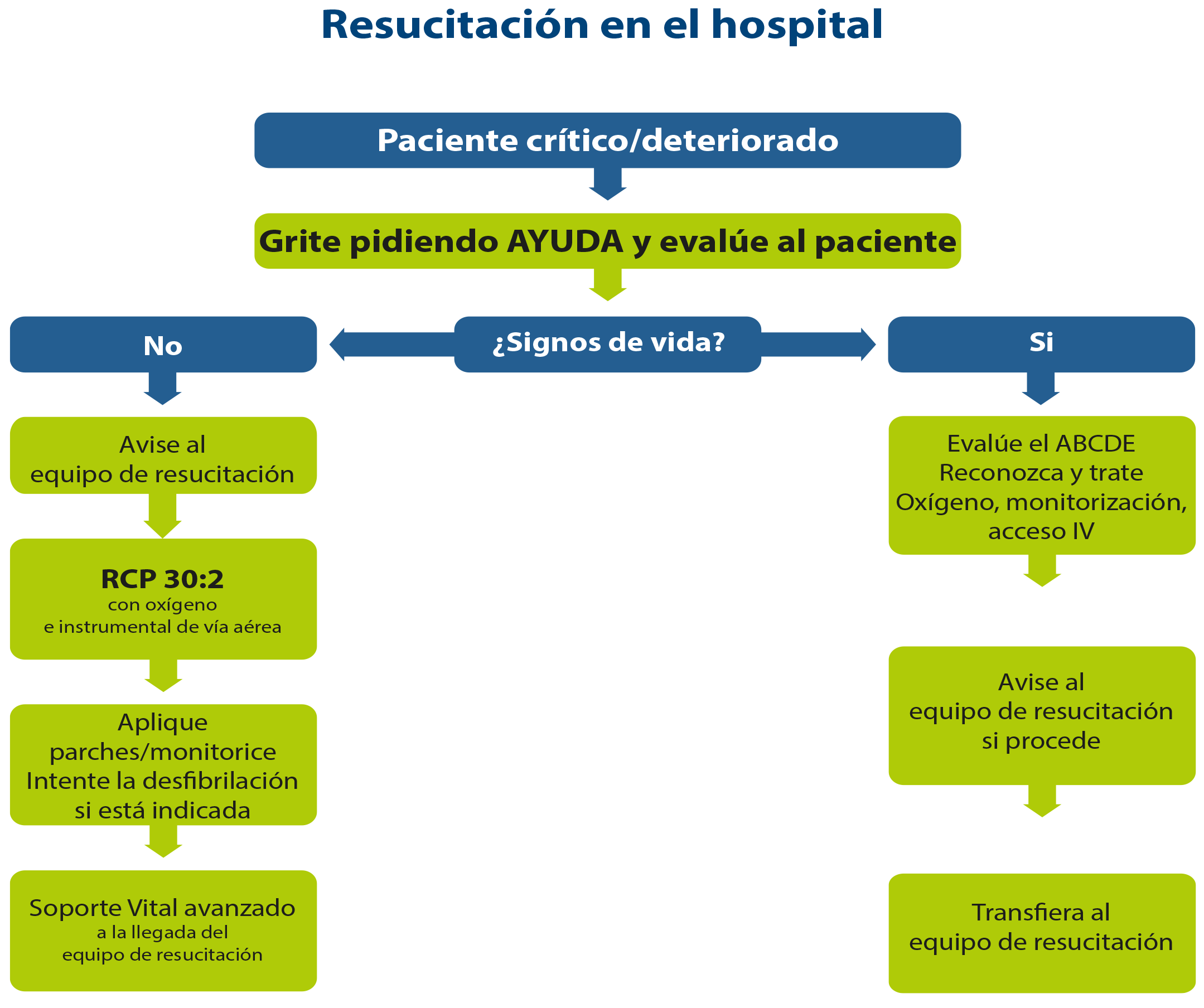
- Intrahospitalaria (PCRi): se basa fundamentalmente en la educación del personal sanitario, monitorización adecuada de pacientes, detección del deterioro de pacientes (protocolos por patología o paciente), sistema comunicación extrahospitalaria efectivo y respuesta rápida (figura 1).
- Extrahospitalaria (PCRe): sospechar el riesgo de PCR sobre todo en pacientes con antecedentes de enfermedades coronarias, como síncope en cardiópatas, dolor en esfuerzo, palpitaciones con síncope, antecedentes de enfermedades familiares, síncope en reposo, síncope en ejercicio y síncope sin nauseas ni vómito en personas de tercera edad.
Figura 1.- Algoritmo de resucitación en el hospital. ABCDE: vía Aérea, Respiración (B), Circulación, Discapacidad, Exposición iv., RCP: Resucitación CardioPulmonar.
Algoritmos y tratamiento de la PCR
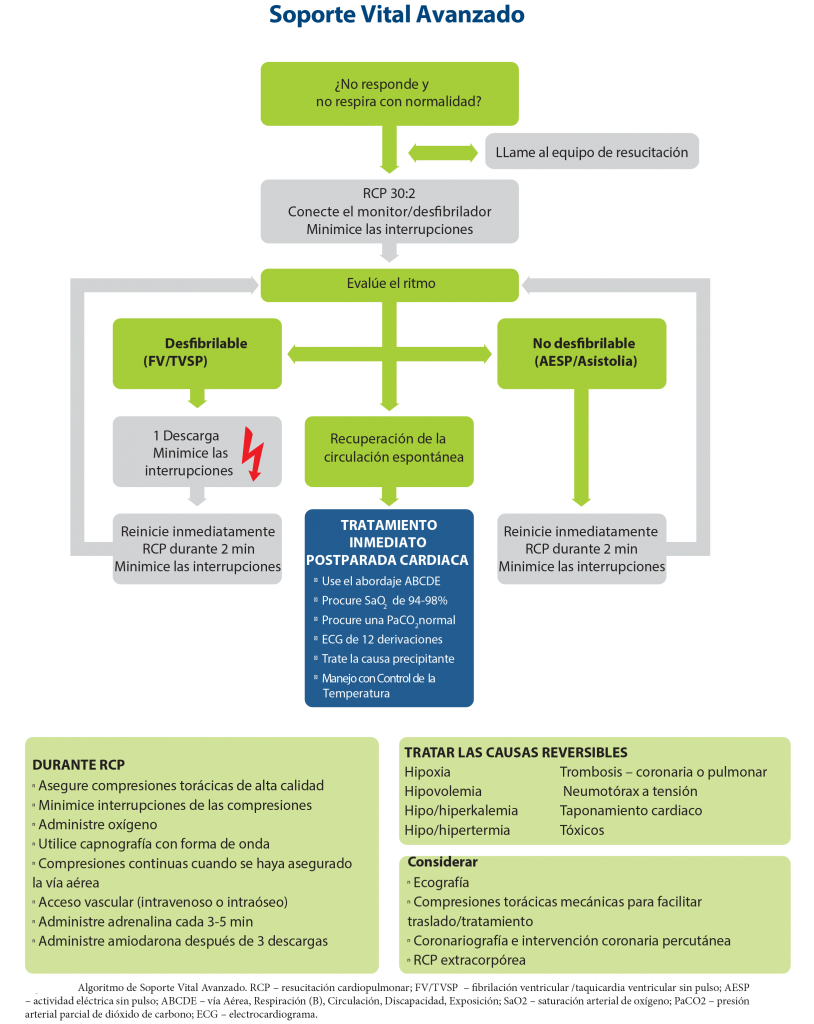
Figura 2.- Algoritmo de Soporte Vital Avanzado – ERC.
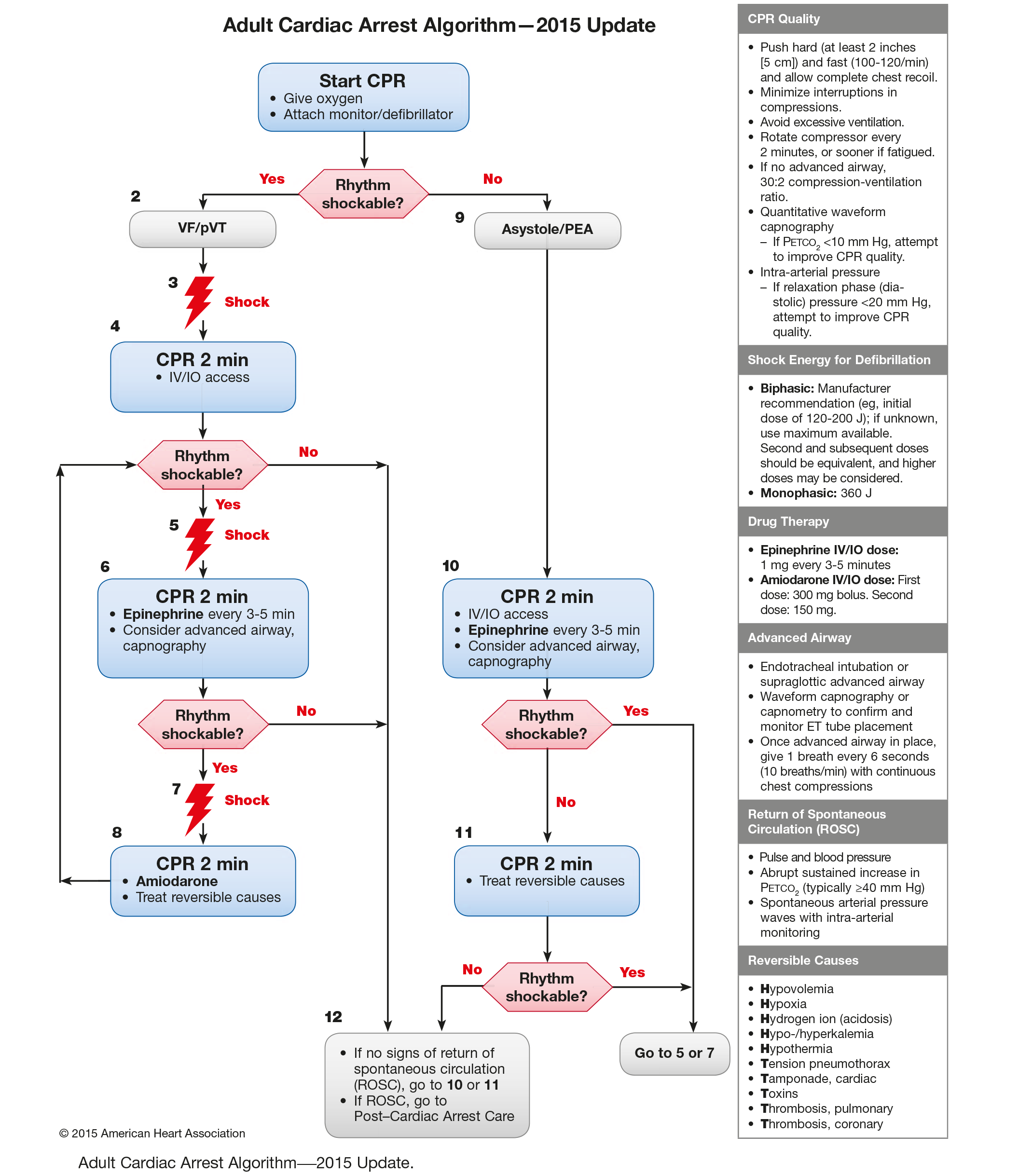
Figura 3.- Algoritmo de Soporte Vital Avanzado – AHA.
- Se mantiene la alerta precoz ante la sospecha de gravedad, la RCP precoz, y la posterior división en ritmos desfibrilables (FV/TVsp) y no desfibrilables.
- Se reconoce la desfibrilación precoz y la reanimación también precoz y de calidad del testigo en la PCR como parámetros que aumentan la supervivencia al alta.
- Adrenalina cada 3 a 5 minutos a 1 mg. iv. Aumenta la recuperación de la circulación espontánea (RCE), pero no la supervivencia al alta hospitalario (Clase IIb, LOE B-R).
- Se recomienda canalizar una vía intravenosa (iv.) y, si no es posible, una vía intraósea (IO) (Clase IIa, LOE C). El personal sanitario entrenado puede canalizar una vía central (yugular o subclavia) Clase IIb, LOE C
- Se debe seguir la reanimación mientras exista ritmo desfibrilable o una causa reversible tratable. Se debe considerar parar la RCP tras 20 minutos de soporte vital avanzado (SVA) en asistolia y sin causa reversible conocida.
- En ritmos desfibrilables (FV/TVsp):
- El Golpe Precordial no se recomienda de forma rutinaria, y solo mientras llega el desfibrilador en arritmia monitorizada y presenciada ( Clase IIb, LOE B).
- Desfibrilación: usar la energía recomendada por el fabricante (Clase IIb, LOE C-LD). Si no está claro, usar la máxima energía (Clase IIb, LOE C-LD). En desfibriladores con ondas bifásicas (preferidas a las monofásicas: Clase IIa, LOE B-R) usar inicialmente 150J. Energía“ progresivamente en ascenso“: igual o mayor que la anterior (Clase IIb, LOE C-LD).
- Adrenalina 1 mg. iv. tras la tercera descarga, así como la primera dosis de amiodarona (300 mg. iv.). Si persiste la arritmia se puede administrar una segunda dosis de amiodarona de 150 mg. (Clase IIb, LOE B-R) tras la quinta desfibrilación.
- En ritmos no desfibrilables:
- Buscar las causas reversible.
- No buscar pulso salvo que tras los 2 minutos de reanimación aparezca un ritmo organizado.
- Comenzar con adrenalina en cuanto sea posible (Clase IIb, LOE C-LD).
- Si existen ondas p aisladas, valorar el uso del marcapasos.
- Ante un cambio de ritmo en mitad de un ciclo completar los 2 minutos antes de desfibrilar.
- Entre las causas reversibles: 4H y 4T anticipa la utilidad del ecógrafo (taponamiento cardiaco, tromboembolismo pulmonar (TEP), hipovolemia y neumotórax a tensión).
Monitorización
- Se señala la utilidad de la capnografía con onda, la analítica y la ecografía como medios de monitorización útiles en el tratamiento de la PCR (Class IIb, LOE C-EO).
- Descartar la sangre capilar del dedo. La más fiable es la sangre venosa de catéter central.
- Respecto al pronóstico, si EtCO2< 10 mmHg. y tras 20 minutos de SVA, debe plantearse dar la reanimación por terminada (Clase IIb, LOE C-LD).
Desfibrilación
- Una sola descarga (Clase IIa, LOE B-NR).
- En FV/TVsp presenciada está indicado hasta 3 descargas seguidas, viendo ritmo tras cada una y, tras la tercera, si persiste el ritmo, realizar 2 minutos de RCP.
- Se prefiere desfibrilar con electrodos (parches adhesivos) si es posible en vez de con las palas.
- Si se interrumpe las compresiones torácicas no debe ser un tiempo mayor a 5 sg. para desfibrilación.
- Se debe retirar la mascarilla de oxígeno para evitar riesgos al menos a 8 cm. separado de los dispositivos que estén sobre el paciente tipo marcapasos.
- Si se desfibrila con palas y éstas se disponen con el eje largo cráneo-caudal se minimiza la impedancia.
- La pala izquierda debe estar situada en la línea media axilar izquierda a la altura de V6.
- Pueden situarse las palas anteroposteriores o biaxial.
- Se describe más eficacia si se desfibrila al final de la espiración y sin PEEP.
- En cuanto a la cardioversión, las energías para FA o TV con pulso deben ser de 120-150J, y para Flutter o TPSV 70-120J.
- Si se producen descargas anómalas de un marcapasos implantado se recomienda desactivación por medio de un imán.
Vía Aérea y Ventilación
- Aunque la intubación orotraqueal (IOT) es la mejor técnica que garantiza el manejo de la vía aérea, su uso generalizado no se recomienda. Solo si el reanimador tiene una habilidad entrenada en esta técnica debe ser seleccionada. La realización de la misma no debe interrumpir más de 5 sg. el masaje cardiaco (Clase IIb, LOE C)
- Es también recomendable el uso de Dispositivos Supraglóticos de vía aérea (DSG).Con ellos no es preciso sincronizar con el masaje salvo que no se ventile adecuadamente.
- Tras RCE se recomienda mantener SatO2 entre 94-98%.
- La ventilación debe ser de 1 sg., con una frecuencia de 10 ventilaciones por minuto (Clase IIb, LOE C-LD).
- Lo ideal es detectar EtCO2 con visión de la onda de capnografía (además de auscultar a nivel axilar y utilizar la ecografía), para detectar IOT adecuada con 100% de Sensibilidad/Especificidad (Class I, LOE C-LD). El resto de sistemas de detección no mejoran los resultados de la visualización y auscultación.
- La cricotiroidotomía obtiene más éxito que la punción con aguja. La traqueostomía se mantendría contraindicada.
Fármacos y fluidos en PCR
- Vasopresores:
- Se recomienda la administración de adrenalina como en 2010 (1 mg. cada 3 a 5 minutos), inmediatamente en ritmos no desfibrilables, y tras 3 descargas en FV/TV según las recomendaciones ERC y tras 2 descargas en las de AHA. Se ha demostrado que mejora la supervivencia a corto plazo. También mejora perfusión cerebral y la cardiaca en RCP.
- La adrenalina a alta dosis se contraindica (Clase III, LOE C-LD).
- No se recomienda el uso de vasopresina como sustituto de adrenalina.
- Antiarrítmicos:
- Amiodarona, a 300 mg. iv. tras la 3ª descarga en FV/TVsp (Class IIb, LOE B-R). Tras el 5º choque debe administrarse otra dosis de 150 mg. Se ha demostrado que mejora la supervivencia hasta la llegada al hospital, pero no al alta hospitalaria. También parece mejorar la respuesta a la desfibrilación.
- El magnesio no se debe usar rutinariamente (clase III, LOE B-R)
- Cloruro cálcico al 10%, 10 ml iv., repetible. En caso de Actividad Eléctrica sin pulso (AESP) con hiperpotasemia, hipocalcemia o sobredosis de antagonistas del calcio.
- Otras terapias farmacológicas:
- Bicarbonato: no se recomienda el uso rutinario (Clase III, LOE B). Sólo si existe hiperpotasemia con riesgo vital, en PCR con hiperpotasemia o sobredosis de antidepresivos tricíclicos con la dosis siguiente 50 mmol. ó 1 mmol./Kg. de bicarbonato sódico iv. Posteriormente debe administrarse según analítica.
- El uso de fibrinolíticos en la PCR debe ser administrado si se sospecha de manera firme embolismo pulmonar como causa de PCR. En ese caso deben mantenerse maniobras hasta 60 a 90 minutos.
- Fluidos:
- Suero salino 0,9% precozmente en caso sospecha de hipovolemia.
Técnicas y aparatos
Los diferentes compresores mecánicos no se recomiendan de forma rutinaria, quedando relegados a circunstancias muy concretas como riesgo en seguridad o imposibilidad de continuidad en momentos concretos.
Tampoco los aparatos de descompresión activa o de modificación de impedancia han demostrado ventajas.
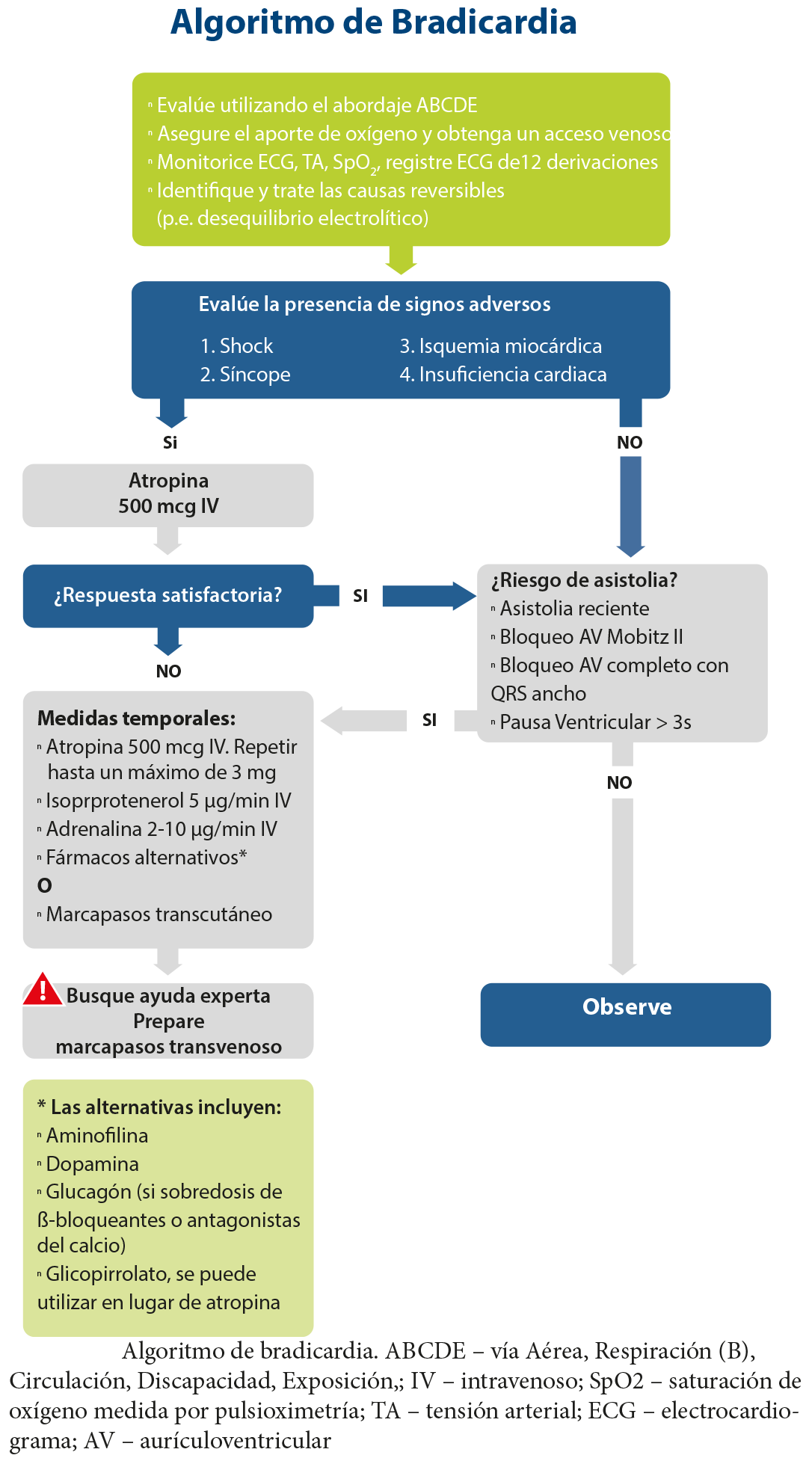
Arritmias periparada
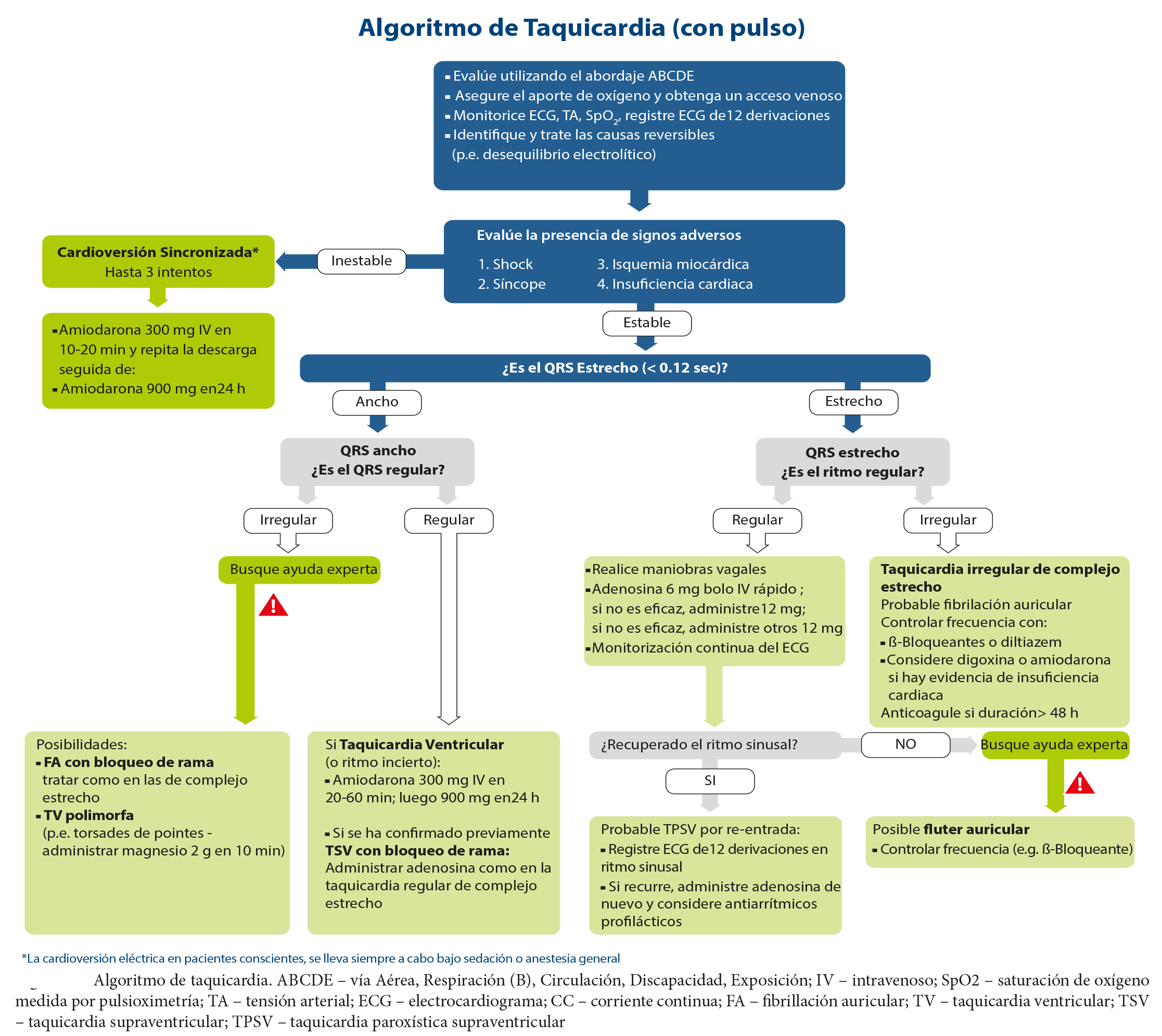
Los algoritmos para el tratamiento de taquicardia y bradicardia NO HAN CAMBIADO desde 2010 (figuras 4 y 5).
En ambos casos se evalúa el ABCDE y, posteriormente, se analizan 2 factores:
- Si es estable o no (signos y síntomas de inestabilidad, como signos de shock, síncope, síntomas de insuficiencia cardiaca o síntoma de isquemia miocárdica, como dolor precordial o alteraciones en ECG).
- La naturaleza de la arritmia.
En función de ambos, en caso de taquicardia inestable se recomienda la cardioversión como tratamiento de elección (Class I LOE B), con energías de 120 a 150J bifásicas si se trata de taquicardia con complejo ancho o una fibrilación auricular, y 70 a 120J bifásicos si es un Flutter o una taquicardia supraventricular paroxística.
El tratamiento puede verse en los algoritmos procedentes del ERC (figuras 4 y 5), siendo las diferencias entre AHA y ERC menores, y señalando, por ejemplo, que la AHA reconoce aún la utilidad de adenosina en caso de taquicardia regular INESTABLE junto a la cardioversión (Class IIb, LOE C) o en caso de taquicardia regular dudosa respecto a si es ancha o estrecha (Class IIb, LOE B), o bien el uso de Verapamil o Diltiazem para frenar una FA irregular estrecha si se descarta preexcitación (Class IIa, LOE B), además del B-bloqueante o amiodarona en FA ancha si se descarta QT largo (Class IIa, LOE A). De forma global se mantiene el mismo algoritmo de 2010.
Respecto a la bradicardia, se sigue la misma línea de división entre estable o inestable, y se valora en caso de inestabilidad si tras la atropina a dosis de 0,5 mg. iv. (no menos en adultos para evitar efectos paradójicos), la administración de diferentes fármacos o el marcapasos trascutáneo en espera de la necesidad o no del marcapasos iv. definitivo. En caso de no estar disponible se puede practicar la puño percusión a 50 a 70 golpes/min. en la mitad inferior izquierda del esternón.
Figura 4 – Algoritmo de tratamiento de la Taquicardia.
Figura 5 – Algoritmo de tratamiento de la Bradicardia.
Bibliografía
1.- Soar J, Nolan JP, Bí¶ttiger BW, Perkins GD, Lott C, Carli P, Pellis T, Sandroni C, Skrifvars MB, Smith GB, Sunde K, Deakin CD; Adult advanced life support section Collaborators. European Resuscitation Council Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation. 2015 Oct;95:100-47. doi: 10.1016/j.resuscitation.2015.07.016. (PubMed) (pdf)
2.- Link MS, Berkow LC, Kudenchuk PJ, Halperin HR, Hess EP, Moitra VK, Neumar RW, O’Neil BJ, Paxton JH, Silvers SM, White RD, Yannopoulos D, Donnino MW. Part 7: Adult Advanced Cardiovascular Life Support: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 3;132(18 Suppl 2):S444-64. doi: 10.1161/CIR.0000000000000261. (PubMed) (pdf)






Me encanta el tema soy estudiantil de enfermeria
me resulta muy interesante ya que hace un mes me resucitaron por que sufrí una agresión en la que me asestaron 5 puñaladas dos de ellas en el pulmón izq. muy cerca del corazón