Fernández Vaquero MA, Gómez García J.
FEAs Servicio de Anestesiología y Reanimación.
Hospital Central de la Defensa “Gómez Ulla”.
Articulo original:
Auscultation versus Point-of-care Ultrasound to Determine Endotracheal versus Bronchial Intubation. A Diagnostic Accuracy Study. Ramsing D, Frank E, Haughton R, Schilling J, Giménez KM, Banh E et al. Anesthesiology May 2016; 124:1012-20 (HTML + PDF)
Lo que ya sabemos
• La auscultación pulmonar no es fiable para diferenciar la intubación traqueal y bronquial.
• El uso de la ecografía puede distinguir entre intubación esofágica y traqueal con una alta sensibilidad y especificidad.
Lo que este artículo nos aporta nuevo
• Este estudio prospectivo, aleatorizado, doble ciego, comparó la precisión de la detección de la intubación bronquial entre la ecografía y la auscultación en 42 adultos.
• La ecografía es una técnica fiable para detectar la intubación bronquial demostrando la ausencia de deslizamiento pleural en el pulmón no ventilado.
Introducción
La intubación endotraqueal es un procedimiento que se lleva a cabo de forma rutinaria por los anestesiólogos, médicos de urgencias y cuidados críticos. Aunque existen numerosas técnicas para discriminar entre intubación endotraqueal y esofágica, sin embargo, sigue siendo un reto descubrir la intubación endobronquial, posición bastante común (hasta 5-8%) que conlleva potenciales complicaciones graves como la hipoxemia, atelectasia, la hiperinflación, barotrauma, etc. (1)
La auscultación ha sido el estándar para la determinación de la ubicación del tubo endotraqueal (TET), recomendado por la AHA y la mayoría de los textos de Anestesiología, sin embargo ha demostrado ser poco fiable con una sensibilidad de sólo 60-65%. (2)
Hoy en día la ecografía se está convirtiendo en esencial en el manejo de las vías respiratorias superiores e inferiores, y es una técnica segura, rápida, repetible, portátil, ampliamente disponible y dinámica en tiempo real. (3) La evidencia reciente ha apoyado el uso de la misma para la detección de intubaciones de esófago frente a las intubaciones traqueales con sensibilidad / especificidad del 100% para pacientes adultos en el quirófano y 100% / 86%, respectivamente, en los pacientes sometidos a resucitación cardiopulmonar. De hecho, la guías de la AHA de 2015 recomiendan el uso de la ecografía como una herramienta auxiliar para confirmar la posición correcta del tubo cuando la valoración del ETCO2 no está disponible.
Estudios recientes sugieren la posibilidad de utilizar la ecografía para verificar la ventilación bilateral mediante la valoración del “deslizamiento pleural o lung sliding” y el “pulso pulmonar o lung pulse” con una capacidad de discriminar entre intubación esofágica o traqueal con un alto nivel de precisión (89%). (4).Sin embargo nos queda poder diagnosticar una intubación bronquial selectiva. Por tanto este estudio pretende demostrar una hipótesis donde podemos mejorar la sensibilidad de la auscultación para discriminar la intubación selectiva que es de un 65% con la auscultación hasta un 90% con la ecografía pulmonar.
Materiales y métodos
Participantes: Se seleccionaron 47 pacientes que cumplían los criterios de inclusión: al menos 18 años de edad, cirugía que requiere una IET (intubación endotraqueal), y la disposición del paciente a participar. Los criterios de exclusión: Mallampati mayor o igual a 3, distancia tiromentoniana menos de 6 cm, circunferencia del cuello más de 40 cm, historia de la vía aérea difícil, embarazo, y pulmón patológico.
Protocolo de estudio: Había un total de cuatro anestesiólogos, el primero encargado de la vigilancia de las constantes vitales de los pacientes, el segundo el encargado de intubar, el tercero el “auscultador” y el cuarto el “ecografista”. Tanto el auscultador, como el ecografista estaban cegados.
Colocación del Tubo Endotraqueal (TET). Antes de pasar a quirófano se asignaron de forma aleatoria a los distintos grupos a los pacientes (TET en tráquea, bronquio principal derecho, o bronquio principal izquierdo). La colocación del TET se comprobaba con el fibrobroncoscopio.
Auscultación: Después de colocar el tubo endotraqueal por parte del anestesiólogo numero 2, las pantallas de la máquina de anestesia, y el monitor se cubrieron de forma parcial para que no se pudieran ver ni las presiones Plateau-Pico, ni la forma de la capnografía, ni la SpO2. El audio de la SpO2 permaneció audible por seguridad del paciente. El anestesiólogo número 1 siempre estuvo encargado del adecuado control de las constantes vitales. El anestesiólogo numero 3 intentó identificar la ubicación de la TET basándose en la auscultación de los sonidos respiratorios.
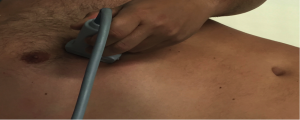
Ecografía: Después de terminar la auscultación, entró en quirófano el anestesiólogo numero 4 para realizar el examen ecográfico El examen consistió en la colocación de la sonda en las paredes torácica anterior izquierda y derecha, aproximadamente a nivel del tercer espacio intercostal línea media clavicular, para determinar la presencia del signo de deslizamiento pleural (video 1) o ausencia del mismo(vídeo 2).
VIDEO 1
VIDEO 2
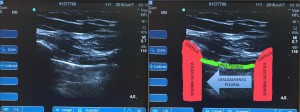
NOTA: Todos los anestesiólogos involucrados en el estudio tenían más de 4 años de experiencia posterior a la residencia, y no hubo diferencia en el grado de formación y experiencia entre los tres investigadores principales (10,6 ± 7,0 años) y los otros miembros del departamento(9,8 ± 7,5 años). Los casos fueron capturados en video y más tarde interpretados por un anestesiólogo cegado, entrenado en ecografía, pero que no llevó a cabo ninguno de los exámenes para valorar las estadística interobservador. Por último se realizo la recogida de datos y análisis estadístico.
Resultados
En la diferenciación de la intubación traqueal frente a bronquial, la auscultación mostró una sensibilidad del 66% (0,39 a 0,87) y una especificidad del 59% (0,39-0,77), mientras que la ecografía mostró una sensibilidad del 93% (0,66 a 0,99) y especificidad de 96% (0,79 a 1). La identificación de la intubación traqueal frente a la intubación bronquial fue 62% (26 de 42) en el grupo de auscultación y 95% (40 de 42) en el grupo de ecografía y el (P = 0,0005) (IC para la diferencia, 0,15 a la 0,52), y el acuerdo entre observadores de los resultados de la ecografía fue del 100%.
Conclusiones
Este estudio muestra que el uso de la ecografía es altamente precisa para la localización del TET dentro de la tráquea o de un bronquio. Además evidencia que una técnica ecográfica fácil, rápida (menos de 4 min), y ampliamente disponible permite diferenciar la intubación traqueal o bronquial selectiva con un alto grado de sensibilidad y especificidad con una mínima formación pudiendo por tanto desplazar en un futuro a otra técnicas comúnmente usadas hoy día como la auscultación, los rayos x o la capnografía.
Sin embargo el uso de la ecografía de forma perioperatoria es aún un desafío en la formación de los médicos, a pesar de ser una técnica como se ha comentado anteriormente ampliamente disponible. (5)
Se requieren más estudios para evaluar si el uso de la ecografía en realidad puede disminuir las complicaciones postoperatorias y habría que incluir otro conjunto de pacientes que fueron criterios de exclusión en este estudio como pacientes con patología pulmonar o pacientes con vía aérea difícil.
Por tanto y para concluir aunque se debe tener en cuenta la exigencia de una formación adecuada, este estudio con una puntuación de 4 en la escala de Jadad, demuestra que la ecografía pulmonar es una herramienta muy precisa para determinar la posición apropiada TET y se suma a la creciente evidencia que apoya un mayor desarrollo de su uso en la medicina perioperatoria.
Bibliografía
1.- Geisser W, Maybauer DM, Wolff H, Pfenninger E, Maybauer MO: Radiological validation of tracheal tube insertion depth in out-of-hospital and in-hospital emergency patients. Anaesthesia 2009; 64:973–7 (PubMed) (HTML) (ePDF)
2.- Brunel W, Coleman DL, Schwartz DE, Peper E, Cohen NH: Assessment of routine chest roentgenograms and the physical examination to confirm endotracheal tube position. Chest 1989; 96:1043–5 (PubMed) (HTML + PDF)
3.- Ultrasonography for clinical decision-making and intervention in airway management: from the mouth to the lungs and pleurae Michael S. Kristensen &Wendy H. Teoh & Ole Graumann & Christian B. Laursen. Insights Imaging DOI 10.1007/s13244-014-0309-5. (HTML) (PDF)
4.- Sim SS, Lien WC, Chou HC, Chong KM, Liu SH, Wang CH et al: Ultrasonographic lung sliding sign in confirmingproper endotracheal intubation during emergency intubation. Resuscitation 2012; 83:307–12 (PubMed) (HTML) (PDF)
5.- Johnson DW, Oren-Grinberg A: Perioperative point-of-care ultrasonography: The past and the future are in anesthesiologists’ hands. Anesthesiolog y 2011; 115:460–2 (PubMed) (HTML + PDF)