Patricia Peralta Rodríguez, Sara Arias Pérez, Mª Consuelo Fernández Izquierdo, Mª Luisa Mariscal Flores.
Hospital Universitario de Getafe.
Artículo de referencia: M.S Kristensen. Ultrasonography in the management of the airway. Acta Anesthesiol Scand. 2011; 55: 1155-1173. July 2011. (PubMed)
Cómo citar este artículo: Peralta Rodríguez, P., Arias Pérez, S., Fernández Izquierdo, M. C., & Mariscal Flores, M. (2013). Ecografía aplicada a la vía aérea ¿realidad o ficción? M.S Kristensen. Ultrasonography in the management of the airway. Acta Anesthesiol Scand. 2011; 55: 1155-1173. July 2011. Revista Electrónica AnestesiaR, 5(5), 4. https://doi.org/10.30445/rear.v5i5.310
Introducción
Los ultrasonidos (US) tienen múltiples ventajas: es una técnica segura, rápida, reproducible y que proporciona imágenes dinámicas en tiempo real.
Los US son sonidos de más de 20.000 Hz (>2MHz). Las sondas usadas en ecografía tienen frecuencias comprendidas entre los 2-15 MHz. La sonda de ecografía es a la vez emisora y receptora. Los tejidos escaneados tienen distinta impedancia, y la reflexión de las ondas tiene lugar en la interfase entre los tejidos.
Algunos tejidos son muy ecogénicos (como la grasa y el hueso) y se denominan hiperecoicos (aparecen blancos en la imagen). En el hueso, debido a la gran absorción de US, aparece una línea hiperecoica y detrás de ella no se ve nada (es lo que se llama sombra acústica posterior).
Por el contrario, tejidos como el cartílago son hipoecoicos (de color negro) (1), si bien con la edad pueden calcificarse y aparecer blancos en la imagen. Los músculos y el tejido conectivo son también hipoecoicos, aunque con apariencia más estriada que el cartílago.
El aire es un conductor muy débil de US, por lo que se produce una reflexión intensa. Por ello, las estructuras de la faringe posterior no son visibles por el aire de la tráquea.
Existen 2 modos ecográficos. En el modo B la imagen es un corte del tejido en 2D. En el modo M (motion) la imagen es una secuencia de modos B y nos permite ver movimiento, representando una línea a través del tejido.
En las sondas de US a mayor frecuencia del transductor mayor resolución pero menor penetrancia en tejidos, y viceversa. Para imágenes de vía aérea (VA) lo mejor es un transductor de alta frecuencia.
Por otra parte, el transductor microconvex es bueno para ver la pleura entre costillas.
Visualizando la Vía Aérea y Estructuras Adyacentes
1.- Boca y lengua: Con la sonda en el plano coronal y deslizándola hasta hioides se puede ver el suelo de la boca. Si hacemos que el paciente retenga agua dentro de la boca se puede visualizar también el paladar duro (figura 1).
2.- Hipofaringe: Podemos visualizar la membrana tirohioidea, cricotiroidea y cartílago tiroides.
3.- Hueso hioides: Al estar calcificado desde edades tempranas se ve como una estructura hiperecoica en forma de U invertida con sombra posterior.
4.- Laringe. Tiroides y cricoides son visibles, pero se calcifican con edad. La epiglotis es hipoecoica. Las cuerdas vocales verdaderas aparecen sobre el músculo hipoecoico, mientras que las cuerdas vocales falsas tienen grasa ecoica. La membrana tirohioidea es la ventana sonográfica a través de la cuál se puede visualizar la epiglotis con la sonda en plano transversal. En el plano parasagital, la epiglotis aparece como una estructura hipoecoica curvilínea. En la región cricotiroidea la sonda se puede angular cranealmente para ver las cuerdas vocales y los cartílagos aritenoides. En individuos jóvenes el cartílago tiroides se ve como forma hipoecoica en V invertida (plano transversal) En adultos se va calcificando y la sombra impide ver las estructuras posteriores a él (figura 2).

5.- Membrana cricotiroidea y cartílago cricoides: Se ve una banda hiperecoica uniendo tiroides y cricoides (que aparecen hipoecoicos) (figura 3).

6.- Tráquea: El cartílago cricoides marca el límite superior y es más fino que los anillos traqueales inferiores. Se ve como una estructura hipoecoica redonda.
7.- Esófago. La parte cervical se ve posterolateral a la tráquea (figura 4).

8.- Pulmón y pleura: Las costillas se ven como estructuras hiperecoicas con sombra posterior. Entre ellas se ve una línea hiperecoica que es la pleura. Detrás de la pleura no hay ecos, hay artefactos de reverberación que se ven como líneas paralelas a la pleura (se llaman líneas A) y son visibles tanto en pulmón normal como en el patológico. Por otra parte, las líneas B son artefactos con las siguientes características: tienen forma de cola de cometa, parten de la línea pleural, son hiperecoicas, bien definidas y se mueven con el pulmón. Pueden existir en el pulmón normal, pero si aparecen más de 3 indican patología.
9.- Diafragma: Puede ser visible con una sonda convex posicionada debajo del xifoides (45º de inclinación cefálica).
Aplicaciones Clínicas
1.- Predicción de intubación difícil: Aunque aún está por determinar su verdadera utilidad. En un estudio sobre 50 pacientes obesos mórbidos la distancia de la piel a la parte anterior de la tráquea (medida a la altura de las cuerdas vocales y en hueco supraesternal) fue significativamente mayor en pacientes con intubación difícil (2).
2.- Evaluación de patología que puede influir en el manejo de la VA: Con ayuda de los US podríamos visualizar hemangiomas subglóticos, estenosis laríngeas, quistes laríngeos y papilomatosis.
3.- Diagnóstico de Síndrome de Apnea-Hipoapnea del Sueño (SAHS): Con US se puede medir la anchura de la lengua, que se correlaciona con la severidad del SAHS.
4.- Evaluación del estado prandial: Los US serían útiles para detectar contenido gástrico. Es más específico para un estómago lleno que para uno vacío.
5.- Predicción del tamaño y diámetro adecuados del tubo endotraqueal: Mediante la medición del espacio subglótico. También se podría medir el diámetro del bronquio izquierdo para los tubos de doble luz.
6.- Localización de la tráquea: La obesidad, el cuello corto, la cirugía previa ó la patología torácica pueden dar lugar a desviación traqueal. En algunas circunstancias la localización por US preoperatorio puede ser muy útil.
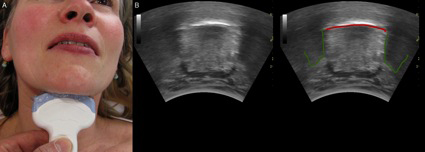
7.- Localización de la membrana cricotiroidea: Mediante el método tradicional (por palpación) sólo es identificada correctamente por el 30% de los anestesiólogos. Con US cabe la posibilidad de localizarla con precisión y rapidez. El tiempo medio de visualización es de 24,3 segundos (figura 5).

8.- Bloqueos nerviosos de VA: Los US tendrían su utilidad aquí para localizar y bloquear el nervio laríngeo recurrente en las intubaciones con fibrobroncoscopio en paciente despierto. Método: inyectar anestésico entre el cuerno del hioides y la arteria laríngea superior (el nervio en sí mismo no es visible mediante ecografía). (3)
9.- Confirmación de intubación endotraqueal: Se puede hacer en tiempo real durante la intubación, viendo pasar el tubo con la sonda de ecografía (situada en hueco supraesternal), o bien indirectamente observando el movimiento pleural y diafragmático. Posee una ventaja sobre la capnografía, y es que sería un método fiable incluso en pacientes con bajo gasto cardíaco. También podríamos detectar la intubación selectiva comparando el movimiento pleural en un lado y el otro. (4)
10.- Traqueostomía: Utilidad para establecer el punto quirúrgico, evitando los vasos. En la traqueotomía Percutánea sería útil para medir la distancia de piel a tráquea y así elegir el tamaño de la cánula.
11.- Confirmación de posición de sonda gástrica. Para evitar el uso de pruebas radiológicas.
12.- Diagnóstico de neumotórax: En el caso del politraumatizado ha resultado ser un método más rápido y sensible que la radiografía de tórax. En la imagen ecográfica de un neumotórax veremos las 2 líneas pleurales separadas, también podremos observar más líneas A. En el modo M veremos el“ signo de la estratosfera“ (sólo se ven muchas líneas paralelas a la pleura, no el patrón de deslizamiento típico). Los US para la detección de neumotórax tienen un valor predictivo (VP) negativo del 100%. Además en el caso de sospecha de neumotórax intraoperatorio sería el método diagnóstico más rápido (figura 6).
Además del neumotórax podríamos visualizar otras patologías, como efusiones pleurales, engrosamientos, etc., ya aproximadamente el 70% de la pleura es visible por ecografía.

13.- Predicción de éxito en la extubación: Se basa en la teoría de que la columna de aire del interior de la tráquea es menor en aquellos pacientes que desarrollan estridor postoperatorio. También se puede medir la fuerza muscular ventilatoria observando el desplazamiento del bazo y el hígado con la respiración. Se considera buen pronóstico si el diafragma se desplaza más de 1,1 cm.
14.- Técnicas especiales e indicaciones futuras: Los US podrían usarse para visualizar la posición de las mascarillas laríngeas (aunque previamente habría que rellenarlas con un medio líquido).
15.- Aprendizaje de la ecografía para VA: Se puede realizar ecografía básica haciendo un curso de 8,5 horas. En modelos humanos los estudiantes de medicina pudieron identificar la intubación mediante ecografía en 5 minutos de entrenamiento con una sensibilidad del 97%.
Conclusiones
– La ecografía es una técnica rápida, dinámica, no invasiva y portátil.
– Se puede utilizar para comprobar la intubación en tiempo real.
– Tiene su aplicación para diagnosticar condiciones que afecten al manejo de la VA. Aunque queda por determinar si el valor predictivo es suficientemente alto para recomendarlo de rutina.
– Nos brinda la posibilidad de identificar la membrana cricotiroidea en una Vía Aérea Difícil.
– Se puede confirmar la intubación observando el movimiento pulmonar.
– Debería ser la primera prueba a realizar ante una sospecha de neumotórax.
– Ayuda a identificar estructuras y a elegir el tamaño de la cánula en una Traqueotomía Percutánea.
Comentario
En los últimos tiempos hemos asistido al gran“ boom“ de la ecografía aplicada a la anestesia. Su uso se ha extendido de forma espectacular, tanto en la anestesia regional (bloqueos nerviosos) como en el paciente crítico, canalización de vías y en el manejo de la VA. Es, por tanto, todo un campo por explotar, aunque quizá sea necesario seleccionar aquéllas aplicaciones más prácticas o de más interés real en el futuro, ya que prácticamente cada día aparece una nueva aplicación… y obviamente no todas ellas podrían ser recomendadas de rutina. Por poner un ejemplo, ¿hasta qué punto nos puede ser útil la ecografía para determinar el estado prandial de un paciente? ¿Supondría en el futuro un motivo para suspender una cirugía o no?
No obstante, creemos que muchas aplicaciones sí que suponen un gran avance en lo que al manejo de la VA se refiere. La ecografía sería de gran utilidad en casos de alteraciones anatómicas para localizar la tráquea o la membrana cricotiroidea en casos de Vía Aérea Difícil. Respecto ésta cuestión, el servicio de Anestesiología del Hospital Universitario de Getafe presentó un trabajo (Asistencia ecográfica para la localización de la membrana cricotiroidea. Arias S, Peralta P, Fernández C, Mariscal M, Duro E. Comunicación oral en Congreso SEDAR 2011) (5) en el que se comparó el grosor, distancia a piel y ancho de la membrana cricotiroidea en obesos y no obesos. Se encontró una diferencia significativa sólo en el grosor de la misma. Por otra parte, se estimó que la localización correcta de la membrana mediante ecografía fue del 60% (en la literatura publicada el porcentaje de aciertos mediante palpación es sólo del 30%). Por tanto, ésta podría ser una aplicación interesante de cara a una Vía Aérea Difícil y una posible cricotomía de urgencia.
Como desventaja de la aplicación de la ecografía a la anestesia, destacaría la elevada curva de aprendizaje, ya que si bien aprender a identificar estructuras y ecografía básica no es muy laborioso, sí que lo es la identificación de una anatomía distorsionada o la ecografía pulmonar, tanto de pulmones normales como patológicos. También constituye un elemento en contra la nula disponibilidad de ecógrafos en muchos servicios de Anestesia, lo que actualmente supondría una seria limitación a la expansión de éstas técnicas.
En definitiva, la ecografía aplicada a la VA es un tema de gran interés para los anestesiólogos y podría ser de gran utilidad en muchos pacientes. No obstante, serán necesarios en el futuro estudios clínicos que confirmen la viabilidad práctica de cada aplicación.
Bibliografía
1.- Singh M et al. Use of the sonography for airway assesment in the UK: results of the Fourth National Audit Project of the Royal College of Anesthestetist and the DAS. Br J Anaesth 2011; 106: 632-42. (PubMed) (pdf)
2.- Ezri T et al. Prediction of difficult laryngoscopy in obese patients by ultrasound cuantification of anterior neck soft tissue. Anaesthesia 2003; 58, 1111-4. (PubMed) (pdf) (epub)
3.- Green JS, Tsui BC. Aplications of Ultrasonography in ENT: Airway assesment and nerve blockade. Anesthesiol Clin. 2010 Sep;28(3):541-53. (PubMed)
4.- Gene Ma, Daniel P. Davis, James Schmitt, Gary M. Vilke, et al. The sensivity and specifity of transcricothyroid ultrasonography to confirm endotracheal tube placement in a cadaver model. Journal of Emergency Medicine, The Vol. 32, Issue 4, Pages 405-407. (en WEB)
5.- Arias S, Peralta P, Fernández C, Mariscal M, Duro E. Asistencia ecográfica para la localización de la membrana cricotiroidea. Comunicación oral en Congreso SEDAR 2011.
Patricia Peralta Rodríguez, Sara Arias Pérez, Mª Consuelo Fernández Izquierdo, Mª Luisa Mariscal Flores. Hospital Universitario de Getafe.



Muy interesante, aunque como comentáis me cuesta verle aplicaciones «reales» más allá de la localización de la membrana cricotiroidea. Por mi parte me voy a lanzar a hacer algún experimento, como intentar confirmar la intubación ecográficamente según se produce. Gracias por el resumen y las reflexiones.
Un artículo muy provechoso por destacar otra de las utilidades del ecografo, y más en este caso en la VAD, que es uno de los temas principales y preocupantes en el anestesiologo en su práctica clínica diaria. Aunque todavía no está ampliamente desarrollada en los hospitales, poco a poco irá cogiendo auge igual que en anestesia regional, aunque como todo requiere su aprendizaje.