Ignacio Jara Zozaya
Jose María Bonell Goytisolo
U.C.I Hospital Quirón Palmaplanas
Cómo citar este artículo: Jara Zozaya, I. (2015). Colangitis aguda. Revista Electrónica AnestesiaR, 7(5), 1. https://doi.org/10.30445/rear.v7i5.169
Introducción
La colangitis aguda se define como la inflamación de la vía biliar secundaria a infección bacteriana. Se trata de una entidad con una potencial repercusión sistémica grave, por lo que es fundamental realizar un diagnóstico y una estratificación de riesgo de forma precoz para poder iniciar un tratamiento antibiótico y un drenaje de la vía biliar adecuados.
Etiología y epidemiología
La colangitis aguda se produce como consecuencia de la obstrucción de la vía biliar y del crecimiento bacteriano en la bilis (1). La principal causa de obstrucción es la litiasis biliar, la prevalencia de colelitiasis en la población general es del 10-15% (2). Los pacientes con colelitiasis asintomática tienen un riesgo anual del 1-3% de desarrollar complicaciones (colecistitis, colangitis, pancreatitis). La coledocolitiasis es pues la causa más frecuente de colangitis (constituyendo más del 50% de los casos). Otras causas son las secundarias a obstrucción por neoplasias (páncreas, duodeno, vesícula, vía biliar, hepáticas), por procesos inflamatorios, tumores benignos, parásitos, fibrosis de papila y las secundarias a la realización de una colangiopancreatografía retrograda endoscópica (CPRE) o a daño de la vía biliar postquirúrgico (1) .
El pronóstico ha mejorado en los últimos 30 años gracias al uso cada vez más frecuente de las técnicas de drenaje endoscópicas, antes de 1980 la mortalidad era superior al 50%, entre 1980-1990 del 10-30%. La incidencia de casos de colangitis aguda severa es del 12,3% y la mortalidad actual de 2,7-10% (1).
Fisiopatología
El desarrollo de una colangitis requiere de dos factores fundamentales, la colonización bacteriana de la bilis y la obstrucción de la vía biliar que ocasiona un aumento de la presión en el interior de la misma.
En condiciones normales la vía biliar es estéril debido a las propiedades antibacterianas de las sales biliares, a la secreción local de inmunoglobulina A (Ig A) y a la función de barrera que ejerce el esfínter de Oddi evitando el paso masivo de microorganismos desde el tracto digestivo. La vía ascendente desde el duodeno es la principal puerta de entrada de microorganismos en la vía biliar, por lo que aquellas situaciones que alteran la función del esfínter de Oddi (esfinterotomía o endoprótesis biliar) o las que alteran la anatomía (anastomosis biliointestinal) predisponen al desarrollo de colangitis (2). La vía biliar puede estar colonizada, pero si no está obstruida su progresión a colangitis no es frecuente (1-3). La obstrucción conlleva estasis biliar que favorece el crecimiento bacteriano y altera los mecanismos de defensa inmunitarios (3). La obstrucción ocasiona un aumento de la presión intrabiliar que da lugar a una disrupción de las uniones hepatocelulares con lo que aumenta la permeabilidad y se favorece el paso de bacterias y endotoxinas al torrente circulatorio (1,3,4). La bacteriemia y la endotoxinemia se correlacionan directamente con el nivel de presión intrabiliar (4). Además la ausencia de Ig A y de sales biliares en el duodeno secundario a la obstrucción predispone al crecimiento bacteriano y a la translocación bacteriana a este nivel (2).
Los pacientes con colangitis aguda pueden presentar desde cuadros leves y autolimitados hasta situaciones críticas con riesgo vital, lo cual depende de la comorbilidad previa del paciente y del tipo de obstrucción, ya que puede ser completa o incompleta y permanente o transitoria, correspondiendo los cuadros más graves a las obstrucciones completas y permanentes (que precisarán drenaje de la vía biliar), mientras que las obstrucciones transitorias pueden dar cuadros que evolucionan bien con tratamiento médico.
En resumen la patogénesis de la colangitis aguda es la infección biliar asociada a obstrucción parcial o completa de la vía biliar de distintas etiologías. La obstrucción provoca la elevación de la presión en los canalículos biliares hasta un nivel que ocasionará translocación bacteriana y de endotoxinas al sistema circulatorio y linfático (reflujo colangiovenoso y colangiolinfático), pudiendo progresar la colangitis de un cuadro infeccioso local a una situación de respuesta inflamatoria sistémica con posible afectación multiorgánica (5).
Manifestaciones clínicas y diagnóstico
En 1877 Charcot describió esta entidad denominándola ¨fiebre hepática¨, la presencia de ictericia, fiebre y dolor en hipocondrio derecho constituye la denominada triada de Charcot que está presente en la mitad de los pacientes (1). La presencia de inestabilidad hemodinámica y la alteración del nivel de conciencia junto con la triada de Charcot se denomina péntada de Reynolds e implica una colangitis severa. La fiebre y el dolor abdominal son las manifestaciones clínicas más frecuentes, apareciendo cada uno en más del 80% de los casos. La ictericia es algo menos frecuente, se observa en el 60-70% (6). La triada de Charcot aparece en torno al 50% y la péntada de Reynolds es poco frecuente 3,5-7,7% (2,6). Los escalofríos, que suelen estar relacionados con bacteriemia aparecen en el 65% (2). En los pacientes ancianos y en inmunodeprimidos las manifestaciones clínicas pueden ser mínimas o atípicas y cursar con febrícula o deterioro del estado general o con hipotensión de origen no aclarado, por lo que la alteración de las pruebas analíticas hepatobiliares deben orientar el diagnóstico (2,3).
En cuanto a hallazgos de laboratorio destacan los datos de inflamación sistémica como leucocitosis y elevación de proteína C reactiva (PCR) y por otro lado los datos de colestasis. Las transaminasas suelen presentar una elevación ligera, aunque si se produce un aumento brusco de la presión intrabiliar pueden alcanzar niveles muy altos (2).
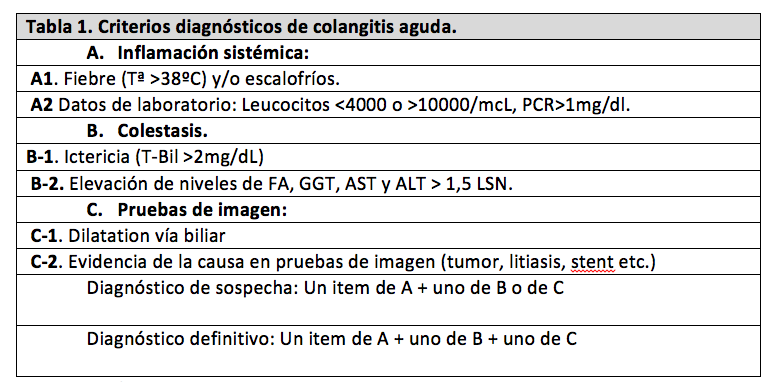
Las técnicas de imagen no invasivas para el diagnóstico son la ecografía, la tomografía computerizada (TC) y la colangiorresonancia magnética (CRM). La ecografía por su fácil realización y ausencia de efectos secundarios sería la primera prueba a realizar, tiene una sensibilidad muy elevada para el diagnóstico de colelitiasis, pero para detectar coledocolitiasis es poco sensible, además si la obstrucción es incompleta la ecografía pierde eficacia (2). La TC es más útil que la ecografía para detectar la etiología no litiásica y complicaciones como los accesos hepáticos, con relativa frecuencia no detecta la litiasis coledocal y es inferior a la ecografía para el diagnóstico de colelitiasis (la TC no detecta cálculos cuando son isodensos respecto a la bilis) (2). Recientemente se han descrito hallazgos en la TC dinámica con contraste consistentes en realce no homogéneo del parénquima hepático en fase arterial que desaparece en fase tardía, que serían indicativos de colangitis (6). La CRM es la mejor prueba para valorar la patología de la vía biliar, tiene una gran sensibilidad para detectar litiasis biliar y para demostrar la causa y localización de la obstrucción (2,6). En la tabla 1 se muestran los criterios diagnósticos establecidos de colangitis aguda basándose en los puntos anteriormente citados, datos de inflamación sistémica, datos de colestasis y hallazgos en las pruebas de imagen (6). Otros factores que ayudan en el diagnóstico son el dolor abdominal y la historia de patología biliar como litiasis o manipulación previa de la vía biliar.
T-Bil, Bilirrubina total; FA, Fosfatasa alcalina; GGT, Gammaglutamiltranspeptidasa; AST ,aspartato aminotransferasa; ALT, alanino aminotransferasa; LSN, límite superior de rango normal.*Tokyo Guidelines (6)
Valoración de la severidad
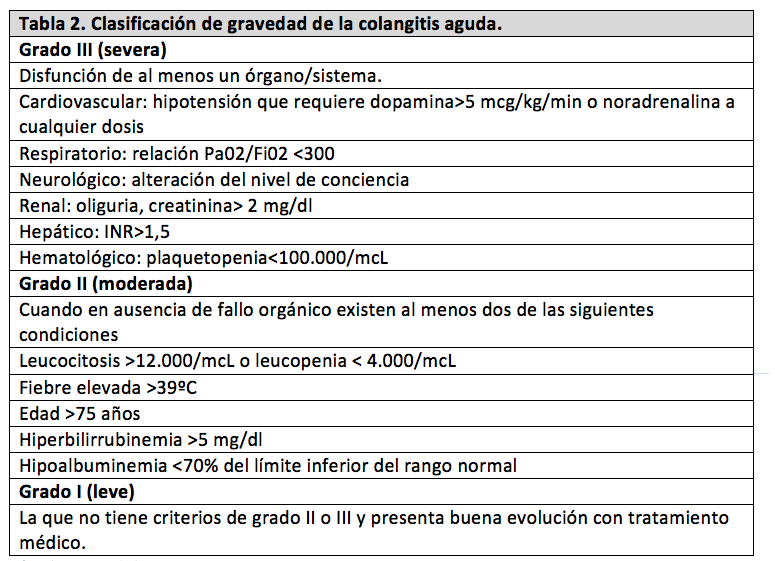
Los pacientes con colangitis aguda pueden presentar cuadros clínicos que pueden variar desde autolimitados hasta casos severos, estos últimos sobre todo cuando existe obstrucción completa de la vía biliar. Muchos casos responden favorablemente al tratamiento médico exclusivamente, sin embargo un porcentaje menor de casos cursan con un rápido empeoramiento clínico evolucionando a sepsis grave y afectación multiorgánica, estos casos requerirán un drenaje urgente de la vía biliar. Por ello es importante realizar de forma precoz una estratificación de gravedad, que tendrá implicaciones terapéuticas en cuanto a decidir si realizar drenaje biliar y el grado de urgencia (6).
La colangitis aguda se clasifica en tres grados de severidad. La colangitis severa (grado III) implica la presencia de disfunción de algún órgano. En la colangitis moderada (grado II) es la que sin fallo de órganos, tiene un elevado riesgo de mala evolución si no se drena la vía biliar. La colangitis leve (grado I) es la que no tiene criterios de ninguna de las otras dos. Esta clasificación es importante para identificar sobre todo los casos moderados que pueden progresar a severo sin drenaje biliar, por lo que se han identificado unos de factores de riesgo de mala evolución (hipoalbuminemia, edad, grado de leucocitosis, fiebre elevada y nivel de bilirrubina) (6). En la tabla 2 se muestra la estratificación de gravedad.
*Tokyo Guidelines (6)
Manejo general de la colangitis aguda
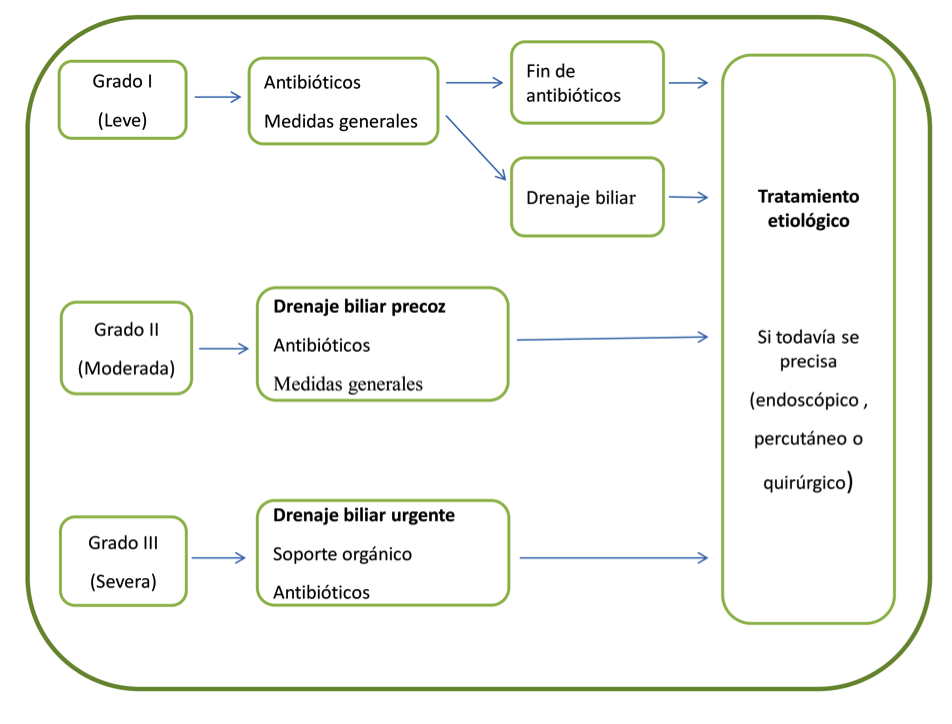
El manejo de la colangitis aguda se basa en la severidad del cuadro clínico. El drenaje biliar (control del foco) y el tratamiento antibiótico son los elementos más importantes. Cuando se establece el diagnóstico se debe iniciar el tratamiento médico que incluye fluidoterapia, analgesia y antibióticos. Se debe realizar una valoración de la gravedad en el momento del diagnóstico y se debe reevaluar durante las siguientes 48h (Fig.1)
En la colangitis leve el manejo inicial con antibióticos puede ser suficiente en muchos casos, evolucionando favorablemente, pero si en las primeras 24h la evolución no es buena se deberá plantear drenaje biliar precoz (7). En pacientes con moderada gravedad (grado II) junto con el tratamiento antibiótico se deberá realizar el drenaje biliar precoz (en 48h). En los casos más graves (grado III) se iniciará el tratamiento adecuado de soporte orgánico y, cuando el paciente esté estable, se realizará drenaje biliar urgente (en 24h) (7). En los grados II y III si no se puede drenar la vía biliar por falta de medios se indicará el traslado a un centro adecuado.
El tratamiento etiológico definitivo (por ejemplo colecistectomía) se realizará una vez se haya resuelto el cuadro agudo.
Fig.1 Algoritmo de manejo general de la colangitis aguda.
Tratamiento antibiótico
Junto con el drenaje biliar el tratamiento antibiótico es fundamental para el control de la respuesta inflamatoria sistémica y para el control de las complicaciones locales (abscesos). El tratamiento antibiótico se debe instaurar de forma precoz, en las formas graves se debe iniciar en cuanto se sospecha el diagnóstico.
La elección del tratamiento antibiótico empírico se basará considerando distintos factores como cobertura frente a microorganismos más frecuentemente implicados, patrones locales de sensibilidad a antibióticos, origen comunitario o nosocomial, gravedad del cuadro clínico, uso previo de antibióticos, antecedentes de manipulación de la vía biliar, comorbilidad previa del paciente (2,8).
La identificación de los microorganismos es esencial, los cultivos de bilis son positivos en el 59-90% (por lo que se debe recordar siempre tomar muestras de bilis durante el drenaje biliar) y se aíslan microorganismos en el 21-71% de los hemocultivos (8).
Las principales bacterias aisladas corresponden a la flora del tracto digestivo, siendo Escherichia coli (E. coli) el más frecuentemente aislado (25-50%), seguido de Klebsiella (15-20%) y de Enterococcus (10-20%). Con menor frecuencia se aíslan otras enterobacterias como Enterobacter spp., Citrobacter spp., Serratia spp o Morganella spp, especialmente en ámbito nosocomial. Pseudomonas aeruginosa se detecta en infecciones nosocomiales y en las relacionadas con manipulación previa de la vía biliar. Los anaerobios pueden estar presentes como parte de una infección mixta polimicrobiana, aunque el porcentaje de aislamiento en cultivos no es elevado, la frecuencia de infección por éstos puede estar infraestimada por las técnicas estándar de cultivo. La detección de Candida spp. en bilis es poco frecuente.
Las recomendaciones de tratamiento antibiótico empírico se basan fundamentalmente en la gravedad y en el origen nosocomial o comunitario (8,9). Sin embargo el tratamiento se deberá individualizar teniendo en cuenta la presencia de factores de riesgo de gérmenes resistentes (tratamientos antibiótico previo, manipulación vía biliar…), epidemiología local y evolución clínica. Los agentes con un espectro de actividad medio o amplio y con una excreción biliar adecuada como amoxicilina-clavulánico, piperacilina-tazobactam, carbapenemes, o la asociación de metronidazol con una cefalosporina o con una quinolona son los más utilizados como tratamiento empírico.
En las formas leves de adquisición comunitaria se pueden usar pautas de espectro algo más reducido como una cefalosporina (cefotaxima/ceftriaxona) o una quinolona asociada a metronidazol o amoxicilina-clavulánico en monoterapia. Sin embargo en los últimos años ha aumentado la resistencia de E. coli frente a amoxicilina-clavulánico (15-18%) y sobretodo frente a fluoroquinolonas (superior al 20%) (8,9,10). Por lo que amoxicilina-clavulánico se debería indicar únicamente en casos leves y las fluoriquinolonas deberían evitarse o indicarse en casos leves en pacientes alérgicos a B-lactámicos o como tratamiento dirigido cuando ya se tienen resultados microbiológicos. Las cefalosporinas de tercera generación siguen manteniendo una excelente actividad frente a E. coli con una sensibilidad superior al 90% (10).
El aislamiento de enterobacterias productoras de B-lactamasas de espectro extendido (BLEE) es más frecuente en el ámbito nosocomial, pero en los últimos años ha aumentado su incidencia a nivel comunitario (10,11,12) . De la misma forma, Pseudomonas no es un germen habitual en la colangitis comunitaria, pero no es excepcional (5%). Por tanto en las colangitis comunitarias grado II y sobretodo grado III se debería ampliar cobertura antibiótica frente a gram-negativos, con pautas como piperacilina-tazobactam o carbapenemes (excepto ertapenem que no cubre Pseudomonas).
En las colangitis nosocomiales la cobertura frente a bacilos gram-negativos deberá considerar patógenos típicos nosocomiales (Pseudomonas, Enterobacter, Citrobacter, Serratia, Morganella) y enterobacterias productoras de BLEE. Por lo que la mayoría de las pautas recomendadas incluyen asociación de cefalosporina antipseudomónica (cefepime, ceftazidima) o aztreonam junto con metronidazol, piperacilina-tazobactam o carbapenem. Hay que tener en cuenta que las enterobacterias productoras de BLEE son resistentes a cefalosporinas y a aztreonam y la resistencia a piperacilina-tazobactam es elevada (mayor del 20%) (10). Por lo que en los casos más graves serían de elección los carbapenemes (imipenem, meropenem, doripenem), excluyendo ertapenem que no presenta cobertura frente a pseudomonas ni acinetobacter.
El enterococo es el tercer germen aislado en las infecciones de la vía biliar, por lo que aunque durante mucho se dudó de su capacidad patógena, actualmente se considera que es un importante patógeno nosocomial. Son factores predisponentes para infección por enterococo la inmunodepresión, el tratamiento previo con antibióticos (sobretodo cefalosporinas) y el intervencionismo previo en la vía biliar (13, 14). En la infección comunitaria estaría indicada su cobertura en los casos graves y en los casos no graves con factores de riesgo de infección por enterococo. En España la especie implicada con más frecuencia es E. faecalis (80-90%), que es casi uniformemente sensible a ampicilina, por lo que amoxicilina-clavulánico, piperacilina-tazobactam y los carbapenemes (excepto ertapenem) serían las opciones (15). En las infecciones nosocomiales sería recomendable la cobertura frente a enterococo (obligatorio en las formas graves), quedando descubierta con algunas de las pautas habitualmente recomendadas como cefalosporina o aztreonam asociada a metronidazol o ertapenem en monoterapia. En los casos nosocomiales más graves, sobre todo si la estancia hospitalaria es prolongada y se ha recibido tratamiento antibiótico previo, se deberá valorar la cobertura frente a E. faecium (resistente a ampicilina en torno al 70% en España) con vancomicina, linezolid o daptomicina (15).
De forma general se recomienda la cobertura frente a anaerobios, recordando el aumento de resistencia en los últimos años de Bacteroides fragilis frente a clindamicina, por lo que en las pautas en las que se asocia un anaerobicida sería de elección el metronidazol (16).
El tratamiento antibiótico se deberá modificar en función de los datos microbiológicos obtenidos de los cultivos. Recomendándose mantener cobertura frente a anaerobios en casos graves, en pacientes de edad avanzada o con manipulación previa de la vía biliar aunque no se hallan aislado estos microorganismos en los cultivos (2).
En cuanto a la duración del tratamiento antibiótico depende fundamentalmente de si se ha realizado un adecuado control del foco y de la evolución clínica. Se recomienda de forma general mantener el tratamiento de 4-7 días tras el control del foco siempre y cuando los signos de infección estén controlados (8). Si hay bacteriemia por cocos gram positivos (enterococos, streptococos) se recomienda un mínimo de dos semanas debido al riesgo de endocarditis (8).
Drenaje de la vía biliar
El drenaje de la vía biliar es el tratamiento fundamental de la colangitis aguda. Existen tres modos de drenaje, endoscópico, percutáneo transhepático y quirúrgico. El drenaje de la vía biliar está indicado siempre, excepto en los casos leves que presentan buena evolución en las primeras 24h con tratamiento médico (17).
El drenaje endoscópico mediante la realización de una CPRE es la técnica de elección, ya que es la más segura y menos invasiva (2,17, 18). El drenaje puede realizarse mediante esfinterotomía, colocación de un stent en la vía biliar (endoprótesis) o mediante un drenaje nasobiliar. La esfinterotomía implica mayor riesgo de hemorragia por lo que se debe valorar su realización sobre todo en pacientes con coagulopatía o plaquetopenia. Otras posibles complicaciones son la pancreatitis, impactación de la litiasis y la perforación.
El drenaje percutáneo transhepático consiste en la colocación de un catéter guiado por ultrasonidos en el interior de un conducto biliar intrahepático, tiene una tasa de éxito del 88% con la vía biliar dilatada y del 63% si no lo está (17). Las complicaciones (hemorragia, peritonitis biliar) y la mortalidad son más elevadas que con la técnica endoscópica, por lo que se considera de segunda elección cuando no es posible el drenaje endoscópico (2, 17).
El drenaje biliar quirúrgico sería la última opción debido a su elevada morbimortalidad asociada. Se realizaría mediante coledocotomía y colocación de un tubo en T. Está indicado cuando fracasan las técnicas anteriores o cuando hay alteraciones anatómicas (por cirugías previas o por procesos tumorales obstructivos). La cirugía biliar definitiva como la colecistectomía o la resolución definitiva del problema obstructivo está indicada en un segundo tiempo una vez se haya resuelto el proceso agudo.
Bibliografía
- Kimura Y, Takada T, Strasberg S et al. TG13 current terminology, etiology, and epidemiology of acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Sci (2013) 20:8““23. (PubMed)
- Almirante B, Pigrau C. Colangitis aguda. Enferm Infecc Microbiol Clin. 2010; 28 (Supl2):18-24.
- Attasaranya S, Fogel E, Lehman G. Choledocholithiasis, ascending cholangitis, and gallstone pancreatitis. Med Clin N Am 92 (2008) 925““960. (PubMed)
- Csendes A, Sepulveda A, Burdiles P, et al. Common bile duct pressure in patiens with common bile ducts stones with or without acute suppurative cholangitis. Arch Surg 1988 ; 123 (6) 697-699. (PubMed)
- Wada K, TakadaT, KawaradaY, Nimura Y et al. Diagnostic criteria and severity assessment of acute cholangitis: Tokyo Guidelines. J Hepatobiliary Pancreat Surg (2007) 14:52““58. (PubMed)
- Kiriyama S, Takada T, Strasberg S, et al. TG13 guidelines for diagnosis and severity grading of acute cholangitis. J Hepatobiliary Pancreat Sci (2013) 20:24““34. (PubMed)
- Miura F, Takada T, Strasberg S et al. TG13 flowchart for the management of acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Sci (2013) 20:47““54. (PubMed)
- Gomi H, Solomkin J, Takada T, et al. TG13 antimicrobial therapy for acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Sci (2013) 20:60““70. (PubMed)
- Solomkin J, Mazuski J, Bradley J et al. Diagnosis and Management of Complicated Intra-abdominal Infection in Adults and Children: Guidelines by the Surgical Infection Society and the Infectious Diseases Society of America. Clinical Infectious Diseases 2010; 50:133““64. (PubMed)
- Cantón R , Loza E, Aznar J, et al. Antimicrobial susceptibility of Gram-negative organisms from intraabdominal infections and evolution of isolates with extended spectrum β-lactamases in the SMART study in Spain (2002-2010). Rev Esp Quimioter 2011;24 (4): 223-232. (PubMed)
- Oliver A, Cantón R. Enterobacterias productoras de B-lactamasas plasmídicas de espectro extendido. Control calidad SEIMC.
- Diaz MA, Hernández JR, Martínez L, Rodríguez J, Pascual A. Escherichia coli y Klebsiella pneumoniae productoras de betalactamasas de esprectro extendido en hospitales españoles: segundo estudio multicéntrico (proyecto GEIH-BLEE 2006). Enferm Infecc Microbiol Clin 2009;27(9):503-510. (PubMed)
- Burillo A, Bouza E. Papel de las bacterias grampositivas en la infección intraabdominal. Enferm Infecc Microbiol Clin. 2008;26 (Supl 2);61-8.
- Guirao X. Lo que hay que cubrir y lo que no hay que cubrir en la infección intraabdominal. Enferm Infecc Microbiol Clin. 2010;28 (Supl 2); 32-41. (PubMed)
- Cercenado E. Enterococcus: resitencias fenotípicas y genotípicas y epide miología en España. Enferm Infecc Microbiol Clin. 2011; 29 (Supl 5); 59-65. (PubMed)
- Rodríguez E,Gamboa M, Rodríguez C, Vargas P. Grupo Bacteroides fragilis en heces humanas no diarreicas y su sensibilidad antimicrobiana. Rev Esp Quimioterap, Diciembre 2006; Vol. 19 (Nº 4): 357-362. (PubMed)
- Itoi T Toshio, Tsuyuguchi T et al. TG13 indications and techniques for biliary drainage in acute cholangitis. J Hepatobiliary Pancreat Sci (2013) 20:71““80. (PubMed)
- Sartelli M, Viale P, Catena F, et al. 2013 WSES guidelines for management of intra-abdominal infections. Sartelli et al. World Journal of Emergency Surgery 2013, 8:3. (PubMed)