Hervilla Ezquerra, S.
Facultativo Especialista de írea Servicio de Anestesiología y Reanimación.
Hospital Universitario Fundación Alcorcón, Madrid.
Introducción
Las guías de Soporte Vital del Paciente Pediátrico del ILCOR 2015 están basadas en tres principios principales:
- La incidencia de patología crítica en el paciente pediátrico es mucho menor que en los adultos.
- La respuesta fisiopatológica a la enfermedad en el paciente pediátrico difiere de la del adulto.
- Muchas emergencias pediátricas son manejadas en el momento inicial por especialistas con poca experiencia en Pediatría.
Terminología
- New born: Recién nacido nada más nacer.
- Neonate: Las cuatro primeras semanas de vida.
- Infant: Por debajo del año de vida.
- Child: Niños entre el año y la pubertad.
Soporte Vital Básico Pediátrico (BLS: Basic Life Support)
Está asociado con mejor pronóstico neurológico.
Resumen de los cambios con respecto a las guías del 2010
1. Nuevos algoritmos de las RCP pediátricas con 1 reanimador sanitario (PS) y con varios reanimadores sanitarios en la era de los teléfonos móviles
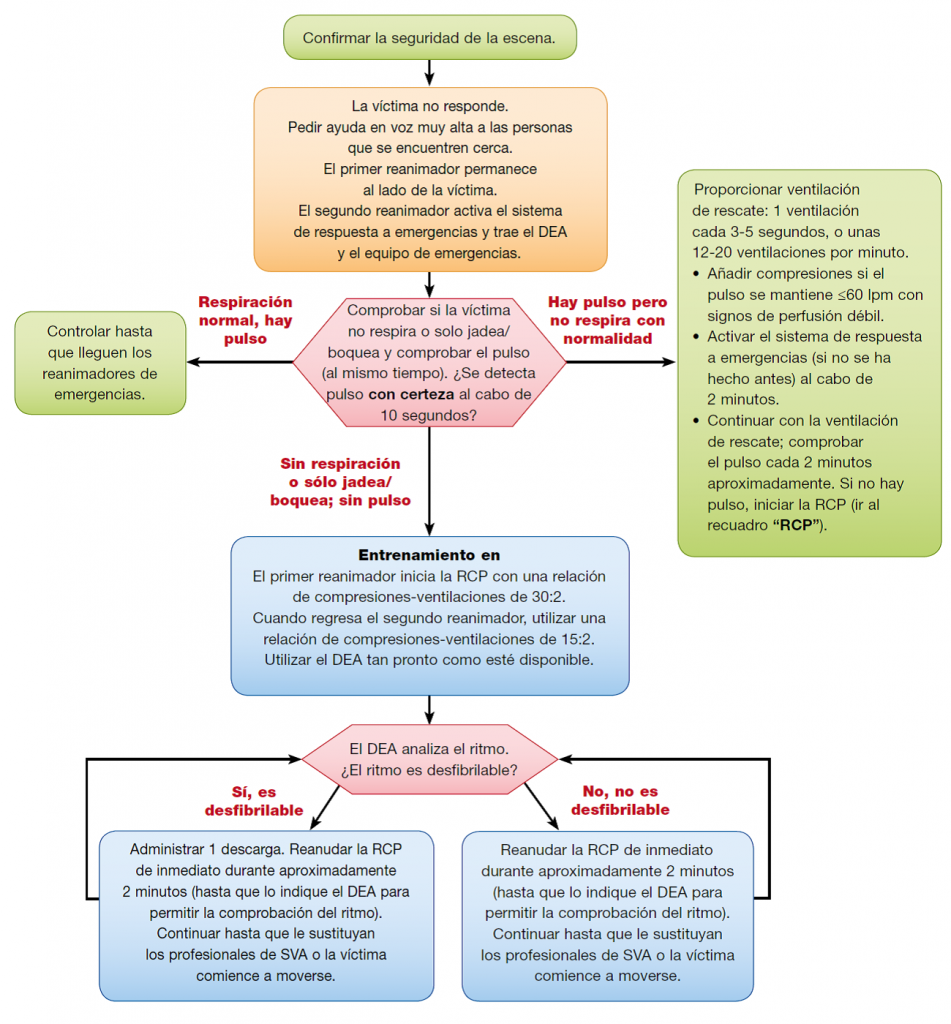
Figura 1.- Algoritmo de paro cardíaco pediátrico para 2 o más reanimadores, profesionales de la salud, que proporcionan SVB/BLS: actualización de 2015
2.- Confirmar la secuencia C-A-B como secuencia preferida para la RCP Pediátrica
Parece razonable mantener la secuencia indicada en las Guías de 2010, comenzando la RCP con C-A-B (Compresiones-Apertura de vía aérea-Buena ventilación) en lugar de con A-B-C. La RCP debe comenzar con 30 compresiones (en la reanimación realizada por un único reanimador) o con 15 compresiones (en la reanimación de lactantes y niños efectuada por 2 PS) en lugar de con 2 ventilaciones.
3. Profundidad de las compresiones torácicas
Es razonable que los reanimadores realicen compresiones torácicas que hundan el tórax al menos un tercio del diámetro anteroposterior del mismo en los pacientes pediátricos (de lactantes a niños hasta el inicio de la pubertad). Esto equivale, aproximadamente, a 4 cm. (1,5 pulgadas) en lactantes. y a 5 cm. (2 pulgadas) en niños. Una vez que los niños alcanzan la pubertad se utiliza la profundidad de compresiones recomendada en adultos de al menos 5 cm. (2 pulgadas) y, como máximo, 6 cm. (2,4 pulgadas).
4. Frecuencia de las compresiones torácicas
Para simplificar al máximo el entrenamiento en RCP, a falta de suficientes datos pediátricos, es razonable usar también en lactantes y niños la frecuencia de las compresiones torácicas de 100 a 120 cpm. recomendada en adultos.
5. Reiterar con firmeza que en el SVB/BLS Pediátrico se necesitan compresiones y ventilación
A los lactantes y niños que sufran un paro cardíaco se les debe practicar la RCP convencional (ventilación de rescate y compresiones torácicas). El carácter asfíctico de la mayoría de los paros cardíacos pediátricos hace que la ventilación sea necesaria para una RCP eficaz. No obstante, puesto que la RCP solo con compresiones puede ser eficaz en pacientes con un paro cardíaco primario, si los reanimadores no quieren o no pueden administrar ventilación, se recomienda que estos realicen la RCP solo con compresiones en lactantes y niños con paro cardíaco. La RCP óptima en lactantes y niños comprende tanto compresiones como ventilación, pero es preferible que se realicen solo compresiones a que no se practique la RCP en absoluto.
Otros puntos de interés
Para aquellos que deben conocer correctamente el la secuencia de RCP pediátrica (no profesionales de la salud PS) el algoritmo es la siguiente:
Figura 2.- Actuación ante la presencia de cuerpo extraño en la Vía Aérea del niño.
Ante la presencia de un cuerpo extraño, el niño reacciona siempre con tos en un intento de expulsarlo.
Signos de sospecha de presencia de cuerpo extraño en la vía aérea:
- Presenciar el episodio.
- Tos/atragantamiento.
- Comienzo repentino de síntomas de ahogamiento.
- Historia reciente de jugar o comer cosas de pequeño tamaño
Signos de tos ineficaz:
- Incapaz de vocalizar.
- Parada brusca de la tos.
- Incapacidad para respirar.
- Cianosis.
- Disminución del nivel de conciencia.
Signos de tos eficaz:
- Llanto o respuesta a preguntas.
- Tos enérgica.
- Ser capaz de coger aire antes de toser.
- Respuesta completa.
Pasos para la asistencia correcta:
- El primer paso es“ no lesionar“, de manera que si el niño tose y respira, no intervenir salvo para animarle a que siga haciéndolo.
- Si la tos del niño es efectiva, no es necesario ninguna maniobra adicional, sólo observar su evolución y animarle a seguir tosiendo.
- Si la tos del niño no es eficaz:
3.a. Pedir ayuda.
3.b. Valorar el nivel de consciencia:
3.b.1. Si el niño está todavía consciente hay que darle golpes en la espalda con la cabeza hacia abajo en posición supina. Si esto no funciona, se puede realizar una compresión del tórax en niños menores de 1 año.
En los mayores de 1 año se puede realizar compresión abdominal con mucho cuidado (contraindicada maniobra de Heimlich salvo que se trate de niños mayores).
Si es expulsado el objeto, vigilar el estado del niño y observar cualquier cambio en la respiración ya que puede haber quedado una parte del cuerpo extraño alojada en la vía aérea. Además, las compresiones abdominales pueden producir lesiones en las vísceras abdominales, por lo que ante la menor duda, el niño debe ser examinado por un médico.
3.b.2. SI el niño ha perdido el nivel de conciencia, se debe pedir ayuda en primer lugar sin abandonar al niño en ese estado.
En segundo lugar, abrir la boca en busca del cuerpo extraño de manera que si está visible, puede intentar extraerse con un dedo teniendo cuidado de no introducirlo más.
En tercer lugar, si no se ve cuerpo extraño o está inaccesible, realizar 5 respiraciones asistidas confirmando que son eficaces (elevación del tórax). Si no lo son, modificar la postura hasta que lo sean.
A continuación, si persiste la falta de respuesta, comenzar la RCP durante un minuto o 5 ciclos de la secuencia 15 compresiones/2 respiraciones.
Si el niño recupera la conciencia, colocar en posición de seguridad hasta que llegue la ayuda experimentada. Si no la recupera, seguir con la RCP hasta que lleguen los médicos especialistas.
Soporte Vital Avanzado Pediátrico (ALS: Advance Life Support)
Figura 3.- Algoritmo de RCP Avanzada en el Paro Cardíaco Pediátrico.
Resumen de los cambios con respecto a las guías del 2010
1. Recomendaciones en relación con la reanimación con líquidos
En determinados contextos, al tratar a pacientes pediátricos con enfermedades febriles, el uso de volúmenes limitados de soluciones cristaloides isotónicas conduce a una mejora de la supervivencia. Este dato contrasta con la idea tradicional de que la reanimación rutinaria con volumen intensiva es beneficiosa.
En general está aceptado que la administración IV. temprana y rápida de líquidos isotónicos es un elemento fundamental del tratamiento del shock séptico.
Para niños en shock es razonable un bolo de líquidos inicial de 20 ml./kg.
Sin embargo, en el caso de los niños con enfermedad febril que estén en entornos con acceso limitado a recursos de cuidados intensivos (es decir, ventilación mecánica y administración de inotrópicos), la administración de bolos de líquidos IV. debería emprenderse con suma cautela, ya que puede ser perjudicial.
Se hace hincapié en el tratamiento individualizado y en una frecuente revaluación clínica antes, durante y después de la administración de líquidos.
2. Atropina para la intubación endotraqueal
No hay datos que respalden una dosis mínima rutinaria de atropina cuando se utiliza como premedicación para prevenir la bradicardia en la intubación de urgencia. En las guías del 2010 se recomendó una dosis mínima de atropina de 0,1 mg. IV. por la existencia de informes de bradicardia paradójica en lactantes muy pequeños que recibieron dosis bajas de atropina.
3. Monitorización hemodinámica invasiva durante la RCP
Si ya se ha iniciado una monitorización de la presión arterial invasiva, esta puede utilizarse para ajustar la RCP con el fin de lograr niveles específicos de presión arterial en niños con paro cardíaco.
Si el paciente tiene un catéter arterial permanente, se puede utilizar la forma de la onda como medio para evaluar la compresión hasta llegar a un valor específico de presión arterial sistólica.
4. Medicación antiarrítmica para FV o TV sin pulso refractaria a las descargas
La amiodarona o la lidocaína son agentes antiarrítmicos aceptables para la FV y TV sin pulso refractaria a las descargas en niños.
Un reciente registro retrospectivo y multiinstitucional de paro cardíaco pediátrico intrahospitalario reveló una asociación entre la lidocaína y unas tasas más altas de RCE y de supervivencia a las 24 horas, en comparación con la amiodarona. Sin embargo, no se pudo asociar ni la administración de lidocaína ni la de amiodarona con una mejora de la supervivencia hasta el alta hospitalaria.
5. Vasopresores para Reanimación
Sigue recomendándose la adrenalina como vasopresor en los paros cardíacos pediátricos.
Se bajó ligeramente la clase de recomendación porque no existen estudios pediátricos de alta calidad que demuestren la eficacia de los vasopresores en caso de paro cardíaco.
6. RCP extracorpórea (RCP-EC) en comparación con la rcp estandar
Para pacientes pediátricos con diagnóstico cardíaco y paro cardíaco intrahospitalario en entornos en los que existan ya protocolos de oxigenación por membrana extracorpórea, puede considerarse una RCP-EC.
Puede considerarse una RCP-EC en niños con afecciones cardíacas subyacentes que sufren un paro cardíaco intrahospitalario, siempre que se disponga de los protocolos, los conocimientos y el equipo necesarios.
Respecto a los paros cardíacos pediátricos intrahospitalarios, el examen de un registro retrospectivo puso de manifiesto que, cuando se practicaba una RCP-EC, los resultados eran mejores en el caso de los pacientes con cardiopatías que en el de los pacientes con enfermedades no cardíacas.
7. Manejo de la temperatura corporal
Debe evitarse la fiebre cuando se atienda a niños en coma con RCE después de un paro cardíaco extrahospitalario. En un ensayo aleatorio grande de hipotermia terapéutica en niños con paro cardíaco extrahospitalario no hubo diferencias en los resultados con independencia de que se aplicase al paciente hipotermia terapéutica moderada (manteniendo la temperatura entre 32°C y 34°C) durante un cierto periodo o se le mantuviese estrictamente en normotermia (manteniendo la temperatura entre 36°C y 37,5°C).
En el caso de los niños que estén en coma durante los primeros días siguientes al paro cardíaco (intrahospitalario o extrahospitalario), debe controlarse la temperatura de continuo y debe combatirse la fiebre de forma enérgica.
En el caso de los niños comatosos reanimados tras un paro cardíaco extrahospitalario, es razonable que los cuidadores mantengan al paciente en normotermia (de 36°C a 37,5°C) durante 5 días o que al principio le apliquen hipotermia continua (de 32°C a 34°C) durante 2 días y a continuación lo mantengan en normotermia durante 3 días.
En el caso de los niños que permanezcan en coma tras un paro cardíaco intrahospitalario, no hay datos suficientes que permitan recomendar la hipotermia en lugar de la normotermia.
Un estudio prospectivo y multicéntrico de víctimas pediátricas de paros cardíacos extrahospitalarios asignados aleatoriamente bien a un grupo de hipotermia terapéutica (de 32°C a 34°C), bien a un grupo de normotermia (de 36°C a 37,5°C) no reveló diferencia alguna entre los resultados funcionales de los 2 grupos al cabo de 1 año. Ni este ni otros estudios observacionales mostraban complicaciones adicionales en el grupo tratado con hipotermia terapéutica. Aún no se conocen los resultados de un ensayo controlado aleatorio, amplio y multicéntrico de hipotermia terapéutica aplicada a pacientes que están comatosos después del RCE tras un paro cardíaco intrahospitalario pediátrico.
8. Factores pronostico en el paro cardiaco y posteriores al paro cardiaco
Se estudió la importancia que tenían para el pronóstico diversas variables clínicas en el paro cardíaco y posteriores al paro cardíaco. No se identificó ninguna variable que fuese lo bastante fiable para predecir resultados clínicos. Por lo tanto, los cuidadores deben tener en cuenta varios factores al intentar realizar pronósticos durante el paro cardíaco y en las circunstancias posteriores al RCE.
Al tratar de prever los resultados clínicos del paro cardíaco, deben considerarse varios factores. Son varios los factores que influyen en la decisión de proseguir o finalizar los esfuerzos de reanimación durante un paro cardíaco y en la estimación de las posibilidades de recuperación después de un paro cardíaco.
No se ha encontrado ninguna variable en el paro cardíaco o posterior al paro cardíaco que permita prever de forma fiable resultados favorables o desfavorables.
9. Líquidos e inotrópicos después del paro cardiaco
Tras el RCE deben utilizarse líquidos e infusiones vasoactivas (inotrópicos/vasopresores) para mantener una presión arterial sistólica por encima del percentil 5 de edad.
Debe utilizarse monitorización de la presión intraarterial para controlar constantemente la presión arterial y detectar y tratar la hipotensión.
No se identificó ningún estudio en el que se evaluaran agentes vasoactivos específicos en pacientes pediátricos que ya han recuperado la circulación espontánea. Estudios observacionales recientes han constatado que la supervivencia hasta el alta hospitalaria y los resultados neurológicos de los niños que tuvieron hipotensión después del RCE fueron peores.
10. PaO2 Y PaCO2 después del paro cardíaco
Tras el RCE en los niños, puede ser razonable que los reanimadores ajusten la administración de oxígeno para llegar a valores de normoxemia (saturación de oxihemoglobina del 94% o superior). Cuando esté disponible el equipo necesario, debe retirarse gradualmente el oxígeno para llegar a una saturación de oxihemoglobina de entre el 94% y el 99%.
El objetivo debe ser evitar absolutamente la hipoxemia manteniendo al mismo tiempo la normoxemia. De igual manera, las estrategias de ventilación tras el RCE en niños deben tener por objetivo alcanzar el valor de PaCO2 adecuado a cada paciente y evitar al mismo tiempo la hipercapnia o la hipocapnia extremas.
Un amplio estudio pediátrico observacional de paros cardíacos intrahospitalarios y paros cardíacos extrahospitalarios halló que la normoxemia (definida como una PaO2 de 60 a 300 mmHg.) estaba asociada con una mejora de la supervivencia hasta el alta de la unidad de cuidados intensivos pediátrica, en comparación con la hiperoxemia (PaO2 mayor de 300 mmHg.). Estudios en adultos y en animales muestran una asociación entre la hiperoxemia y tasas más altas de mortalidad. Asimismo, estudios realizados en adultos tras el RCE demuestran una asociación entre la hipocapnia y peores evoluciones de los pacientes.
Bibliografía
1.- Soar J, Nolan JP, Bí¶ttiger BW, Perkins GD, Lott C, Carli P, Pellis T, Sandroni C, Skrifvars MB, Smith GB, Sunde K, Deakin CD; Adult advanced life support section Collaborators. European Resuscitation Council Guidelines for Resuscitation 2015: Section 6: Paediatric life support. 2015 Oct; 95:100-47. (PubMed) (PDF)
2.- Link MS, Berkow LC, Kudenchuk PJ, Halperin HR, Hess EP, Moitra VK, Neumar RW, O“™Neil BJ, Paxton JH, Silvers SM, White RD, Yannopoulos D, Donnino MW. Part 7: Adult Advanced Cardiovascular Life Support: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 3; 132(18 Suppl 2):S444-64. (PubMed) (PDF)






Hola, gracias por el articulo y en general a la revista por mantenernos al día de las novedades. Me ha llamado la atención el punto número 2 en el que comentas que se confirma la secuencia CAB para rcp pediatríca, manteniéndose lo de las guías previas….pero mirando el artículo que citas, dice justo lo contrario: que se mantiene en pediatría la secuencia ABC (porque no hay evidencia actual como para cambiar enfoque en niños, porque las causas asfícticas son frecuentes en la parada pediatrica y porque ya se ha entrenado a miles de personas en secuencia ABC). Esto si sería lo correcto en adultos…(imagino que ha habido un traslape entre las dos update de guias al redactar….¿?)
Un saludo
Hola, Pablo. Gracias por el comentario. Efectivamente la referencia es del adulto. Aún así, yo me quedé con la misma duda. Las guías quieren simplificar la actuación distinguiendo bien la actuación según el tipo de reanimador que empiece la secuencia. En resumen, si es profesional sanitario o conocedor de las guías, mantiene la secuencia pediátrica. Si no lo es, y respetando el principio de «es preferible comenzar a reanimar a no hacer nada», unifica la secuencia de reanimación pediátrica con la del adulto para simplificar.
Excelente información!
Hola, felicidades por la página. Todos los días se aprende.
Quisiera preguntarles si cuentan con información fiable referente al uso de Hipotermia controlada (33-36°C) en el Síndrome Post Parada Cardíada EN PEDIATRICOS, sé que no hay suficiente evidencia para recomendarlo, sé de la publicación que comenta no existir diferencia en el resultado a 1 año con hipotermia 33 ° comparado con 36°, sin embargo hay publicaciones con casos anecdóticos que les sido favorable.
Agradecería información al respecto. Incluso en Asfixia por Ahogamiento No Fatal, por ejemplo.
Hay muy poco referido en niños.
Yo soy Pediatra Intensivista.
Muchas Gracias.
Buenas tardes, dando gracias por la oportunidad de participar y hacer parte de este curso tan esencial para todos los compañeros que comparten el día a día en una unidad de cuidados intensivos; y darles la bienvenida a los demás participantes que realicen el curso con mucha responsabilidad por que el contenido de los temas es muy interesante y nos ayudas afianzar nuestros conocimientos a pesar de tener especializaciones en cuidado critico. un salud y muchas gracias.