Castañeda Pascual, M., Bilbao Ares, A.
Castañeda Pascual, M., Bilbao Ares, A.
Servicio de Anestesia, Reanimación y Terapia del Dolor.
Complejo Hospitalario de Navarra (Pamplona)
Cómo citar este artículo: Castañeda Pascual, M. (2016). Infecciones y Edema. Revisión 2015: Gary Linkov, Ahmed M.S. Soliman. Infections and Edema. Review Article. Pages 329-346. (web) (First page PDF). Revista Electrónica AnestesiaR, 8(5), 3. https://doi.org/10.30445/rear.v8i5.106
Original: Gary Linkov, Ahmed M.S. Soliman. Infections and Edema. Review Article. Pages 329-346. (web) (First page PDF)
Introducción
Los procesos infecciosos e inflamatorios de cabeza y cuello a menudo provocan serias alteraciones en la vía aérea. Una cuidadosa y precoz evaluación permitirá un correcto diagnóstico del cuadro subyacente, su tratamiento y un seguro manejo de la vía aérea.
Es básica la comunicación y coordinación entre anestesiólogo y otorrinolaringólogo, así como el hecho de disponer de un plan de actuación explícito.
Este artículo resume la evaluación y abordaje de la vía aérea en pacientes con infecciones del tracto aero-digestivo alto, así como aquellos afectos de angioedema.
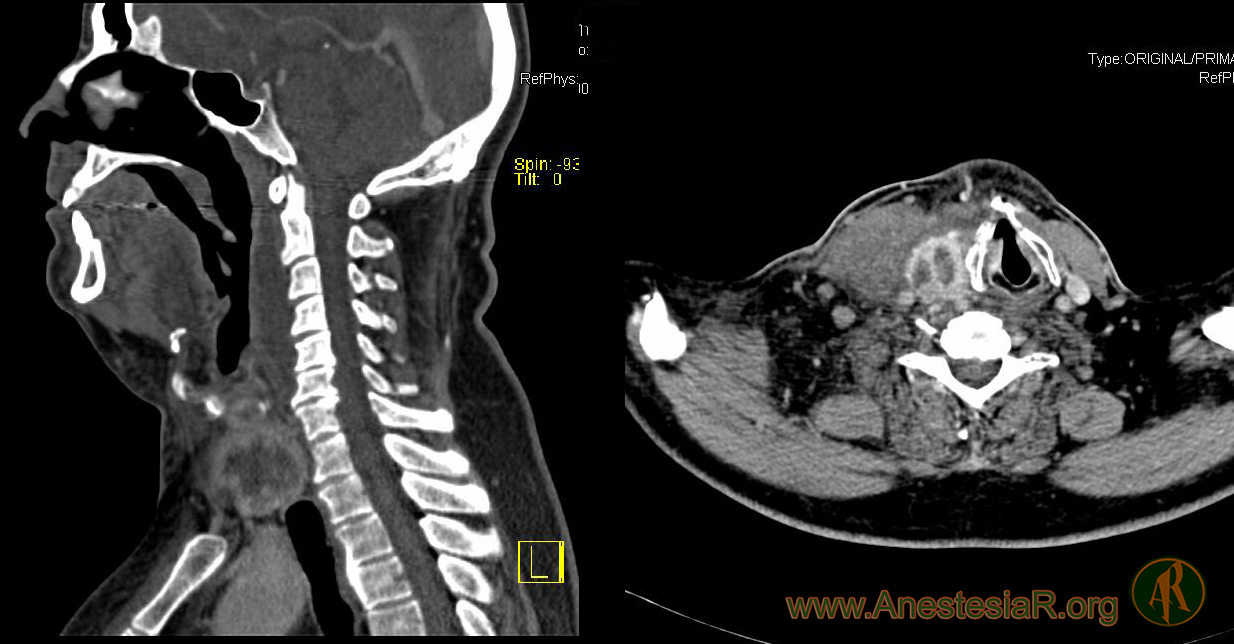
Infecciones cervicales profundas
Las infecciones cervicales profundas son de etiología polimicrobiana, siendo Streptococos, Peptostreptococos, Staphilococos y anaerobios los gérmenes más habituales. Suele ser flora oral habitual que coloniza tejidos, una vez rota la barrera mucosa.
Tras una anamnesis dirigida y una correcta exploración, el tratamiento de estas infecciones obliga a un control de la vía aérea si está comprometida, una adecuada antibioterapia y, muchas veces, a una intervención quirúrgica. Los pacientes suelen consultar por fiebre, malestar y síntomas locales (disfagia, odinofagia, disnea, ronquera, dolor de garganta, rigidez cervical o cambios de voz). El síntoma más frecuente suele ser la inflamación cervical. El sangrado, como síntoma inicial, suele ser poco habitual y hace sospechar la posible afectación de un vaso importante, como la arteria carótida. Taquipnea y estridor son claros signos de alarma que indican obstrucción de la vía aérea.
El espacio parafaríngeo suele ser la localización más afectada y la causa más habitual suele ser una infección respiratoria de vía altas o dental. Los patógenos más frecuentemente aislados son Streptococo viridans y Klebsiella pneumoniae.
1.- Espacio submandibular
Se subdivide en dos espacios: sublingual y submilohioideo, ambos comunicados posteriormente. El diagnóstico de angina de Ludwig representa un cuadro caracterizado por la infección de ambos espacios, y, en la mayoría de casos, su etiología es una infección dental primaria. El germen más frecuentemente aislado es el Streptococo α-hemolítico.
Clínicamente destaca, además de una induración en la región submentoniana, un desplazamiento posterior de la lengua y una limitación en su motilidad. La infección puede avanzar hacia el espacio faríngeo lateral.
La laringoscopia directa suele ser dificultosa en estos enfermos, por lo que la técnica electiva suele ser la intubación fibroscópica mediante abordaje nasal con el paciente despierto en sedestación y posición de olfateo, para lograr la máxima apertura del espacio faríngeo. Se recomienda el uso de tubos reforzados y de pequeño calibre. Si existe un edema significativo en el suelo de la boca o un importante estrechamiento en la orofaringe, la elección sería una traqueotomía en paciente despierto. Estos pacientes precisarán un aislamiento seguro de la vía aérea mientras el edema persista. Muchas veces, una traqueotomía electiva será la forma más fiable de asegurar la vía aérea durante el postoperatorio.
El tratamiento antibiótico intravenoso se basa en administración de altas dosis de penicilina o clindamicina. El drenaje del absceso puede realizarse mediante abordaje intraoral, si el absceso se limita al compartimento sublingual, o mediante una incisión externa, una vez asegurada la vía aérea. La extubación deberá ser cuidadosa, una vez el edema haya desaparecido y los tejidos implicados hayan vuelto a la normalidad. Si no es así, debe considerarse la realización de una traqueotomía.
2.- Espacio faríngeo lateral (parafaríngeo)
La infección puede llegar a este espacio desde otros compartimentos: espacio periamigdalino, espacio submandibular, espacio retrofaríngeo o espacio yuxtaparotídeo.
El espacio parafaríngeo se separa del espacio periamigdalino mediante el músculo constrictor superior.
El espacio parafaríngeo lo podemos dividir en dos compartimentos: el anterior (preestilodeo), que contiene grasa, músculo y ganglios linfáticos, y el posterior (postestiloideo) que engloba la vaina carotídea y los pares craneales IX, X y XII.
La clínica aparece típicamente una semana después de una faringitis o amigdalitis, e incluye signos como trismo, inflamación del ángulo mandibular y de la pared faríngea lateral. Si está afectado el espacio parafaríngeo posterior, podemos observar“ clínica vascular“ como una trombosis supurativa de la vena yugular interna que puede ocasionar bacteriemia, embolia pulmonar séptica o trombosis del seno cavernoso. Aunque la complicación vascular más temida es la hemorragia por boca, nariz u oído secundaria a una erosión de la arteria carótida interna.
El tratamiento de estas infecciones se basa en tres pilares: control de la vía aérea, antibióticos y drenaje del absceso. Antes de intervenir, es de gran utilidad una laringoscopia flexible para evaluar la vía aérea. Si la apertura bucal está conservada, generalmente se puede llevar a cabo la intubación mediante laringoscopia directa convencional. El empleo de videolaringoscopios permite al equipo de anestesiólogos y otorrinos diseñar un plan de actuación conjunto. Si existe un trismo importante, la técnica electiva será la intubación nasal en paciente despierto a través de la narina contralateral a la infección. Y si se sospecha importante obstrucción faríngea, optaremos por una traqueotomía.
El drenaje quirúrgico suele realizarse a través de una incisión submandibular para acceder al espacio retrofaringeo. Al estar implicados habitualmente gérmenes anaerobios, la antibioterapia de elección suele ser Clindamicina o Metronidazol.
3.- Espacio retrofaríngeo
Las causas de infección de este territorio son debidas a un traumatismo, instrumentación de la zona, intubación, colocación de una sonda nasogástrica o diseminación de la infección desde áreas vecinas. En la exploración destaca una inflamación de la pared faríngea posterior, adenopatías cervicales y rigidez cervical. Si la infección alcanza el mediastino, puede aparece compromiso respiratorio y complicaciones severas como pioneumotórax, mediastinitis, erosión bronquial o pericarditis purulenta, aumentando la mortalidad, en estos casos, hasta un 42%. El principal factor de mal pronóstico es la infección de más de un espacio cervical simultáneamente.
El tratamiento de estos abscesos, como todos, se basa en antiobioterapia endovenosa y drenaje quirúrgico del absceso.
Los estudios de imagen y la visualización laringea previa mediante fibroscopio flexible o videolaringoscopio, nos ayudarán a trazar el plan de actuación para el manejo de la vía aérea: en los casos no complicados, se podrá realizar una laringoscopia directa con intubación oral, en aquellos pacientes con abscesos grandes y marcado estrechamiento de la vía aérea, la técnica de elección será la traqueotomía en paciente despierto previo al drenaje quirúrgico. En caso de afectación mediastínica, puede ser necesaria una toracotomía/toracoscopia para completar el drenaje.
Infecciones del tracto aereo-digestivo alto
1.- Infecciones faringoamigdalinas

El absceso periamigdalino se forma entre la amígdala y su cápsula cuando la flora oral invade dicho espacio: dolor de garganta, otalgia unilateral, fiebre y trismo. En la exploración, la faringe del enfermo está eritematosa, la apertura oral limitada y existe una asimetría en la anatomía de los pilares amigdalinos así como una desviación de la úvula.
El tratamiento se basa en administración de penicilina endovenosa y aspiración o drenaje intraoral del absceso. Otros fármacos empleados son analgésicos y esteorides.
El compromiso de la vía aérea suele ser raro y, al ser una afectación unilateral, no suele imperdir la intubación mediante laringoscopia convencional. Si el absceso es grande y/o se extiende a otros compartimentos cervicales profundos puede ser necesaria una intubación nasal con el paciente despierto. En casos de Mononucleosis, la hipertrofia linfoidea del anillo de Waldeyer puede provocar una marcada obstrucción de la vía aérea, con mayor compromiso respiratorio para el paciente. Este último cuadro tiene una excelente respuesta a los corticoides.
2.- Supraglotitis

Hasta la aparición de la vacuna a principio de los años 90, el germen causante era el Haemophilus influenza tipo b. Por ello, disminuyeron los casos de supraglotitis infantil, pero no así en los adultos. Otras bacterias implicadas en esta infección son Streptococos y Staphilococos.
La supraglotitis en el adulto tiene un inicio más lento y un curso más larvado que en el niño, y debutan sencillamente con dolor de garganta y odinofagia. Ante la sospecha de este cuadro, la prioridad debe ser asegurar la vía aérea.
Muchos centros cuentan con protocolo de actuación urgente ante un caso de epiglotitis infantil. Es conveniente no asustar al niño intentando maniobras agresivas para no provocar una obstrucción respiratoria total y evitar el decúbito supino. Tras una inducción inhalatoria, se realizará la venopunción y se intubará al paciente confirmando el diagnóstico de epiglotitis (epiglotis rojo cereza).
Otros autores son partidarios de un manejo más conservador de la vía aérea, siendo el primer paso el tratamiento endovenoso con esteroides y antibioterapia de amplio espectro (generalmente ampicilina-sulbactam o ceftriaxona).
En adultos, es muy rara la obstrucción respiratoria. Laringoscopias seriadas o una revisión fibroscópica permitirá evaluar el grado de edema y la necesidad de aislar o no la vía aérea. Si la edematización avanza y la obstrucción es severa, se recomienda llevar a acabo una intubación nasal fibroasistida. El material para una traqueotomía de urgencia debe estar preparado en todo momento. Igualmente, se recomienda el uso de tubos de pequeño calibre asociados o no a estiletes de intubación (Eschmann, Frova).
Angioedema
El Angioedema o Edema angioneurótico se caracteriza por una inflamación no dolorosa y no pruriginosa circunscrita a mucosas o superficies cutáneas. Puede afectar a cualquier parte del organismo, teniendo especial predilección por el tracto aerodigestivo alto. Es más frecuente en mujeres y en la población afroamericana.
Su patogenia, secundaria a diversas etiologías, radica en un aumento de la permeabilidad vascular con extravasación de líquido a los tejidos subcutáneo y submucoso. Así, el cuadro puede evolucionar rápidamente hacia una obstrucción en la vía aérea por edema oral, faríngeo y/o laríngeo con la consiguiente amenaza vital.
El Angiodema puede clasificarse básicamente en dos grupos dependiendo de su patogénesis: histaminérgicos y no histaminérgicos (kininérgicos).
1.- Angioedema asociado a los fármacos inhibidores de la ECA (IECA)

Suele presentarse con síntomas como acortamiento de la respiración, disfagia, odinofagia, disnea, estridor o afonía. No hay cuadro de urticaria, por lo que se encuadra dentro de los angioedemas no-histaminérgicos. Se supone un aumento en la concentración de bradicinina motivado por la inhibición de le enzima convertidora de angiotensina. El edema suele ser limitado y se resuelve en aproximadamente uno o dos días. Algunos factores de riesgo relaciones con este tipo de angioedema son el sexo femenino, la raza afroamericana y el hábito tabáquico.
2.- Angioedema alérgico
Se trata de una angioedema histaminérgico mediado por Inmunoglobulina E o como resultado de la degranulación de células mastocitarias al unirse con un alergeno. Diversos alergenos, que incluyen alimentos, insectos, látex o drogas, ocasionan una liberación de péptidos vasoactivos causantes del cuadro.
El inicio de los síntomas es inmediato y se asocia a una urticaria pruriginosa, similar a la anafiláctica, con afectación multisistémica, incluyendo las vías respiratorias. El tratamiento se basa en corticoides, antihistamínicos, adrenalina si existe clínica de anafilaxia y, obviamente, evitar la exposición al alergeno causante.
3.- Angioedema hereditario
Es una alteración poco frecuente, con herencia autosómica dominante, caracterizada por episodios recurrentes de edematización de piel, cara, laringe, tracto digestivo, etc. En la mayoría de casos se debe a bajos niveles del factor C1 inhbidor (C1-INH), una proteasa sérica inhibidora importante en la cascada del complemento y el sistema fibrinolítico. Existe una rara variedad de Angioedema hereditario, también de transmisión autosómica dominante, con niveles normales de C1-INH, cuya patogenia se cree es debida a una síntesis aumentada de bradikinina. Otra variedad, ésta adquirida y con debut por encima de los 40 años, se relaciona con enfermedades linforeticulares.
Generalmente son pacientes con historia familiar similar previa, y la clínica debuta antes de los 20 años. La pérdida de funcionalidad del factor C1-INH provoca una liberación de bradikinina que ocasiona vasodilatación, aumento en la permeabilidad vascular y edema. La clínica es más severa y con mayor número de“ crisis de angioedema“ en mujeres. Suelen ser ataques limitados con una clínica progresiva, pero que, si no son tratados a tiempo, pueden provocar una afectación laríngea severa. Existen, en este grupo de pacientes, ciertos desencadenantes de estos“ ataques laríngeos“: traumatismo o manipulación de la cara, boca o la vía aérea.
Se ha recomendado el empleo de C1-INH derivado de plasma de forma profiláctica para esas crisis de angioedema. El resultado de otros fármacos empleados está en discusión.
4.- Angioedema idiopático
Este grupo incluye pacientes con cuadros de edema recurrente sumado o no a urticaria. Pueden pertenecer a cualquier raza o cualquier edad, y puede estar mediado por células mastocíticas o por incremento de los niveles de bradikinina.
Afecta frecuentemente a labios y lengua, y rara vez a la laringe. Lo habitual es que responda al tratamiento esteroideo y antihistamínico.
Los pacientes con Angioedema pueden presentar una afectación respiratoria y de la vía aérea variable. En casi el 50% de estos enfermos, el edema afecta a más de una localización, Es fundamental para su correcto abordaje una minuciosa anamnesis y una exploración física, incluida la fibroscopia flexible. La historia nos hará pensar en la etiología del cuadro y nos guiará correctamente en el tratamiento.

En la mayoría de casos la laringoscopia es posible con las palas convencionales de Macintosh y Miller. Los dispositivos ópticos como Glidescope, aportan una buena imagen que permite ser compartida con todos los miembros del equipo. En aquellos pacientes con un edema significativo de lengua y/o suelo de boca, descartaríamos la laringoscopia directa optando por una intubación nasal en paciente despierto. Por último, dejaríamos la traqueotomía en paciente despierto para aquellos casos en los que el paso laringofaríngeo estaría comprometido para una intubación convencional o fibroscópica.
Resumen
Aquellos pacientes con infecciones y edema que afecta a cabeza y cuello representan un desafío a la hora de manejar su vía aérea. Una rápida exploración, un diagnóstico preciso y una adecuada intervención facilitarán sin duda su abordaje.
Como siempre, el tener un plan de actuación escalonado (Plan A, plan B, plan C) preparado frente a posibles contingencias y una actuación en equipo son críticos para lograr un final exitoso.
El entrenamiento de los profesionales en escenarios simulados y el avance tecnológico en los dispositivos (videolaringoscopios y fibroscopios flexibles) empleados ayudarán a mejorar la supervivencia y reducir los costes derivados de posibles complicaciones.