Pintado Varas C, Paz Martín D, Rubio Sánchez B.
Servicio de Anestesiología, Reanimación y Terapéutica del Dolor. Complejo Hospitalario de Toledo.
Introducción
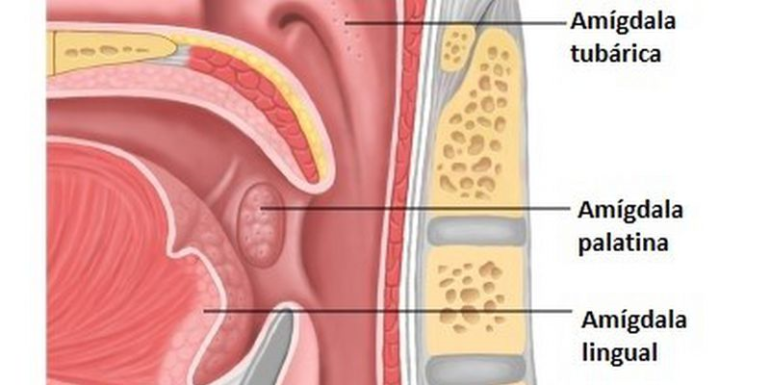
El hallazgo de una vía aérea difícil no prevista puede tener como responsable a un pequeño acúmulo de tejido linfático localizado en la base de la lengua, entre la papila circunvalada y la epiglotis, conocido como amígdala lingual hipertrófica (ALH)(1). La ALH puede obstruir la visión glótica durante la laringoscopia directa y sangrar dadas sus características friables, lo que sin duda limita el empleo de una buena parte de los dispositivos avanzados de manejo de vía aérea como videolaringoscopios o fibrobroncoscopio. Además, puede complicarse con edema importante, ya que la cápsula que la recubre no es definitiva, a diferencia de otras amígdalas, como las palatinas (2) (Figura 1). Todo esto podría condicionar una situación de vía aérea difícil (VAD) no prevista e incluso escenarios de “no ventilable, no intubable”, con necesidad de asegurar la oxigenación a través de accesos traqueales de urgencias, como la cricotiroidotomía o traqueotomía quirúrgica (3,4). En la literatura hay descrito un caso con el resultado de anoxia cerebral y muerte (4).
Caso clínico
Presentamos el caso de un varón de 48 años programado por segunda vez para realización de colecistectomía laparoscópica. La intervención previa hubo de ser suspendida tras el hallazgo de una vía aérea difícil, en un paciente con Test de Mallampati IV como único predictor de dificultad. En la visión con laringoscopia directa presentó Cormack III, mejorando a IIB con dispositivo AirTraq, siendo imposible la intubación, realizándose dos intentos con laringoscopia convencional, en uno de ellos utilizando guía Frova, y uno más con laringoscopio óptico. Todos realizados por anestesiólogos con alto nivel de experiencia. La ventilación con mascarilla facial, en un principio correcta, comenzó a resultar dificultosa, aunque la saturación arterial de oxígeno se mantuvo por encima de 92% en todo momento. Por lo que deciden posponer la cirugía y despertar al paciente. Se propuso la siguiente intervención con intubación con fibrobroncoscopio con el paciente despierto. No se realizaron más exploraciones complementarias ante el hallazgo de vía aérea difícil.
Los antecedentes personales del paciente eran los siguientes:
- No reacciones alérgicas medicamentosas conocidas. Intolerancia al Ácido clavulánico.
- FRCV: hipertensión arterial en tratamiento, no DM, no dislipemia, no fumador, no hábito enólico.
- Ingreso en Mayo de 2016 por miocarditis aguda de localización posterolateral. Presentando disfunción moderada de ventrículo izquierdo en fase aguda (FEVI 40%) con normalización al alta. Arterias coronarias sin lesiones.
- Síndrome de Apnea-Hipopnea del sueño (sin precisar CPAP), como único antecedente posible en relación con la entidad que describimos, ya que el paciente no refería historia de disfagia, infecciones de la esfera otorrinolaringológica…
- Colelitiasis sintomática
- No refería intervenciones quirúrgicas previas a la primera colecistectomía programada.
El paciente presenta buen estado general, en la exploración de la vía aérea (realizada en la consulta preoperatoria de la primera intervención, y repetida en la segunda) se objetivó:
- No limitaciones en la flexo-extensión cervical
- Apertura bucal > 3 cm
- Distancia tiromentoniana > 6 cm
- Distancia esternomentoniana > 10 cm
- Mallampati IV
- Test de la mordida I/III
- No piezas móviles
- Acceso transtraqueal fácil.
- Índice de masa corporal: 28,4
Procedimiento
A su llegado a quirófano, se canalizó vía periférica y bajo monitorización estándar fue premedicado con 2 mg de midazolam iv. Tras ello comenzó la topicalización de fosas nasales mediante lentinas impregnadas en 3 ml de Lidocaína 2 % y adrenalina 1:200.000. Se administraron 3 instilaciones de Xilonibsa en orofaringe y nebulización con 3 ml de Lidocaína 2% durante 5 minutos.
Posteriormente, se introdujo el tubo endotraqueal reforzado del número 6.5 por orificio nasal izquierdo, con buena tolerancia, a través del cual se avanzó el fibrobroncoscopio. Durante el procedimiento con el paciente en decúbito supino se apreció importante colapso de la vía aérea superior, que hizo sospechar de dificultad a la ventilación con mascarilla facial en caso de inducción anestésica y relajación muscular.
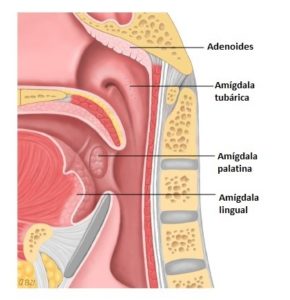
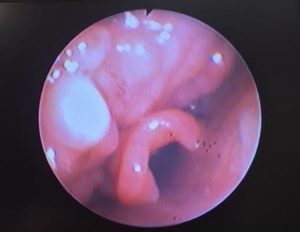
En la imagen fibrobroncoscópica encontramos una amígdala lingual hipertrofiada en surco glosoepiglótico que probablemente fue la causa de la imposibilidad para la intubación (Figura 2). A continuación se procedió a técnica SAYGO (spray-as-you-go), con topicalización de glotis y laringe instilando a través del canal de trabajo dos bolos de Lidocaína 2% de 3 ml. El total de lidocaína administrada fue 270 mg (dosis tóxica 89 kg x 4 mg/kg= 356 mg). Tras esperar tres minutos la anestesia de la glotis se avanzó el fibrobronscopio hasta la carina y se guio el tubo a su través sin dificultad. Se verificó la correcta posición de éste, realizando la inducción de la anestesia general y se conectó a ventilación mecánica.
Después de la intervención se procedió a educción y extubación en quirófano sin incidencias.
Discusión
La amígdala lingual, en condiciones normales, es de pequeñas dimensiones, sin embargo, puede inflamarse e hipertrofiarse en diversas situaciones, como en procesos infecciosos (dada su función inmunológica), produciendo desviación de la epiglotis y dificultando la visión durante la laringoscopia directa convencional (5). Es necesario resaltar que, debido al comportamiento dinámico de esta entidad, es decir, la amígdala puede aumentar o disminuir su tamaño en relación con infecciones activas. Se han descrito casos en los que pacientes sin historia de ALH en intubaciones previas, desarrollan problemas en nuevas intervenciones (3).
Epidemiología
Se desconoce la prevalencia de la ALH en la población general (1). Aunque se estima en torno 2-4%. (5).
Presentación clínica
Los individuos con ALH suelen estar asintomáticos y, en ocasiones, presentar dolor de garganta, alteraciones de la voz, disfagia, sensación de ocupación en la garganta, historia de ronquidos, etc. (4,5).
Factores de riesgo
Existen más casos de ALH en paciente atópicos (3), y en aquellos con obesidad y antecedentes de adenoidectomía o amigdalectomía en la infancia (6), en pacientes con con historia de ronquidos y síndrome de apnea obstructiva del sueño, en mujeres en edad perimenopaúsica, en grandes fumadores o en pacientes que sufren enfermedad por reflujo gastroesofágico.
Valoración preoperatoria
El diagnóstico preoperatorio es difícil, durante la exploración de la vía aérea, incluso con realización de laringoscopia indirecta, pueden pasar desapercibida por su pequeño tamaño. (3). En dos casos publicados en pacientes diagnosticados de ALH, objetivado por fibrobroncoscopia, sí se consiguió visualizar la masa en la exploración utilizando el espejo laríngeo (6). Sin embargo, con la evidencia actual no se puede recomendar el empleo generalizado de la laringoscopia indirecta o fibroscopio en la valoración preanestésica. Sería interesante realizar una ecografía de la laringe como posible herramienta para predecir posibles vías aéreas difíciles. Actualmente se ha demostrado la utilidad de los ultrasonidos en la medición de la grasa pretraqueal y su relación con la presencia de dificultades en la intubación (7). En el caso de la ALH podrían encontrarse signos indirectos como una estenosis de la vía aérea o compresiones extrínsecas.
Manejo
Existen pocas revisiones y estudios sobre este tema, la más completa es de Ovassapian et al (1), en la que presentan una serie 33 pacientes con vía aérea difícil no prevista debido a presencia de ALH objetivada en la visión con fibrobroncoscopio. De estos pacientes, 15 (45%) no tenían ningún predictor de vía aérea difícil en la exploración física. Los demás presentaban obesidad, Mallampati III/IV (30%), limitación de la extensión cervical (15%) o distancia tiromentoniana corta (3%). Por lo que se puede decir que la presencia de ALH no está relacionada en muchas ocasiones con malos predictores de vía aérea difícil.
En 27 (81%) de estos pacientes, a pesar de no poder intubar, la ventilación era aceptable y se utilizó el fibrobroncoscopio para realizar la intubación con éxito.
Se ha documentado que ante la imposibilidad de intubación no prevista, la colocación de dispositivos supraglóticos como mascarilla laríngea ha presentado resultados efectivos (3).
Sin embargo, su uso es controvertido por la posibilidad de sangrado y obstrucción periglótica, que puede empeorar la ventilación (3,5).
Actualmente en pacientes con dificultad de ventilación e intubación, el uso de videolaringoscopios, fibrobroncoscopio o la realización de una cricotiroidectomía son alternativas posibles. (3, 4).
Conclusiones
- Los predictores habituales de VAD no permiten identificar pacientes con ALH.
- La prevalencia de ALH no se conoce, aunque los antecedentes de síndrome de apnea obstructiva del sueño o ronquidos, son reconocidos factores de riesgo.
- La realización de exploraciones complementarias como la laringoscopia indirecta o fibrobroncoscopia en la consulta de preanestesia deben quedar reservadas para pacientes con alta sospecha diagnóstica por antecedentes previos. No se puede recomendar la generalización de su uso ante la falta de evidencia.
- Es importante recalcar la necesidad de disponer de alternativas al plan inicial de manejo de la vía aérea siempre, siguiendo protocolos y algoritmos universalmente aceptados
Bibliografía
- Ovassapian A, Glassenberg R, Randel GI, Klock A, Mesnick PS, Klafta JM. The unexpected difficult airway and lingual tonsil hyperplasia: a case series and a review of the literature. Anesthesiology. 2002;97: 124-32. (PubMed) (HTML)
- Asbjørnsen H, Kuwelker M, Søfteland E. A case of unexpected difficult airway due to lingual tonsil hypertrophy. Acta Anaesthesiol Scand 2008;52:310-2. (PubMed)
- Davies S, Ananthanarayan C, Castro C. Asyntomathic lingual tonsillar hypertrophy and difficult airway management: A report of three cases. Can J Anaesth. 2001;48:1020-4. (PMC)
- Jones DH, Cohle SD. Unanticipated difficult airway secondary to lingual tonsillar hyperplasia. Anesth Analg 1993;77:1285-8. (PubMed)
- P. Cruz, L. Alarcón, T. del Castillo, P. Cabrerizo, S. Díaz. Eficacia del laringoscopio Glidescope ® en un caso de vía aérea difícil imprevista por hipertrofia de la amígdala lingual. Rev Esp Anestesiol Reanim. 2015; 62(5):289-292. (Resumen)
- Golding-Wood DG, Whittet HB. The lingual tonsil, a neglected symptomatic structure? J Laryngol Otol. 1989; 103:922-925. (PubMed)
- Zamudio-Burbano MA, Casas-Arroyave FD. El uso del ultrasonido en el manejo de la vía aérea. Rev Colomb Anestesiol 2015;43:307-13. (HTML)