Salmerón Martín M, Torres Mosquera P.
MIR 3e Anestesia y Reanimación H.C.U. Virgen de la Arrixaca, Murcia.
Artículo original: The European Society of Regional Anaesthesia and Pain Therapy/AmericanSociety of Regional Anesthsia and Pain Medicine Recommendations on Local Anesthetics and Adjuvants Dosage in Pediatric Regional Anesthesia. Suresh S, Ecoffey C, Bosenberg A, Lonnqvist PA, de Oliveira GS Jr, de Leon Casasola O, et al. (PubMed)
Cómo citar este artículo: Martín, M. S., & Torres Mosquera, P. (2020). Recomendaciones ESRA/ASRA en anestésicos locales y adyuvantes empleados en la población pediátrica. Revista Electrónica AnestesiaR, 11(2), 5. https://doi.org/10.30445/rear.v11i2.678
La revista “Regional Anesthesia and Pain Medicine” F.I.: 3’464 nos trae un artículo en febrero del 2018 sobre el empleo de anestesia regional en la población pediátrica. Dado que el tema sobre neurotoxicidad infantil por anestesia general es una preocupación incipiente; la anestesia locorregional se convierte en una alternativa en esta población en determinadas cirugías.
Existen varios estudios que tratan sobre la neurotoxicidad de los fármacos que más comúnmente empleamos en nuestro día a día: propofol, sevorane, cisatracurio… Dichos artículos realizados en animales aún no se han podido demostrar objetivamente en humanos, pero ante el temor a este evento la FDA recomendó que las cirugías no urgentes que requieren anestesia se deben evitar en menores de 3 años. Sin embargo, la mayoría de las cirugías en niños jóvenes son urgentes por naturaleza.
El empleo de la anestesia locorregional siempre que sea posible como alternativa a la anestesia general es muy importante, sobre todo en la población infantil por lo dicho previamente. Las dosis de anestésicos locales no están bien determinadas en la población pediátrica; por ello, y para esclarecer este problema, se ha formado un comité por parte de la Sociedad Europea de Anestesia Regional y Terapia del dolor (ESRA) y la Sociedad Americana de Anestesia Regional y Medicina del dolor (ASRA) para establecer las dosis de anestésicos locales y adyuvantes que han de ser empleados en anestesia regional de la población pediátrica.
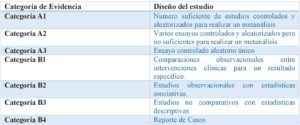
No solo han recurrido a recomendaciones basadas en la evidencia mediante la búsqueda sistemática bibliográfica; si no que aquellos casos de los que no se dispone de literatura se ha recurrido a comités de expertos.
Recogemos lo abordado en dicho artículo que esperemos sea de vuestro interés, sobretodo para aquellos que hacen Anestesia Pediátrica.
Generalidades sobre el empleo de Anestésicos Locales en niños
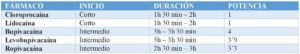
Para entender el efecto de los anestésicos locales en la población pediátrica primero debemos tener claro que dichos anestésicos locales son metabolizados principalmente por el citocromo P450 (CYP). Su isoforma principal: CYP3A4, se encarga de la Lidocaína y la Bupivacaína; siendo el CYP1A2 el encargado de metabolizar la Ropivacaína.
El CYP3A4 no es maduro al nacimiento. Por lo que, al mes de edad, la depuración intrínseca de la Bupivacaína es solo de 1/3 del adulto y 2/3 a los 6 meses. Por otro lado, el CYP1A2 no es completamente maduro hasta la edad de 3 años; por ello, la depuración de Ropivacaína no alcanza su máximo hasta la edad de los 8 años.
Recordad que el volumen de distribución de AL en neonatos e infantes es mucho mayor que en adultos; por ello, el riesgo de alcanzar una alta concentración del fármaco en el suero es raro tras la inyección única; sin embargo, el riesgo de acumulación después de una infusión continua o tras varias inyecciones está incrementado.
La fracción libre del AL será mayor en neonatos e infantes ya que presentan menos concentración de proteínas de transporte que los adultos.
El gasto cardiaco en los niños es mayor por lo que encontraremos una absorción farmacológica acelerada, al igual que se producirá una concentración inicial en plasma mayor. Por otro lado, reducirán la duración de acción. La dosis de AL en niños menores de 2 años deberá reducirse dado que presentan una frecuencia cardiaca mayor, con lo que incrementan la vulnerabilidad a la toxicidad cardiaca.
La duración del bloqueo espinal es menor en infantes que en adultos, ya que presentan un mayor volumen de líquido cefalorraquídeo; de hecho, se ha comprobado una relación entre la duración del bloqueo motor y la edad.
Respecto a los AL de larga duración debemos saber que la Ropivacaína, al igual que la Levobupivacaína, presenta menos cardiotoxicidad que la Bupivacaína, sin grandes diferencias en cuanto a la intensidad y duración de la analgesia. Por otro lado, la Ropivacaína y la Levobupivacaína producen un bloqueo motor menos intenso que la Bupivacaína.
Técnicas de Anestesia Locorregional
1.) Bloqueo Neuroaxial y Anestésicos Locales
A) Anestesia Espinal:
Cuando hablamos de Anestesia Espinal, refieren que lo más empleado (Evidencia B3) es la Tetracaína 0’5% en dextrosa al 5%: pautándolo a 0’13 ml/Kg < 4Kg y a 0’07 ml/Kg > 4Kg.
Por otro lado, no presentan inconveniente en el empleo de Bupivacaína hiperbárica o isobárica, Levobupivacaína isobárica o Ropivacaína, aunque ya sabemos que la Bupivacaína es la más cardiotóxica, por lo que la dejaríamos para la última opción si disponemos de las otras. La Ropivacaína recomiendan emplearla (Evidencia B3) a dosis: 0’5 mg/Kg. La Bupivacaína 0’5% su recomendación es (Evidencia B3):
1 mg/Kg < 5 Kg
0’4 mg/Kg 5Kg – 15Kg
0’3 mg/Kg > 15 Kg
B) Anestesia Caudal – Inyección Única:
Presentan, que de los datos recogidos, el 25% de los pacientes en los que se emplea un bloqueo caudal reciben una dosis de AL que puede provocarles toxicidad. Por ello plantean que el volumen administrado sea modificado para alcanzar el nivel de dermatomo deseado de acuerdo con la fórmula de Armitage, evitando el empleo de concentraciones elevadas, priorizando el volumen en su lugar:
-0’5ml/Kg para alcanzar dermatomos Sacros
-1 ml/Kg para alcanzar dermatomos Lumbares
-1’25 ml/Kg para alcanzar dermatomos Torácicos bajos
La Ropivacaína 0’2% (2mg/ml) o Levobupivacaína/Bupivacaína 0’25% (2’5 mg/ml) son recomendados para la realización de bloqueos caudales en niños y no deben exceder 2 mg/Kg de Ropivacaína o 2’5 mg/Kg Bupivacaína o Levobupivacaína (Evidencia B2)
C) Epidural Lumbar o Torácica:
Al igual que la epidural caudal, el empleo de Ropivacaína 0’2% o Levobupivacaína / Bupivacaína 0’25% es igual en la epidural lumbar o torácica en niños. Se suele emplear una dosis de 0’5 mL/Kg y 0’3 mL/Kg como bolo inicial en la epidural Lumbar y Torácica respetivamente. Y 0’25 ml/Kg como rescate para conseguir analgesia intraoperatoria.
Las propiedades de amortiguación del espacio epidural son importantes en tanto que evitan el aumento rápido de concentración. La dosis máxima que no se debe sobrepasar para epidural torácica y lumbar en niños es de 1’7 mg/Kg Ropivacaína, Bupivacaína o Levobupivacaína ( Evidencia B3), valores muy inferiores a la epidural lumbar que comentábamos previamente.
D) Infusión Continua en Anestesia Epidural
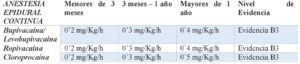
La infusión epidural con Ropivacaína provee alivio del dolor satisfactorio en neonatos y niños menores de 1 año. La concentración de Ropivacaína libre no se influencia por la duración de la infusión, por lo que su empleo es seguro en el postoperatorio en infusiones de 48 a 72 horas. Los niveles de Ropivacaína libre son mayores en neonatos que en bebes, pero muy por debajo de las concentraciones del umbral para la toxicidad del sistema nervioso central en adultos, es decir, mayor o igual a 0’35 mg/L.
En la primera semana de vida la infusión de Ropivacaína debe usarse con más precaución. Debido a las preocupaciones existentes sobre la toxicidad debida a la acumulación de AL amidas en bebes y niños pequeños; la Cloroprocaína podría ser una alternativa.
2.) Inyección Única de AL para Nervios Periféricos y Bloqueo de plano fascial
No es mucha la información que existe en publicaciones sobre la dosificación de anestésicos locales en la población pediátrica cuando hablamos de bloqueos periféricos.
Respecto al intercostal sabemos que se trata del bloqueo con el mayor ratio de reabsorción, y por tanto, con un elevado potencial de toxicidad sistémico. Por otro lado, las dosis más altas de AL (2’5 mg/Kg) empleadas en bloqueos nerviosos intercostales alcanzan niveles plasmáticos por debajo de los niveles potencialmente tóxicos.
Infusión continua de AL en Nervios Periféricos y Bloqueos de plano fascial
La infusión continua de AL para nervio periférico o bloqueos de plano fascial pueden realizarse con éxito y seguridad con 0’2% Ropivacaína o Bupivacaína empleando una dosis de infusión de 0’1 – 0’3 mg/Kg por hora (Evidencia B3)
Bloqueo paravertebral ¿Qué sabemos hasta ahora en la población pediátrica?
Aunque no se habla en la guía de bloqueos específicos, se comentan varias cosas en ella respecto al bloqueo Paravertebral que considero importante remarcar:
– Los estudios han demostrado que el bloqueo paravertebral torácico (como una inyección única o infusión continua) se puede utilizar con éxito en niños, incluidos los bebés.
– Por otro lado, la evaluación de la farmacocinética de la lidocaína y la bupivacaína después de una sola inyección o infusión paravertebral continua en niños ha demostrado que los niveles plasmáticos totales de bupivacaína potencialmente altos eran frecuentes en lactantes con infusiones de bupivacaína al 0,25% a 0,25 – 0,5 mg / kg por hora.
– Un estudio de seguimiento mostró que la analgesia post-toracotomía efectiva se logró con una concentración más baja (bupivacaína 0.125% con epinefrina 1: 400,000) y dosificación (0.2 mL / kg por hora durante 48 horas), pero la acumulación sistémica seguía teniendo lugar, y concentraciones mayores de 3 μg / mL se registraron en algunos bebés a las 48 horas.
Por ello, vemos que es una técnica que a pesar d epoder emplearse en la población pediátrica aún debe seguir estudiándose la concentración del AL y su dosificación para evitar acumulo de dicho fármaco. Antes de realizarla, actualmente, se debe valorar riesgo-beneficio de la técnica en esta población.
Adyuvantes para bloqueos neuroaxiales y periféricos
Los anestésicos locales de acción prolongada (Bupivacaína, Levobupivacaína y Ropivacaína) tienen una duración de acción limitada: 4-12 horas, frente a un dolor postoperatorio que puede alcanzar las 48-72 horas, por ello, para prolongar el efecto del bloqueo podemos usar técnicas de catéter, mediante bolos o infusión continua de AL. Pero en pediatría no siempre es necesaria esta técnica, por lo que podemos aumentar el bloqueo empleando adyuvantes.
El empleo de adyuvantes ofrece numerosas ventajas como: prolongar el efecto del bloqueo y el analgésico, reducir las necesidades de anestesia general, mejorar la confortabilidad postoperatoria… :
– La Clonidina (1-2ug/Kg) y la morfina (10-30ug/Kg) pueden emplearse intratecalmente para prolongar la duración del bloqueo espinal en niños. La dosis debe ser la mínimamente necesaria para lograr beneficios minimizando en lo posible los efectos adversos (Evidencia A2)
– Se ha empleado Ketamina racémica (0’5 mg/Kg) y S-Ketamina como complemento neuroaxial en niños. Sin embargo, la Ketamina no se recomienda para uso intratecal en neonatos y lactantes debido a la posibilidad de una mayor apoptosis neuronal en médula espinal. Dado que los datos de toxicidad son limitados en los niños, la dosis empleada debe ser la mínima necesaria para lograr beneficios con los menores efectos adversos (Evidencia B3).
– La Dexmedetomidina se ha empleado para prolongar la analgesia postoperatoria como complemente de los bloqueos neuroaxiales (ej: bloqueo caudal). Dado que los datos sobre toxicidad son muy limitados en los niños, la dosis empleada debe ser la mínima necesaria para lograr beneficios minimizando los efectos adversos (Evidencia A2).
– Aunque el empleo de opiáceos sintéticos (Ej: Fentanilo y Sulfentanilo) son comunes como adyuvantes en el contexto de la analgesia epidural en adultos, no existe evidencia de que los opiáceos sintéticos produzcan algún efecto relevante empleados como adyuvantes de los bloqueos caudales en los niños. El fentanilo no potencia el efecto de la Bupivacaína o la Ropivacaína en el contexto del bloqueo caudal (Evidencia A2).
– Los corticoesteroides como la Dexametasona se han empleado en pequeños estudios en pacientes pediátricos como adyuvante neuroaxial. Con base en la evidencia clínica actual, el comité asesor no recomienda el uso de corticosteroides como adyuvante neuroaxial en niños (Evidencia B2).
Conclusión
A medida que se vaya disponiendo de nuevos datos, posiblemente se irán necesitando versiones más actualizadas de la guía. Lo que se ha intentado con esta guía es cubrir las técnicas de anestesia regional más comunes en niños, por ello no están cubiertos todos los escenarios posibles; no proporcionan información detallada o prescriptiva para bloqueos específicos.
Bibliografía
Suresh S, Ecoffey C, Bosenberg A, Lonnqvist PA, de Oliveira GS Jr, de Leon Casasola O, et al. «The European Society of Regional Anaesthesia and Pain Therapy/American Society of Regional Anesthesia and Pain Medicine Recommendations on Local Anesthetics and Adjuvants Dosage in Pediatric Regional Anesthesia». Regional Anesthesia and Pain Medicine 43, n.o 2 (febrero de 2018): 211-16. https://doi.org/10.1097/AAP.0000000000000702. (PubMed)
Cómo citar: Martín, M. S., Torres Mosquera, P. (2020). Recomendaciones ESRA/ASRA en anestésicos locales y adyuvantes empleados en la población pediátrica. Revista Electrónica AnestesiaR, 11(2), 5. https://doi.org/10.30445/rear.v11i2.678




con rspecto a la dosis de morfina intratrecal de 10-30ug/kg parece mas una dosis de peridural o esta en lo correcto?