Baños Maestro A (1), Pretus Rubio S (1), Bruña Vara J (1), Mariscal Flores M (2).
(1) MIR Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
(2) Jefa de Sección Servicio Anestesiología y Reanimación del Hospital Universitario de Getafe. Madrid. España.
Cómo citar este artículo: Baños Maestro, A., Pretus Rubio, S., Bruña Vara, J., & Mariscal Flores, M. . (2021). Consideraciones sobre el manejo de la Vía Aérea en el paciente con Covid-19. Revista Electrónica AnestesiaR, 13(11). https://doi.org/10.30445/rear.v13i11.1020
Introducción
La intubación endotraqueal es un procedimiento de alto riesgo para el operador que manipula la vía aérea ya que la mayor carga viral en los pacientes con COVID – 19 aparece en el esputo y las secreciones de la vía aérea superior. En caso de producirse contagio, éste puede asociar enfermedad más severa (1, 2). A su vez, se trata de un procedimiento de alto riesgo para los pacientes. Los pacientes críticos con COVID – 19, son más susceptibles de desarrollar hipoxemia severa y complicaciones durante el proceso de intubación. Alrededor del 10% de los pacientes críticos desarrollan hipoxemia severa (SpO2 < 80%) durante la maniobra de intubación y aproximadamente el 2% parada cardiorrespiratoria. Estos porcentajes son mayores en los pacientes críticos con COVID – 19 (1).
A día de hoy existe evidencia de que la principal vía de transmisión del SARS COV – 2 es respiratoria en forma de gotas y aerosoles. Las gotas son partículas respiratorias de tamaño mayor a 5 micrómetros y debido a ello se ven más afectadas por la gravedad y no pueden recorrer grandes distancias. Los aerosoles son una suspensión de partículas de tamaño menor de 5 micrómetros que pueden permanecer en el aire durante un período más largo de tiempo (2, 3). Otras vías de contagio como contacto directo a través de superficies contaminadas, transmisión vertical, fecal y sexual son controvertidas y aún se necesitan más estudios para determinar su papel en la transmisión del SARS COV – 2 (15).
Durante el manejo de la vía aérea existen varios procedimientos susceptibles de generar aerosoles: ventilación con mascarilla facial, intubación, extubación, realización de traqueostomía y técnicas de acceso invasivo cervical (TACI), pacientes con ventilación mecánica no invasiva, gafas nasales de alto flujo, aspiración sin sistema cerrado y desconexiones del respirador (1, 4, 5).
Es crucial minimizar este riesgo. La práctica clínica se debe desarrollar de manera segura, utilizando técnicas fiables, efectivas y familiares para el operador. (6)
Desarrollo
Organización:
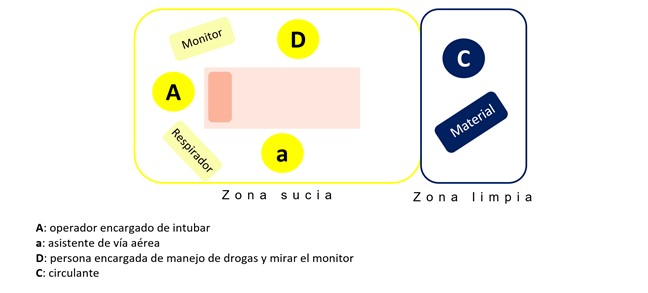
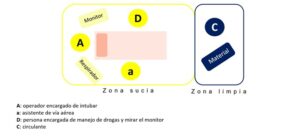
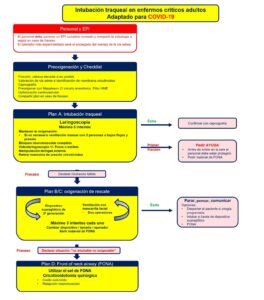
Se debe limitar el personal presente en el momento de la intubación, idealmente constará de 3 personas entrenadas: un operador encargado de intubar, un asistente al manejo de la vía aérea y otra persona encargada de administrar fármacos y controlar el monitor (Figura 1).
Una persona circulante debe estar fuera de la habitación, atento a las demandas de material que surjan dentro de la sala y preparado para pedir ayuda si fuera necesario. Todas las personas que entren en la sala deben estar protegidas adecuadamente con equipo de protección individual (EPI) completo e intentar no tocar material de la habitación (1).
Se recomienda crear un carro de vía aérea e incluso un kit portátil (Figura 2) para aquellas intubaciones fuera del área anestésica. Todos los miembros del equipo deben conocer la estrategia a seguir antes de entrar en la sala, incluyendo el plan inicial y los planes de rescate. Una vez dentro de la sala y con el equipo de protección individual la comunicación puede ser difícil por lo que es importante utilizar un lenguaje simple y conciso y utilizar la comunicación de circuito cerrado, en la que el receptor repite la orden o información que ha recibido. Es útil escribir el nombre de los operadores en las batas.
Las ayudas cognitivas son especialmente útiles en los casos de dificultad ya que permiten que el equipo se centre en seguir un algoritmo, minimizando de esta forma los errores. Sólo el material mínimo necesario debe ser introducido en la sala. Se debe preparar la medicación y el material fuera de la habitación. Se recomienda utilizar una lista de verificación de intubación (1, 4).

Preoxigenación:
Los pacientes con COVID – 19 pueden desaturarse de manera rápida tras la inducción anestésica. Una preoxigenación adecuada es fundamental y puede evitar tener que ventilar manualmente durante el tiempo de apnea.
- Duración mínima de 5 minutos
- Utilizar una mascarilla que se adapte adecuadamente a la cara del paciente y selle correctamente
- Preoxigenación con circuito circular o Mappleson C con el flujo mínimo necesario (6L/ min sería suficiente) mejor que la ventilación con Ambú.
- Técnica 2 personas – 2 manos. Colocar y aplicar presión correctamente en la mascarilla facial. Utilizar las dos manos colocadas en forma de V -E.
- Colocar un filtro antivírico y humidificador entre el paciente y el circuito para evitar su contaminación. No colocar más estructuras ya que cuantas más existan entre el paciente y el respirador es más fácil que se produzca una desconexión.
- Objetivo EtO2 > 90%. Utilizar oxígeno al 100%. Aplicar cierta PEEP.
- Permanecer con el cabecero elevado (antitrendelemburg) o colocar la rampa de obesidad si es necesario por las características del paciente.
- No ventilar manualmente si no es necesario. Si se requiere ventilación manual, se necesitarán dos operadores. Considerar utilizar de entrada un Guedel. Se ventilará con VT bajos y frecuencias altas (1, 4, 6-9).
- La utilización de gafas nasales a flujos bajos (< 5 L/min) puede retrasar la aparición de hipoxemia y desaturación, y de esta manera obviar la necesidad de otras intervenciones (1, 5),
- La oxigenación apneica con gafas nasales de alto flujo es un tema controvertido. La tendencia general es evitar los procedimientos que generen aerosoles, entre los que se incluye la utilización de gafas nasales de alto flujo. Sin embargo, su uso se ha asociado con la prolongación del tiempo de apnea, retraso de la desaturación y podría reducir la necesidad de ventilar manualmente con mascarilla facial, otro de los procedimientos que genera aerosoles. La recomendación es plantear su uso de manera individualizada en función del beneficio – riesgo del paciente y en caso de usarlo llevar la protección adecuada para aerosoles (1, 5, 6).
Inducción anestésica:
Se recomienda una inducción de secuencia rápida utilizando siempre relajante muscular para evitar los accesos de tos. Los fármacos empleados son Rocuronio a dosis 1.2 mg/kg y succinilcolina 1.5 mg/kg. Es preferible utilizar Rocuronio ya que en caso de que se precisen varios intentos de intubación garantiza un tiempo más largo de parálisis que la succinilcolina. Además se cuenta con antídoto. Se debe garantizar la relajación completa antes de intubar (1, 4, 6, 8, 9). El uso de Ketamina, Midazolam y Etomidato es útil en los pacientes inestables para evitar el colapso cardiovascular. En los pacientes estables se puede utilizar Propofol (1, 6, 9)
Durante la inducción anestésica en los pacientes críticos es común que se produzca inestabilidad hemodinámica. Se recomienda preparar un vasopresor en bolo o perfusión continua para utilizarlo inmediatamente en caso de hipotensión, así como administrar volumen. La maniobra de Sellick (aplicar presión cricoidea) es controvertida debido a que su eficacia no está demostrada y puede desencadenar la tos del paciente. Se recomienda realizar la maniobra con la posibilidad de retirarla si causa dificultad al operador encargado de intubar (1, 6).
Evaluación de la vía aérea:
Una valoración rápida de la vía aérea por un operador adecuadamente protegido proporciona información valiosa para el manejo de la misma y permite planificar la estrategia más adecuada.
La escala de MACOCHA (Figura 3) no se usa mucho, pero es una herramienta validada y recomendada. Un índice > 2 predice vía aérea difícil y sugiere prepararse para dificultad (1).
Otras recomendaciones incluyen la evaluación rápida de la vía aérea con los siguientes parámetros: apertura bucal, distancia tiromentoniana, movilidad del cuello, circunferencia del cuello e historia de intubación difícil. Algunos autores no recomiendan el test de Mallampati para la evaluación de la vía aérea (6).
Se recomienda la identificación de la membrana cricotiroidea.

Manejo de la vía aérea:
Cabe pensar que la tormenta de citoquinas que se produce en la enfermedad COVID – 19 pudiera generar edema en la vía aérea dificultando la intubación, pero aparentemente los pacientes con COVID – 19 no son más difíciles de intubar que la población general (10). Es clave en el éxito de la maniobra que el manejo de la vía aérea se lleve a cabo por el operador más experimentado y la capacidad de reconocer los predictores fisiológicos y anatómicos de dificultad (6, 10).
Antes de comenzar, es fundamental comprobar que todo el material necesario está presente en la habitación. La persona con más experiencia será la encargada del manejo de la vía aérea (1, 6). El primer intento debe ser el óptimo y el paciente debe estar colocado correctamente en posición de olfateo y rampa de obesidad si fuera necesario ya que intentos múltiples aumentan el riesgo de contagio. Se deben usar técnicas fiables con las que el operador esté familiarizado (1).
Plan A: Se debe considerar el uso de los videolaringoscopios desde la primera aproximación ya que la laringoscopia se debe realizar con el instrumento que con más probabilidad garantice el éxito al primer intento (en la mayoría de los anestesistas entrenados suele ser un videolaringoscopio). Además, los videolaringoscopios proporcionan distancia entre el paciente y el operador (1, 4-6, 8, 10). En el caso de no usar un videolaringoscopio, la mejor opción es utilizar una pala estándar Macintosh y Frova. Ante el fracaso de la intubación se debe solicitar a la persona circulante fuera de la sala que proporcione el material para cricotiroidotomía.
Plan B: Usar una mascarilla laríngea de segunda generación como dispositivo de rescate (1, 6). Si con este dispositivo se consigue ventilar adecuadamente, plantear intubar a su través guiado por fibrobroncoscopio. (4, 6) Sigue siendo incierto si la inserción, retirada o ventilación a través de mascarilla laríngea genera aerosoles. Si el paciente está adecuadamente relajado el acto de insertar o retirar el dispositivo supraglótico no es propenso a crear aerosoles. Sin embargo, otras maniobras que pueden ser necesarias durante la colocación de una mascarilla laríngea (como la ventilación facial manual, aspiración, tos) sí que generan aerosoles, por lo tanto, es conveniente considerarlo como una maniobra de riesgo. Una vez insertados, los dispositivos supraglóticos se pueden convertir en una fuente de aerosoles en caso de que no se produzca un buen sellado. La retirada de la mascarilla laríngea es menos propensa a generar accesos de tos que la retirada del tubo endotraqueal. (5)
Plan C: ventilar con la técnica dos manos – dos operadores.
Si en este punto se ha conseguido ventilar y oxigenar al paciente, es el momento de plantearse despertar en el caso de un procedimiento programado, intubar a través del dispositivo supraglótico o realizar un acceso invasivo de la vía aérea.
Plan D: Si fracasa la intubación, la ventilación con mascarilla facial y la colocación de mascarilla laríngea, se debe proceder inmediatamente a realizar un acceso cervical frontal urgente (cricotiroidotomía) para asegurar la ventilación. La cricotiroidotomía se puede realizar tanto mediante la técnica percutánea como quirúrgica (6). Se considera más seguro realizar la técnica quirúrgica con bisturí, sin embargo, se debe realizar la técnica con la que se esté más familiarizado y no tratar de ventilar desde vía aérea superior ya que aumenta el riesgo de generar aerosoles (4, 7).
Entre medias de las maniobras se debe pedir ayuda y comunicar claramente el fracaso de los planes para cambiar a la siguiente estrategia. Si algún ayudante tiene que entrar en la habitación se asegurará de llevar el equipo de protección adecuado.
Una vez introducido el tubo endotraqueal, pasar el balón hasta 1 – 2 cm por debajo de las cuerdas vocales y evitar la intubación selectiva endobronquial para evitar más manipulaciones (1). La comprobación de la colocación del tubo mediante auscultación pulmonar puede resultar difícil con el equipo de protección individual puesto y existe riesgo de contaminación del estetoscopio. Comprobar la adecuada colocación del tubo mediante la visualización directa de su paso a través de las cuerdas, curva de capnografía y expansión torácica bilateral. Hinchar el balón antes de empezar a ventilar y anotar la distancia del tubo endotraqueal (aproximadamente debe ser 21 cm en mujeres y 23 cm en hombres) (1, 6). Evitar desconexiones. En caso de necesitar desconectar el tubo se recomienda clamparlo antes y parar el respirador (1). Colocar una sonda nasogástrica tras la intubación orotraqueal (7).
Dificultad imprevista en el manejo de la vía aérea: se deben seguir los algoritmos de intubación básicos. El algoritmo de la DAS (Difficult Airway Society) para pacientes críticos se ha simplificado para adaptarlo a esta situación (Figuras 4 y 5) (1). Se deben minimizar los intentos de cada técnica y comunicar al equipo la dificultad o fracaso en cada punto.

Vía aérea difícil prevista: a medida que se recupera la actividad quirúrgica normal en la situación de pandemia, cada vez es más probable que aumenten los casos en los que está indicado realizar una intubación en paciente despierto. Se recomienda la intubación en paciente despierto con sedación y anestesia tópica en el caso de vía aérea difícil anticipada (5).
En caso de realizar una intubación en paciente despierto con fibrobroncoscopio se debe tener en cuenta que es un procedimiento que genera aerosoles. Se recomienda administrar anestesia local y sedación de manera adecuada con el objetivo de minimizar el estímulo y los accesos de tos. Se debe ser cuidadoso a la hora de poner la anestesia tópica con el atomizador, intentar mantener la distancia con el paciente y evitar técnicas que generen tos como la anestesia intratraqueal. Los tubos endotraqueales de calibre pequeño generan menos estímulo (1, 5, 8, 9).
Uno de los requisitos para realizar una intubación despierto es que el paciente se muestre colaborador. Además, es una técnica cuya preparación conlleva cierto tiempo por lo que en pacientes críticos con hipoxemia se deberían plantear otras opciones.
Extubación:
En la extubación los operadores deben estar protegidos al mismo nivel que en la intubación ya que se considera un procedimiento que genera aerosoles. Si la intubación no fue complicada se puede plantear extubar estando el paciente poco despierto para evitar la tos y agitación, siempre tras asegurarse de que mantiene una correcta ventilación espontánea (9). Aspirar secreciones con circuito cerrado mientras el paciente está aún sedoanalgesiado. El empleo de fármacos para evitar la tos en la extubación como la lidocaína y dexmedetomidina no se recomienda de rutina y se debe usar con precaución especialmente en los pacientes críticos (1).
Siempre que sea posible, tras la extubación se recomienda evitar colocar gafas nasales de alto flujo o ventilación mecánica no invasiva. En la situación actual de pandemia muchas veces esto no es posible ya que la presión asistencial es alta y se necesitan camas y respiradores. (1, 4).
El material empleado en la intubación debe estar presente en el momento de la retirada del tubo endotraqueal. La práctica de mantener un intercambiador o fiador tras la extubación está relativamente contraindicada ya que puede generar tos (1)
Conclusión
El manejo de la vía aérea en el paciente con COVID – 19 es un procedimiento con alto riesgo de dispersión de gotas y aerosoles por lo que requiere una planificación cuidadosa. Todos los miembros del equipo deben estar adecuadamente protegidos y se sugiere que la persona con más experiencia sea la encargada del manejo de la vía aérea. El primer intento debe ser el óptimo utilizando un dispositivo con el que el operador esté familiarizado y que con más probabilidad garantice el éxito. Aunque algunos puntos del manejo de la vía aérea siguen siendo controvertidos, sí hay acuerdo en que la prioridad debe ser garantizar la seguridad del paciente y del equipo sanitario.
Referencias bibliográficas
(1) Cook TM, El-Boghdadly K, McGuire B, McNarry AF, Patel A, Higgs A. Consensus guidelines for managing the airway in patients with COVID-19: Guidelines from the Difficult Airway Society, the Association of Anaesthetists the Intensive Care Society, the Faculty of Intensive Care Medicine and the Royal College of Anaesthetists: Guidelines from the Difficult Airway Society, the Association of Anaesthetists the Intensive Care Society, the Faculty of Intensive Care Medicine and the Royal College of Anaesthetists. Anaesthesia. 2020;75(6):785–99. DOI: 10.1111/anae.15054. (PubMed)
(2) Meyerowitz EA, Richterman A, Gandhi RT, Sax PE. Transmission of SARS-CoV-2: A review of viral, host, and environmental factors. Ann Intern Med. 2021;174(1):69–79. DOI: 10.7326/M20-5008 (HTML)
(3) Pascarella G, Strumia A, Piliego C, Bruno F, Del Buono R, Costa F, et al. COVID-19 diagnosis and management: a comprehensive review. J Intern Med. 2020;288(2):192–206. DOI: 10.1111/joim.13091 (PubMed)
(4) Brewster DJ, Chrimes N, Do TB, Fraser K, Groombridge CJ, Higgs A, et al. Consensus statement: Safe Airway Society principles of airway management and tracheal intubation specific to the COVID-19 adult patient group. Med J Aust. 2020;212(10):472–81. DOI: 10.5694/mja2.50598 (HTML)
(5) Cook TM, McGuire B, Mushambi M, Misra U, Carey C, Lucas N, et al. Airway management guidance for the endemic phase of COVID-19. Anaesthesia. 2021;76(2):251–60. DOI: 10.1111/anae.15253 (HTML)
(6) Zuo M-Z, Huang Y-G, Ma W-H, Xue Z-G, Zhang J-Q, Gong Y-H, et al. Expert recommendations for tracheal intubation in critically ill patients with Noval Coronavirus disease 2019. Chin Med Sci J. 2020;0(0):0. DOI: 10.24920/003724 (HTML)
(7) Thiruvenkatarajan V, Wong DT, Kothandan H, Sekhar V, Adhikary SD, Currie J, et al. Airway management in the operating room and interventional suites in known or suspected COVID-19 adult patients: A practical review: A practical review. Anesth Analg. 2020;131(3):677–89. DOI: 10.1213/ANE.0000000000005043 (HTML)
(8) Sullivan EH, Gibson LE, Berra L, Chang MG, Bittner EA. In-hospital airway management of COVID-19 patients. Crit Care. 2020;24(1):292. DOI: 10.1186/s13054-020-03018-x (PubMed)
(9) Yang M, Dong H, Lu Z. Role of anaesthesiologists during the COVID-19 outbreak in China. Br J Anaesth. 2020;124(6):666–9. DOI: 10.1016/j.bja.2020.03.022 (BJA)
(10) Aziz MF. The COVID-19 intubation experience in Wuhan. Br J Anaesth. 2020;125(1):e25–7. DOI: 10.1016/j.bja.2020.04.058 (BJA)