Zamudio Burbano MA (1), Piedrahita Flórez PA (2)
(1) Especialista en Anestesiología y Reanimación. Profesor facultad de medicina Universidad de Antioquia (Colombia), Anestesiólogo IPS Universitaria, Miembro de EVA-La Clasa.
(2) Residente de Anestesiología y Reanimación Universidad de Antioquia (Colombia).
Cómo citar este artículo: Zamudio Burbano, M. A., & Piedrahita Florez, P. A. (2023). Habilidades no técnicas en el manejo de la vía aérea difícil: Una revisión narrativa. Revista Electrónica AnestesiaR, 15(4). https://doi.org/10.30445/rear.v15i4.1055
Introducción
A pesar de los avances científicos, técnicos y tecnológicos las complicaciones prevenibles del manejo avanzado de vía aérea aún son frecuentes. En el manejo de trauma, por ejemplo, se identificó que el 31% de errores prevenibles que llevaron a mortalidad se se debían a un inadecuado manejo de vía aérea (2).
Una de las variables que podría explicar los errores en el manejo es el factor humano. En el estudio National Audit Project NAP 4, una auditoría nacional del Reino Unido, que en 2011 analizó 286 casos incidentes de complicaciones en vía aérea en anestesia, unidad de cuidados críticos y urgencias en 307 hospitales; describió que el 40% de las complicaciones serias tuvieron relación directa con deficiencias en habilidades no técnicas (3). Por ejemplo, los errores en la toma de decisiones y conciencia situacional, dos dimensiones de las habilidades no técnicas (HNT) que podrían tener un impacto patrimonial en el personal de la salud.
Un análisis cerrado de demandas en anestesiología relacionadas con el manejo de vía aérea en Estados Unidos en 2019, describió que se presentó inadecuado manejo en el 73% de las reclamaciones, en 80 de estas reclamaciones (92%) se presentó situación de no intubación no oxigenación, con retraso en el uso de técnicas trans laríngeas en cerca del 32% de los casos, las equivocaciones en la toma de decisiones explicaron la mayoría de los eventos, además el 73% de los pacientes tenía al menos un predictor de vía aérea difícil (4); Este análisis, a pesar de no indicar la incidencia actual de complicaciones, sí describe que las causas de los eventos adversos que llevan a reclamaciones con pérdidas patrimoniales no se han modificado en los últimos años y se encuentra una relación aparentemente consistente con las habilidades no técnicas.
Las HNT son recursos cognitivos, sociales y personales que complementan las habilidades técnicas y contribuyen a la ejecución segura y eficiente de las tareas (1). En la presente revisión se pretende resumir su importancia y las dimensiones que la componen junto a estrategias de entrenamiento.
Desarrollo
Impacto de las habilidades no técnicas en los eventos adversos
Además del manejo avanzado de la vía aérea, existe evidencia de que las HNT impactan en la incidencia de eventos adversos en el desempeño clínico en general; En 2007 Mishra (5), describió en un estudio observacional de 26 colecistectomías cómo la disminución en la conciencia situacional del equipo quirúrgico, una de las HNT que se describirán más adelante, llevó un aumento en el número de errores en el procedimiento, con una media de errores de 2,62 por caso (IC 95% 2,07 – 3,17), observándose una estrecha correlación inversa de estos con el puntaje de conciencia situacional de la escala NOTECHS (rho = -0,718, p < 0,001). Esta herramienta fue originalmente diseñada para la industria de la aviación con el fin de hacer una medición las HNT y ha sido adaptada para el área de la salud.
En 2016 un estudio de análisis de casos en Japón, en el cual se buscó la causa de 73 accidentes médicos fatales, se describió que las HNT explicaron el 46% de los casos, siendo las dimensiones que más estuvieron relacionadas con la aparición de accidentes la Conciencia situacional (41,2%), el trabajo en equipo (23,5%) y la toma de decisiones (8,8%) (6).
La relación entre las habilidades no técnicas y el desempeño clínico no solo se identifica en los escenarios perioperatorios. Herzberg (7) en 2018 describió después de la grabación de 176 simulaciones de crisis en paciente pediátrico, atendidas por equipos de atención extrahospitalaria que, cada punto de Clinical Teamwork Scale (CTS) se relacionó con la disminución del 28% de errores en la atención (OR 0,72, IC 95% 0,59 – 0,88). La escala CTS es un instrumento validado para la evaluación del trabajo en equipo en situaciones de emergencia que incluye la comunicación, la toma de decisiones, responsabilidad en los roles, conciencia situacional y empatía con el paciente (7).
Dimensiones de las habilidades no técnicas
Se han descrito diferentes dimensiones o componentes de las HNT, entre las más recurrentes encontramos: conciencia situacional, toma de decisión clínica, comunicación asertiva, manejo del estrés y la fatiga, trabajo en equipo, liderazgo y resolución de problemas.
Conciencia situacional (CS)
Se ha definido como «La percepción de elementos del ambiente en un volumen de tiempo y espacio, la comprensión de su significado y la proyección de su estado en un futuro cercano» (8). Consta de 3 niveles jerárquicos, percepción, comprensión y proyección (9,10). La pérdida de la conciencia situacional tiene un papel particularmente importante en el desarrollo de eventos adversos. Por ejemplo, un análisis de demandas cerradas en anestesiología indica que cerca del 74% de los casos que resultaron en muerte o daño cerebral se explicaron por falla en conciencia situacional. De estos, el 42% por fallas en percepción, el 29% por comprensión y el 29% por proyección. Además de ello, el desarrollo constante de tecnologías automatizadas en diferentes industrias tiene el potencial de crear una brecha entre la situación real y la observada (11) por lo que su estudio es foco de atención en error humano.
La percepción, el nivel 1, consiste en la identificación de información del ambiente, no involucra interpretación o integración. En el ambiente clínico se traduce en incluir información de diferentes fuentes como la historia clínica, paraclínica, anamnesis y examen físico del paciente (12). Por ejemplo, la identificación de la ausencia de capnografía, disminución de la frecuencia cardiaca y disminución de la oximetría de pulso luego de un primer intento de laringoscopia directa. El nivel 2, comprensión, consiste en la integración de los elementos percibidos con la memoria a largo plazo, que incluye conocimientos previos, guías de práctica clínica, modelos mentales, fisiología o farmacología entre otros. En nuestro ejemplo la comprensión de intubación fallida. En el nivel 3, proyección, se utilizan los datos obtenidos y su integración para anticipar una situación. Esto se integra a la toma de decisión oportuna para su mitigación, es decir, luego de declarar la crisis de vía aérea difícil no anticipada, proyectar el paro cardiaco por hipoxemia ante múltiples intentos fallidos y tomar la decisión de cambiar de laringoscopia directa, por videolaringoscopia de valva angulada, para el siguiente intento de intubación como estrategia de mitigación.
Aunque el entendimiento de la conciencia situacional ha sido enfocado al individuo, también se han propuesto teorías enfocadas a grupos de individuos o sistemas de atención.
Conciencia situacional de equipo: Se define como el grado de conciencia situacional que poseen todos los miembros de un equipo para lograr una meta común (13). Por ejemplo, un equipo quirúrgico enfrentado al rescate de un paciente con vía aérea difícil no anticipada, entendiendo que el profesional de anestesiología es una parte de un equipo de trabajo con un objetivo común de tratamiento. Este tipo de conciencia situacional de equipo es influenciado por los procesos individuales de esta habilidad, la identificación de información, priorización y planeamiento en grupo, modelos mentales compartidos y monitores o fuentes de información compartidos (10).
Conciencia situacional distribuida: Stanton (14) describe la conciencia situacional como la integración de múltiples subsistemas, por ejemplo, monitorización, integración con el software, el sistema de comunicación y la consciencia situacional individual. Este marco teórico se ha utilizado para el diseño de sistemas de atención de pacientes (15) y el entendimiento de CS para los equipos quirúrgicos. La conciencia situacional distribuida consiste en interpretar esta HNT en una unidad de análisis diferente, no la percepción, comprensión y proyección única del anestesiólogo, sobre el estado del paciente, sino del equipo quirúrgico, con flujo de información iterativo en doble vía, es decir, los modelos mentales de todo el equipo resultan en acciones que a su vez modifican modelos mentales de resto del equipo. (16).
Medición de conciencia situacional. Dada la importancia de esta dimensión de las HNT, su adecuada medición es de gran utilidad. Existen diferentes estrategias para ello, entre ellas:
-Medidas indirectas de proceso: como el seguimiento del movimiento ocular o protocolos verbales. Estas medidas se consideran objetivas. Sin embargo, no reflejan directamente la CS por lo que se pierde información.
-Medidas indirectas de desempeño: como tiempo en identificación adecuada de una crisis o errores procedimentales. Aunque pueden estar relacionadas con desenlaces clínicamente importantes estas mediciones se ven afectadas por otras habilidades no técnicas
-Medidas directas subjetivas: como las escalas tipo Likert que son sencillas de medir sin embargo se ven afectadas por la sobre confianza
–Medidas directas objetivas: estas son las más usadas en diferentes industrias como la aviación, fuerza militar y salud. Se destacan dos de ellas, la estrategia SAGAT por sus siglas en inglés (Situation Awareness Global Assessment Technique) que consiste en la aplicación de preguntas dirigidas a los niveles jerárquicos de la CS en interrupciones en tiempo aleatorio de una tarea, por ejemplo en simulación clínica, y la estrategia SPAM por sus siglas en inglés (Situation Present Assessment Technique) que consiste en verbalizar en tiempo real los pensamientos sobre CS. Un metaanálisis reciente evidencia que la técnica SAGAT es la que mejor desempeño discriminativo posee para medir CS (17).
Se encuentran una gran cantidad de factores individuales que pueden modificar la conciencia situacional. Por ejemplo: capacidad individual, memoria de trabajo, expectativas, modelos mentales, emparejamiento de patrones, automaticidad y procesamiento guiado por metas y datos (10).
Se reconoce que las interrupciones o distracciones en el quirófano podrían alterar la conciencia situacional y la resolución de problemas. Un estudio observacional identificó una gran cantidad de interrupciones a la atención en el ámbito quirúrgico simulado, cerca de 1,04 ± 0,07 por cada minuto, siendo las causas más comunes las entradas o salidas de quirófano, actividades de quirófano y las llamadas externas o internas del personal. (18)
Las distracciones se presentan en todas las fases de la atención anestésica, inducción, mantenimiento y emergencia, siendo este último momento el de mayor posibilidad de interrupción. Un estudio en escenarios reales de quirófano en el Reino Unido identificó una media de ruido en la inducción de 46,3 dB, en el mantenimiento de 52 dB y en la emergencia de 58,3dB con episodios de ruido mayor de 70 dB frecuentes en la última etapa de la anestesia. En el 93 % de los casos se presentaron conversaciones no relacionadas con el acto quirúrgico (19).
Aunque aún están en desarrollo, algunas herramientas para la mejoría de conciencia situacional son: que el líder de una crisis no tenga asignado habilidad técnica específica, uso de listas de chequeo, metacognición y el entrenamiento en simulación clínica (20, 21).
Toma de decisión clínica
Es reciente foco de atención, el razonamiento clínico que conlleva la toma de decisiones puede definirse como:
“Un constructo en el que se engloba la red de procesos mentales de un médico (incluso en formación) cuando interactúa con un paciente en determinado contexto de tiempo y espacio, con el fin de 1) buscar, capturar y organizar información sobre el estado de salud o enfermedad, de manera que pueda 2) evaluarla a la luz de sus conocimientos previos, emociones y valores, 3) sintetizarla bajo alguna etiqueta diagnóstica o pronóstica obedeciendo reglas que le satisfagan y 4) utilizarla para orientar sus acciones sobre el tratamiento y la asesoría del paciente y sobre la búsqueda de nueva información. Estos procesos también incluyen la vigilancia y el monitoreo de la circulación de la información y de las acciones emprendidas con el fin último de comprender lo que le ocurre a su paciente y cómo lo está viviendo para así ayudarlo. Conforme el médico tenga más y diversas interacciones con pacientes y colegas, amplíe sus conocimientos, refine sus valores y propias reglas y disponga de mayores recursos en su contexto, provocará cambios en estos procesos mentales. Para su abordaje teórico, el razonamiento se fracciona y se presenta de manera secuencial, pero puede corresponder más bien a una amalgama dinámica, iterativa y adaptativa” (22)
El entendimiento del razonamiento clínico está ligado a la evolución del concepto de la medicina y las teorías de toma de decisión. Zapata-Ospina (23) hace un resumen histórico sobre esto. En la actualidad la teoría más aceptada de toma de decisión clínica es el pensamiento dual. Éste consiste en la interacción de 2 sistemas, en primer lugar, un sistema tipo 1 de pensamiento rápido, que utiliza vías no analíticas llamadas heurísticas. Es un sistema de alta eficiencia energética que se usa la mayoría del tiempo. Estudios de neuroimagen lo relacionan con activación de la corteza prefrontal dorsolateral. En segundo lugar, el sistema de pensamiento hipotético deductivo o pensamiento lento, que utiliza entre otras estrategias el contraste de opciones e hipótesis, requiere mayor carga de energía y se relaciona con mayor activación cerebral, en especial conexiones entre la corteza prefrontal ventromedial, el cíngulo anterior y las regiones ganglio basales (24).
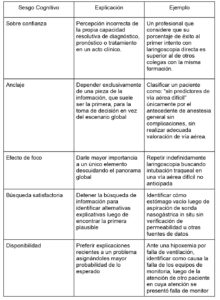
Cuando una decisión rápida o heurística va en contra del objetivo propuesto se denomina sesgo cognitivo. Se han descrito más de cien tipos de sesgos cognitivos, a manera de ejemplo se presentan algunos en la tabla #1.
Estrategias de disminución de sesgos
Aceptando el papel de los sesgos cognitivos en los errores de toma de decisión, se han propuesto algunas estrategias para su disminución. Por ejemplo, un ensayo clínico controlado aleatorizado estimó que la enseñanza de los diferentes tipos de sesgos más frecuentes en el diagnóstico de una enfermedad mental mediante la técnica de viñetas disminuye el número de errores diagnósticos en casos simulados (25).
Otra estrategia descrita es la disminución de la velocidad de pensamiento. Un estudio de corte transversal en 500 residentes elegidos por muestreo aleatorio encontró que el mayor tiempo en la toma de decisión se correlacionó con respuestas acertadas en preguntas de diagnóstico de alta complejidad, exponente beta de 0,14 en un modelo multivariado, p <0,001 (26).
La Metacognición, es decir, explícitamente pensar acerca de los procesos de pensamiento que se llevan a cabo en una toma de decisión, se ha descrito como herramienta para evitar los sesgos cognitivos. En 2016 se realizó un estudio casi experimental con análisis de respuestas a casos clínicos, en las cuales se comparó la enseñanza de electrocardiografía mediante un tutorial básico versus la enseñanza por medio de la metacognición (herramienta TWED), encontrando mejor puntuación promedio luego de análisis de cinco casos clínicos, diferencia de medias de 18,50 ± 4,45 vs. 12,50 ± 2,84, p < 0,001 (27).
La metacognición, es la reflexión sobre el propio pensamiento, a manera de ejemplo se explica la herramienta TWED que consiste en realizar preguntas sobre el pensamiento basados en una nemotecnia que hace referencia a cuatro preguntas, Threat, preguntar por amenazas inmediatas en el paciente, Wrong considerar la posibilidad de estar equivocado, Evidence, cuestionar la evidencia que se tiene para afirmar algo y Dispositional factors considerar los factores que pueden influenciar una decisión (27).
A criterio de los autores, el estudio más importante de mejoría de toma de decisiones, medida como disminución de error médico en crisis, es el de Arriaga (28) en el cual el uso de listas de chequeo disminuyó la omisión de pasos de tratamiento en simulación con una reducción absoluta de riesgo de 17% y riesgo relativo de 0,28 (IC 95% 0,18 – 0,42), las listas de chequeo posiblemente actúen sobre varias dimensiones de las habilidades no técnicas entre ellas la conciencia situacional, el liderazgo, la resoluciones de problemas y la toma de decisión clínica.
Comunicación
La comunicación se ha definido como el intercambio, retroalimentación o respuesta, de información, ideas y sentimientos. Además, proporciona conocimiento, establece relaciones y patrones de comportamiento, logra mantener la atención en una tarea y es una herramienta de gestión (67). Se entiende como un proceso de equipo combinado, multidireccional que tiene diferentes emisores, mensajes y receptores y en donde debe existir un ciclo cerrado.
La comunicación es un elemento crucial para las otras esferas de las HNT, en especial es uno de los requisitos para que haya un trabajo en equipo efectivo. Las fallas en la comunicación en el quirófano son unas de las causas más frecuentes de errores de atención que llevan a demandas en anestesiología, de hecho, un estudio realizado en 2021 de análisis cerrado de demandas describió que el 43% de las fallas contienen al menos un error en la comunicación (29).
Teniendo en cuenta su importancia y su complejidad (partimos de lo que se quiso decir, después a lo que se dijo, a lo que se oyó y finalmente a lo que se entendió), se han descritos algunas características que debe cumplir el proceso comunicativo para que sea efectivo y algunas estrategias para lograrlo. Las características o aspectos son la explicitud del mensaje, la oportunidad, la asertividad y la escucha activa (1).
Dentro de las estrategias que se han descrito para lograr una comunicación efectiva, encontramos el uso del asa cerrada entre el emisor y el receptor, estrategia bastante difundida en anestesiología, en la cual hay una retroalimentación verbal entre estos dos actores para asegurarse de que el mensaje fue correctamente comprendido (1).
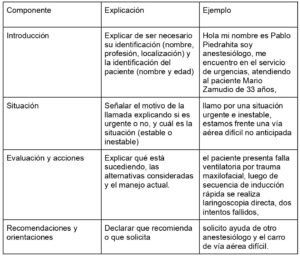
Recientemente se ha descrito la estrategia ISAER (identificación, situación, antecedentes, evaluación y recomendación) o SBAR por sus siglas en inglés (30). Un resumen de la estrategia ISAER se describe en la tabla # 2.
El uso de estrategia ISAER ha demostrado mejorar la comunicación en equipos de trabajo (31,32), entregas de turno, disminuir los errores y mejorar la satisfacción tanto de los pacientes como del personal (33).
Manejo del estrés y la fatiga
El área de la salud, y en particular las especialidades que se enfrentan a situaciones críticas se encuentran expuestas a estrés, el cual es una respuesta adaptativa no específica del organismo que se experimenta cuando se percibe una situación de amenaza (cualquier cambio, demanda, presión, desafío, amenaza o trauma) con las consecuentes respuestas fisiológicas, psicológicas y comportamentales (34).
Estas situaciones activan la respuesta primitiva de lucha o huida mediante la activación simpático adrenal, la cual es una herramienta de adaptación al medio. El estrés, cuando se encuentra dentro de límites manejables, permite que aumente el estado de alerta y de atención, sin embargo, cuando se supera la capacidad de manejo, el desempeño empieza a verse afectado; por supuesto, este umbral depende de los recursos de cada individuo y de otros elementos como la exposición previa a una situación similar, experiencia y estrategias de afrontamiento (35).
El estrés puede ser de dos clases de acuerdo con el tiempo de exposición: estrés crónico y agudo. El estrés ocupacional o crónico resulta de la exposición de manera repetida a ciertas condiciones estresantes que no coinciden con las capacidades, recursos o necesidades del trabajador y tiene como factores desencadenantes más importantes las condiciones laborales, el ambiente laboral, los compañeros y jefes (36). Esta clase de estrés se relaciona con el síndrome de “Burn out” (agotamiento), caracterizado por agotamiento emocional, despersonalización y falta de realización personal (37). Este síndrome puede alterar el rendimiento, por lo que se sugiere contar con herramientas para poder reconocer cuándo está presente y de esta manera poder intervenir. Sin embargo, el foco del presente artículo se encuentra en el estrés agudo.
El estrés agudo se presenta en situaciones altamente demandantes tales como la atención de pacientes en urgencias, anestesia y cuidado crítico, en este caso, por ejemplo, el manejo de una vía aérea difícil anticipada. Esta clase de estrés es la más importante a tener en cuenta durante el manejo de las situaciones críticas (38).
Durante escenarios de crisis simuladas en reanimación cardiopulmonar se ha encontrado que los factores estresantes externos impactan sobre el desempeño técnico del equipo con una correlación entre este rendimiento y las HNT del líder. Se pudo observar entonces que en condiciones de estrés, cuanto mejor eran las HNT del líder, mejor era el desempeño técnico del equipo. Esto sugiere que las HNT nos brindan herramientas para enfrentar las situaciones estresantes (39).
Es importante resaltar que en estudios observacionales se ha encontrado que la percepción del estrés disminuye a medida que hay una exposición repetida a las situaciones, a pesar de que el estrés psicológico (medido por la frecuencia cardíaca) no varíe, lo cual es una ventaja que puede aprovecharse en los escenarios de simulación (40).
Existen diferentes estrategias para manejar el estrés en situaciones de crisis, algunas centradas en el problema y otras en las emociones. Las estrategias de afrontamiento centradas en el problema son más útiles en situaciones controlables en las que se pueden manipular los factores estresantes, y las centradas en las emociones son más útiles cuando se trata de factores estresantes de corta duración y que no pueden controlarse (38).
Las estrategias centradas en el problema tienen que ver con esfuerzos dirigidos a definir el problema, buscar soluciones, sopesarlas en términos de costo/beneficio, elegir entre ellas, y actuar (41). Algunas de las estrategias centradas en el problema son (42):
- Afrontamiento activo: tomar medidas activas para abordar un factor estresante.
- Planificación: pensar en cómo hacer frente a un factor estresante.
- Supresión de otras actividades: dejar de lado otras tareas para concentrarse en lidiar con el factor estresante.
- Afrontamiento de contención: esperar una oportunidad adecuada para actuar.
- Buscar apoyo social por razones instrumentales – buscar asesoramiento, asistencia o información.
- Buscar apoyo social por razones emocionales – obtener apoyo moral, simpatía o comprensión.
Las estrategias centradas en las emociones tienen como objetivo intentar reducir o controlar los sentimientos negativos inducidos por el estrés. Algunas de las estrategias centradas en las emociones son (42):
- Centrarse en las emociones y desahogarse: concentrarse en los sentimientos y encontrar la forma de desahogarlos.
- Desconexión conductual: reducir el esfuerzo realizado para abordar el factor estresante.
- Desconexión mental: distraerse con otra actividad para sacar la atención del factor estresante
- Reinterpretación y crecimiento positivos: la atención se centra en controlar las emociones estresantes en lugar de en el factor estresante.
- Negación: Negarse a admitir que el estresor existe.
- Aceptación: admitir que el estresor existe
- Recurrir a la religión: la tendencia a recurrir a la religión en momentos de estrés.
La fatiga puede aparecer por el trabajo con guardias largas, noches y concentración por largos períodos de tiempo durante situaciones estresantes sin descanso suficiente. El aspecto más relevante en este tema es el reconocimiento de cuándo está presente la fatiga y saber que ésta afecta negativamente las habilidades cognitivas (9). Un ensayo clínico aleatorizado con residentes de anestesia llevados a crisis simuladas comparó el desempeño en habilidades no técnicas en los residentes postguardia con los que habían dormido durante la noche, encontrando que la deprivación de sueño disminuyó el rendimiento (Puntuación en escala ANTS de 12,2 vs 14,5, P <0,02), siendo la esfera más afectada el trabajo en equipo. Además, los residentes comentaron una disminución en la confianza en sus habilidades técnicas (43)
Algunas asociaciones como la Association of Anaesthetists of Great Britain and Ireland (AAGBI) cuentan con guías que abordan el tema y dan recomendaciones para evitar la fatiga en los anestesiólogos y se pueden se consultadas en su sitio web (https://anaesthetists.org/Home/Resources-publications/Guidelines/Fatigue-and-Anaesthetists).
Trabajo en equipo
Se ha definido como: “Habilidades para trabajar en un contexto grupal, en cualquier rol, para asegurar la finalización eficaz de las tareas conjuntas y la satisfacción de los miembros del equipo; el enfoque es en el equipo más que en la tarea. Tiene cinco elementos: coordinar actividades con miembros del equipo; intercambio de información; uso de autoridad y asertividad; evaluación de capacidades; apoyo a otros.” (44).
Un buen trabajo en equipo se relaciona positivamente con el desempeño clínico. Una revisión sistemática y metaanálisis que buscó la relación entre el trabajo en equipo y cualquier medida de desempeño técnico, encontró que existe una correlación positiva entre las dos, con un OR de 2,8 (IC 95% 2,0 – 3,5) lo que demuestra que el desempeño técnico mejora en cuanto también es mejor el trabajo en equipo. Esta relación no se afectó por la composición del equipo, la familiaridad de los miembros, tamaño, tipo de tarea, escenario (simulación vs clínica) o desenlaces (45).
Una revisión sistemática de la literatura sobre programas de entrenamiento del trabajo en equipo en quirófano llevados a cabo en simulación, mostró que es posible entrenar el trabajo en equipo quirúrgico, además de la conciencia situacional, la comunicación y el liderazgo. Sin embargo, por la características cualitativas de los estudios incluidos, que principalmente evaluaron los desenlaces por medio de encuestas o entrevistas, sin el uso de instrumentos validados de medición, no se pudieron obtener resultados cuantitativos sobre el impacto de la intervención (46); estos hallazgos invitan al uso de herramientas de medición validadas y al desarrollo de nuevas herramientas. En el mismo sentido, otra revisión sistemática de la literatura evaluó las intervenciones que buscan mejorar el trabajo en equipo en el quirófano, encontrando que las que mejor evidencia tienen son (47):
- Métodos estructurados para compartir información – Ayudas cognitivas
(por ejemplo, listas de chequeo): Permiten compartir un modelo mental con el equipo, esto ha sido ampliamente utilizado y recomendado, por ejemplo, por la OMS con las listas de verificación de seguridad en cirugía antes de la inducción anestésica, antes de la incisión quirúrgica y antes de salir del quirófano. Específicamente, la lista de verificación de la OMS se ha evaluado en diferentes estudios comparando desenlaces antes y después de su implementación, encontrando una disminución de la tasa de mortalidad agregada de un 2,81% a 2,24%,y una disminución de complicaciones entre un 10,6 y un 59%. En los Estados Unidos, la Veterans’ Health Administration, inició un programa de entrenamiento en equipo que incluía el Briefing, el cual al ser evaluado demostró que el realizar esta intervención antes de iniciar el procedimiento quirúrgico versus no realizarla lograba impactar en un desenlace como la mortalidad perioperatoria, calculando que se podrían salvar 2 vidas por cada 1000 pacientes que entran a cirugía (47). Una revisión sistemática y metaanálisis encontró que el uso de la lista de verificación de seguridad quirúrgica se asocia con disminución de la mortalidad con un OR de 0,75 (0,62-0,92) I2= 87% y de complicaciones con un OR de 0,73 (0,61-0,88); P<0,01; I2= 89% (48). - Entrenamiento en equipo de manera continuada: Los estudios se han desarrollado principalmente en escenarios de simulación como se mencionó previamente. Este entrenamiento ha mostrado un impacto benéfico tanto en los procesos llevados a cabo en el quirófano como en algunos desenlaces del paciente. Por ejemplo, mayor cumplimiento en la administración de profilaxis antibiótica y antitrombótica (62), mayor cumplimiento con las listas de chequeo (63), menor cantidad de retrasos en el quirófano (64), mejor comunicación (65) y menos cantidad de cuerpos extraños dejados en el paciente (66).
- Ajustes organizacionales: tales como tener equipos de trabajo fijos durante el día laboral, en lugar de cambio de personal durante el día han mostrado mejoría significativa en la percepción del buen trabajo en equipo, clima de seguridad y disminución en el tiempo quirúrgico con una reducción promedio de la duración de 10,8% (IC 99% 5,0% – 15,3%) (49).
Liderazgo y resolución de problemas
Se trata de dirigir y coordinar las actividades de un equipo, animar al trabajo conjunto, evaluar el desempeño, asignación de tareas, motivar, planear, organizar y establecer un ambiente positivo (50). Hay algunos elementos importantes que se asocian con la habilidad del liderazgo y resolución de problemas son: uso de autoridad, mantener los estándares, planificación y priorización, gestionar la carga de trabajo y los recursos, y tal vez más importante, monitorización de la situación y el manejo y apoyo del equipo.
Para resolver la pregunta sobre cómo ser un buen líder en una situación de crisis, un estudio observacional descriptivo evidenció, desde el punto de vista de las enfermeras anestesistas con amplia experiencia en Suecia, que los criterios más consistentes para considerar la excelencia de los profesionales en anestesia son (51)
- Forma estructurada, responsable y enfocada de enfrentar las tareas.
- Ser claro e informativo, orientando al equipo sobre plan de acción
- Humildad ante la complejidad, admitiendo su falibilidad
- Atención centrada en el paciente y teniendo contacto con éste
- Fluidez en el trabajo práctico sin perder la visión general
- Tranquilidad y claridad en las situaciones críticas, con posibilidad de emplear un estilo fuerte de liderazgo
En este aspecto, confluyen y se integran muchas de las otras dimensiones de las habilidades no técnicas como la conciencia situacional, comunicación asertiva, toma de decisiones y se hace uso de estrategias para la disminución de sesgos y del manejo del estrés.
Medición de habilidades no técnicas en anestesiología:
Secundario a la importancia de las habilidades no técnicas en el desempeño individual y de equipo en diferentes áreas de la medicina, se han diseñado numerosos instrumentos de medición. Para el caso de anestesiología se han descrito al menos treinta y dos en diferentes grados de desarrollo y validación (52). Las dimensiones descritas y la estructura de cada instrumento son diferentes, lo que podría indicar una falta de consenso en el entendimiento del concepto. Como hemos mencionado anteriormente, la falta de uso y validación de muchos de estos instrumentos contribuye a la falta de evidencia fuerte en esta área.
Una revisión sistemática de la literatura (53), describió las características de 7 herramientas de medición de las habilidades no técnicas en anestesiología; en total fueron 14 estudios, de los cuales la mayoría fueron en situaciones de crisis y gran parte de estas en simulación con personal en formación. Las dimensiones que más comúnmente se evalúan con estos instrumentos son: Comunicación, liderazgo, conciencia situacional, toma de decisiones, gestión de tareas, trabajo en equipo, utilización de recursos, coordinación y habilidades interpersonales.
Entre las herramientas más valoradas encontramos el instrumento: Anaesthetists’ Non-technical Skills (ANTS) y la escala de clasificación global Ottawa. Esta última no limitada únicamente a un área de la medicina y validada recientemente en el idioma español (54) de acceso libre. Ambas escalas tienen validez de contenido, validez convergente, consistencia interna y fiabilidad entre evaluadores.
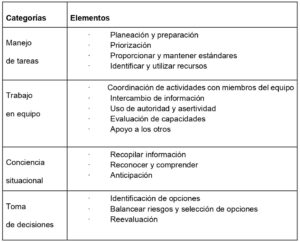
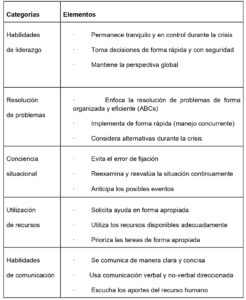
La escala ANTS evalúa cada uno de las siguientes dimensiones y elementos con una puntuación de 1 (pobre) a 4 (bueno). (55) tabla 3.
Por su parte, la escala Ottawa, puntúa las siguientes esferas de 1 (puntaje más bajo) a 7 (puntaje más alto) tabla 4:
Entrenamiento en habilidades no técnicas
Se entiende que el entrenamiento en las habilidades no técnicas es progresivo, con mejoría en el desempeño a medida que hay exposición a eventos reales y simulados, como fue encontrado en una cohorte prospectiva de residentes de medicina de urgencias que fue seguida en simulación durante 3 años (56), en la que se evidenció mejoría en las habilidades no técnicas en la escala de Ottawa de manera longitudinal y progresiva. El entrenamiento en las habilidades no técnicas se ha fundamentado en simulación clínica tanto en laboratorios de simulación como in situ, con estudios que muestran cómo sesiones teóricas y prácticas durante 3 meses, logran mejoría significativa en las puntuaciones en estas habilidades (57,58).
En una revisión sistemática reciente en el manejo de crisis en obstetricia demostró mejoría de desenlaces clínicos con el entrenamiento de habilidades no técnicas que incluyen mortalidad materna y fetal, hemorragia posparto y eventos adversos (59).
Para el caso del manejo de vía aérea el entrenamiento de habilidades no técnicas, una revisión sistemática reciente evidenció mejoría en la adquisición de técnicas y conocimientos. Sin embargo, aparentemente por déficit metodológico de los estudios primarios, aún no se encuentra mejoría en desenlaces clínicos (60).
En la actualidad existen cursos enfocados en fortalecer las habilidades no técnicas como el Crisis Resource Management (CRM) extrapolado de los que se brindan en el campo de la aviación, con componente teórico, audiovisual y práctico, haciendo uso del Briefing, Debriefing y listas de chequeo; también el Team Strategies and Tools to Enhance Performance and Patient Safety (Team STEPPS) diseñado por la agencia para la Investigación en salud y calidad de los Estados Unidos en conjunto con las fuerzas aéreas y psicólogos. Estos cursos parecen ser efectivos en especial para mejorar el trabajo en equipo (61).
Conclusiones e Investigación a futuro
Se presenta una aproximación a las HNT, resumiendo el impacto, las dimensiones, estrategias de entrenamiento y medición. Sin embargo, queda en evidencia que a pesar de los adelantos en la profesión de anestesiología, se requiere un cambio de perspectiva en el entrenamiento que incluya las habilidades no técnicas como eje central en conjunto con las habilidades manuales. Con respecto a las HNT se evidencia la falta de estandarización en el entendimiento del concepto y las dimensiones que lo constituyen para mejoría de los instrumentos de medición y la estandarización del entrenamiento, para finalmente impactar en desenlaces clínicos importantes.
Referencias
- Flin, R., P. O’Connor and M. Crichton (2008). Safety and the Sharp End. A Guide to Non-Technical Skills. 2008. Eds Rhona Flin, Paul O’Connor, Margaret Crichton. Farnham, Ashgate (HTML)
- LaGrone LN, McIntyre L, Riggle A, Robinson BRH, Maier RV, Bulger E, Cuschieri J. Changes in error patterns in unanticipated trauma deaths during 20 years: In pursuit of zero preventable deaths. J Trauma Acute Care Surg. 2020 Dec;89(6):1046-1053. doi: 10.1097/TA.0000000000002902. PMID: 32773673. (HTML)
- Cook TM, Woodall N, Frerk C; Fourth National Audit Project. Major complications of airway management in the UK: results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society. Part 1: anaesthesia. Br J Anaesth. 2011 May;106(5):617-31. doi: 10.1093/bja/aer058. Epub 2011 Mar 29. PMID: 21447488. (PubMed)
- Aaron M. Joffe, Michael F. Aziz, Karen L. Posner, Laura V. Duggan, Shawn L. Mincer, Karen B. Domino; Management of Difficult Tracheal Intubation: A Closed Claims Analysis. Anesthesiology 2019; 131:818–829 doi: https://doi.org/10.1097/ALN.0000000000002815 (HTML)
- Mishra A, Catchpole K, Dale T, McCulloch P. The influence of non-technical performance on technical outcome in laparoscopic cholecystectomy. Surg Endosc. 2008 Jan;22(1):68-73. doi: 10.1007/s00464-007-9346-1. Epub 2007 May 4. PMID: 17479324. (PubMed)
- Uramatsu M, Fujisawa Y, Mizuno S, Souma T, Komatsubara A, Miki T. Do failures in non-technical skills contribute to fatal medical accidents in Japan? A review of the 2010-2013 national accident reports. BMJ Open. 2017 Feb 16;7(2):e013678. doi: 10.1136/bmjopen-2016-013678. PMID: 28209605; PMCID: PMC5318576. (PubMed)
- Herzberg S, Hansen M, Schoonover A, Skarica B, McNulty J, Harrod T, Snowden JM, Lambert W, Guise JM. Association between measured teamwork and medical errors: an observational study of prehospital care in the USA. BMJ Open. 2019 Oct 31;9(10):e025314. doi: 10.1136/bmjopen-2018-025314. PMID: 31676639; PMCID: PMC6830602. (HTML)
- Endsley MR. Toward a Theory of Situation Awareness in Dynamic Systems. Human Factors. 1995;37(1):32-64. doi:10.1518/001872095779049543 (HTML)
Jones CPL, Fawker-Corbett J, Groom P, Morton B, Lister C, Mercer SJ. Human factors in preventing complications in anaesthesia: a systematic review. Anaesthesia. 2018 Jan;73 Suppl 1:12-24. doi: 10.1111/anae.14136. PMID: 29313908. (PubMed)
- Schulz CM, Endsley MR, Kochs EF, Gelb AW, Wagner KJ. Situation awareness in anesthesia: concept and research. Anesthesiology. 2013 Mar;118(3):729-42. doi: 10.1097/ALN.0b013e318280a40f. PMID: 23291626. (PubMed)
- Carvalho PV, Gomes JO, Huber GJ, Vidal MC (2009). Normal people working in normal organizations with normal equipment: system safety and cognition in a mid-air collision. Appl Ergon 40: 325–340. (PubMed)
- Green B, Parry D, Oeppen RS, Plint S, Dale T, Brennan PA. Situational awareness – what it means for clinicians, its recognition and importance in patient safety. Oral Dis. 2017 Sep;23(6):721-725. doi: 10.1111/odi.12547. Epub 2016 Aug 8. PMID: 27447437. (PubMed)
- Endsley MR, Jones WM: A model of inter- and intrateam situation awareness: Implications for design, training and measurement, New Trends in Cooperative Activities: Understanding System Dynamics in Complex Environments. Edited by McNeese M, Salas E, Endsley MR. Santa Monica, Human Factors and Ergonomics Society, 2001, pp 46–67 (HTML)
- Stanton NA, Stewart R, Harris D, Houghton RJ, Baber C, McMaster R, Salmon P, Hoyle G, Walker G, Young MS, Linsell M, Dymott R, Green D. Distributed situation awareness in dynamic systems: theoretical development and application of an ergonomics methodology. Ergonomics. 2006 Oct 10-22;49(12-13):1288-311. doi: 10.1080/00140130600612762. PMID: 17008257. (HTML)
- Alhaider AA, Lau N, Davenport PB, Morris MK. Distributed situation awareness:a health-system approach to assessing and designing patient flow management.Ergonomics. 2020 Jun;63(6):682-709. doi: 10.1080/00140139.2020.1755061. Epub 2020 May 13. PMID: 32279607. (HTML)
- Fioratou E, Flin R, Glavin R, Patey R. Beyond monitoring: distributed situation awareness in anaesthesia. Br J Anaesth. 2010 Jul;105(1):83-90. doi: 10.1093/bja/aeq137. PMID: 20551029. (PubMed)
- Endsley MR. A Systematic Review and Meta-Analysis of Direct Objective Measures of Situation Awareness: A Comparison of SAGAT and SPAM. Hum Factors. 2021 Feb;63(1):124-150. doi: 10.1177/0018720819875376. Epub 2019 Sep 27. PMID: 31560575. (PubMed)
- Healey AN, Sevdalis N, Vincent CA. Measuring intra-operative interference from distraction and interruption observed in the operating theatre. Ergonomics. 2006 Apr 15-May 15;49(5-6):589-604. doi: 10.1080/00140130600568899. PMID: 16717011. (PubMed)
- Broom MA, Capek AL, Carachi P, Akeroyd MA, Hilditch G. Critical phase distractions in anaesthesia and the sterile cockpit concept. Anaesthesia. 2011 Mar;66(3):175-9. doi: 10.1111/j.1365-2044.2011.06623.x. PMID: 21320085. (HTML)
- Roussel L. Leadership’s Impact on Quality, Outcomes, and Costs. Crit Care Nurs Clin North Am. 2019 Jun;31(2):153-163. doi: 10.1016/j.cnc.2019.02.003. Epub 2019 Apr 8. PMID: 31047090. (PubMed)
- Brennan PA, Holden C, Shaw G, Morris S, Oeppen RS. Leading article: What can we do to improve individual and team situational awareness to benefit patient safety? Br J Oral Maxillofac Surg. 2020 May;58(4):404-408. doi: 10.1016/j.bjoms.2020.01.030. Epub 2020 Feb 27. PMID: 32115301. (PubMed)
- Zapata-Ospina JP, Zamudio-Burbano M A. Razonamiento clínico en medicina II: . Iatreia [Internet]. 11 de marzo de 2021 [citado 5 de julio de 2021];1(1). Disponible en: https://revistas.udea.edu.co/index.php/iatreia/article/view/342886
- Zapata-Ospina JP, Zamudio-Burbano MA. Razonamiento clínico en medicina I: . Iatreia [Internet]. 11 de marzo de 2021 [citado 5 de julio de 2021];34(3):232-40. Disponible en: https://revistas.udea.edu.co/index.php/iatreia/article/view/343200
- ErdenizB, Done J. Common and Distinct Functional Brain Networks for Intuitive and Deliberate Decision Making. Brain Sci.2019;9:174. DOI 10.3390/brainsci9070174 (HTML)
- Jenkins, M. M., & Youngstrom, E. A. (2016). A randomized controlled trial of cognitive debiasing improves assessment and treatment selection for pediatric bipolar disorder. Journal of consulting and clinical psychology, 84(4), 323–333. https://doi.org/10.1037/ccp0000070 (HTML)
- Hess BJ, Lipner RS, Thompson V, Holmboe ES, Graber ML. Blink or think: can further reflection improve initial diagnostic impressions? Acad Med. 2015 Jan;90(1):112-8. doi: 10.1097/ACM.0000000000000550. PMID: 25374040. (HTML)
- Chew, K. S., Durning, S. J., & van Merriënboer, J. J. (2016). Teaching metacognition in clinical decision-making using a novel mnemonic checklist: an exploratory study. Singapore medical journal, 57(12), 694–700. https://doi.org/10.11622/smedj.2016015
- Arriaga AF, Bader AM, Wong JM, Lipsitz SR, Berry WR, Ziewacz JE, Hepner DL, Boorman DJ, Pozner CN, Smink DS, Gawande AA. Simulation-based trial of surgical-crisis checklists. N Engl J Med. 2013 Jan 17;368(3):246-53. doi: 10.1056/NEJMsa1204720. PMID: 23323901. (PubMed)
- Douglas RN, Stephens LS, Posner KL, Davies JM, Mincer SL, Burden AR, Domino KB. Communication failures contributing to patient injury in anaesthesia malpractice claims☆. Br J Anaesth. 2021 Jul 5:S0007-0912(21)00349-4. doi: 10.1016/j.bja.2021.05.030. Epub ahead of print. PMID: 34238547. (HTML)
- Woodhall LJ, Vertacnik L, McLaughlin M. Implementation of the SBAR communication technique in a tertiary center. J Emerg Nurs. 2008 Aug;34(4):314-7. doi: 10.1016/j.jen.2007.07.007. PMID: 18640411. (HTML)
- Randmaa M, Mårtensson G, Leo Swenne C, Engström M. SBAR improves communication and safety climate and decreases incident reports due to communication errors in an anaesthetic clinic: a prospective intervention study. BMJ Open. 2014 Jan 21;4(1):e004268. doi: 10.1136/bmjopen-2013-004268. PMID: 24448849; PMCID: PMC3902348. (PubMed)
- Raurell-Torredà M, Rascón-Hernán C, Malagón-Aguilera C, Bonmatí-Tomás A, Bosch-Farré C, Gelabert-Vilella S, Romero-Collado A. Effectiveness of a training intervention to improve communication between/awareness of team roles: A randomized clinical trial. J Prof Nurs. 2021 Mar-Apr;37(2):479-487. doi: 10.1016/j.profnurs.2020.11.003. Epub 2020 Dec 15. PMID: 33867108. (PubMed)
- Shahid, S., Thomas, S. Situation, Background, Assessment, Recommendation (SBAR) Communication Tool for Handoff in Health Care – A Narrative Review. Saf Health 4, 7 (2018). https://doi.org/10.1186/s40886-018-0073-1 (PDF)
- Jackson SH. The role of stress in anaesthetists’ health and well-being. Acta Anaesthesiol Scand. 1999 Jul;43(6):583-602. doi: 10.1034/j.1399-6576.1999.430601.x. PMID: 10408811. (PubMed)
- McEwen BS, Lasley EN. The End of Stress as We Know It. Washington, DC, US: Joseph Henry Press; 2002. (HTML)
- Flin R, Maran N. Basic concepts for crew resource management and non-technical skills. Best Pract Res Clin Anaesthesiol. 2015 Mar;29(1):27-39. doi: 10.1016/j.bpa.2015.02.002. Epub 2015 Feb 20. PMID: 25902464. (PubMed)
- Maslach C, Jackson SE. The measurement of experienced Burnout. J Occupational Behavior 1981; 2: 99-113
- LeBlanc VR. The effects of acute stress on performance: implications for health professions education. Acad Med. 2009 Oct;84(10 Suppl):S25-33. doi: 10.1097/ACM.0b013e3181b37b8f. PMID: 19907380. (PubMed)
- Krage R, Zwaan L, Tjon Soei Len L, Kolenbrander MW, van Groeningen D, Loer SA, Wagner C, Schober P. Relationship between non-technical skills and technical performance during cardiopulmonary resuscitation: does stress have an influence? Emerg Med J. 2017 Nov;34(11):728-733. doi: 10.1136/emermed-2016-205754. Epub 2017 Aug 26. PMID: 28844039; PMCID: PMC5750366. (HTML)
- Gouin A, Damm C, Wood G, Cartier S, Borel M, Villette-Baron K, Boet S, Compère V, Dureuil B. Evolution of stress in anaesthesia registrars with repeated simulated courses: An observational study. Anaesth Crit Care Pain Med. 2017 Feb;36(1):21-26. doi: 10.1016/j.accpm.2016.02.008. Epub 2016 Jun 23. PMID: 27338521. (HTML)
- Lazarus,R.-Folkman,S. Stress, appraisal and Coping. (1984), Springer, New York.
- Carver, C.S., Scheier, M.f. and Weintraub, J.K. (1989) assessing coping strategies:a theoretically based approach. Journal of Personality and Social Psychology, 56, 267–283 (PubMed)
- Neuschwander A, Job A, Younes A, Mignon A, Delgoulet C, Cabon P, Mantz J, Tesniere A. Impact of sleep deprivation on anaesthesia residents’ non-technical skills: a pilot simulation-based prospective randomized trial. Br J Anaesth. 2017 Jul 1;119(1):125-131. doi: 10.1093/bja/aex155. PMID: 28974071 (HTML)
- Fletcher G, Flin R, Glavin RJ, Maran N. Framework for Observing and Rating Anaesthetists’ NonTechnical Skills. Anaesthetists’ NonTechnical Skills (ANTS) System Handbook v1.0 . Aberdeen, Scottland: University of Aberdeen; 2012. (PubMed)
- Schmutz JB, Meier LL, Manser T. How effective is teamwork really? The relationship between teamwork and performance in healthcare teams: a systematic review and meta-analysis. BMJ Open. 2019 Sep 12;9(9):e028280. doi: 10.1136/bmjopen-2018-028280. PMID: 31515415; PMCID: PMC6747874. (PubMed)
- Robertson JM, Dias RD, Yule S, Smink DS. Operating Room Team Training with Simulation: A Systematic Review. J Laparoendosc Adv Surg Tech A. 2017 May;27(5):475-480. doi: 10.1089/lap.2017.0043. Epub 2017 Mar 15. PMID: 28294695. (HTML)
- Weller, J., Boyd, M. Making a Difference Through Improving Teamwork in the Operating Room: A Systematic Review of the Evidence on What Works. Curr Anesthesiol Rep 4, 77–83 (2014). https://doi.org/10.1007/s40140-014-0050-0
- Abbott TEF, Ahmad T, Phull MK, Fowler AJ, Hewson R, Biccard BM, Chew MS, Gillies M, Pearse RM; International Surgical Outcomes Study (ISOS) group. The surgical safety checklist and patient outcomes after surgery: a prospective observational cohort study, systematic review and meta-analysis. Br J Anaesth. 2018 Jan;120(1):146-155. doi: 10.1016/j.bja.2017.08.002. Epub 2017 Nov 23. PMID: 29397122. (HTML)
- Stepaniak PS, Heij C, Buise MP, Mannaerts GH, Smulders JF, Nienhuijs SW. Bariatric surgery with operating room teams that stayed fixed during the day: a multicenter study analyzing the effects on patient outcomes, teamwork and safety climate, and procedure duration. Anesth Analg. 2012 Dec;115(6):1384-92. doi: 10.1213/ANE.0b013e31826c7fa6. Epub 2012 Nov 9. PMID: 23144431. (HTML)
- Salas, e., Burke, C.S. and Stagl, K.C. (2004) developing teams and team leaders: Strategies and principles. in d. day, S. Zaccaro and S.M. halpin (eds.) Leader Development for Transforming Organizations. Growing Leaders for Tomorrow. Mahwah, NJ: lawrence erlbaum. (HTML)
- Larsson J, Holmström IK. How excellent anaesthetists perform in the operating theatre: a qualitative study on non-technical skills. Br J Anaesth. 2013 Jan;110(1):115-21. doi: 10.1093/bja/aes359. Epub 2012 Oct 9. PMID: 23048067. (PubMed)
- McMullan RD, Urwin R, Sunderland N, Westbrook J. Observational Tools That Quantify Nontechnical Skills in the Operating Room: A Systematic Review. J Surg Res. 2020 Mar;247:306-322. doi: 10.1016/j.jss.2019.10.012. Epub 2019 Nov 7. PMID: 31706538. (HTML)
- Boet S, Larrigan S, Martin L, Liu H, Sullivan KJ, Etherington N. Measuring non-technical skills of anaesthesiologists in the operating room: a systematic review of assessment tools and their measurement properties. Br J Anaesth. 2018 Dec;121(6):1218-1226. doi: 10.1016/j.bja.2018.07.028. Epub 2018 Sep 6. PMID: 30442248. (PubMed)
- López LD, Gonzalez D, Zamudio MA, Casas, FD. Validación en castellano de la escala de Ottawa para habilidades no técnicas en personal de salud en situación de crisis. En prensa http://hdl.handle.net/10495/15478
- Flin R, Patey R, Glavin R, Maran N. Anaesthetists’ non-technical skills. Br J Anaesth. 2010 Jul;105(1):38-44. doi: 10.1093/bja/aeq134. Epub 2010 Jun 3. PMID: 20522911. (PubMed)
- Clarke S, Horeczko T, Carlisle M, Barton JD, Ng V, Al-Somali S, Bair AE. Emergency medicine resident crisis resource management ability: a simulation-based longitudinal study. Med Educ Online. 2014 Dec 9;19:25771. doi: 10.3402/meo.v19.25771. PMID: 25499769; PMCID: PMC4262767. (HTML)
- McCulloch P, Mishra A, Handa A, Dale T, Hirst G, Catchpole K. The effects of aviation-style non-technical skills training on technical performance and outcome in the operating theatre. Qual Saf Health Care. 2009 Apr;18(2):109-15. doi: 10.1136/qshc.2008.032045. PMID: 19342524. (PubMed)
- Yee B, Naik VN, Joo HS, Savoldelli GL, Chung DY, Houston PL, Karatzoglou BJ, Hamstra SJ. Nontechnical skills in anesthesia crisis management with repeated exposure to simulation-based education. Anesthesiology. 2005 Aug;103(2):241-8. doi: 10.1097/00000542-200508000-00006. PMID: 16052105. (HTML)
- Bogne Kamdem V, Daelemans C, Englert Y, Morin F, Sansregret A. Using simulation team training with human’s factors components in obstetrics to improve patient outcome: A review of the literature. Eur J Obstet Gynecol Reprod Biol. 2021 May;260:159-165. doi: 10.1016/j.ejogrb.2021.03.015. Epub 2021 Mar 20. PMID: 33784580. (PubMed)
- Nielsen RP, Nikolajsen L, Paltved C, Aagaard R. Effect of simulation-based team training in airway management: a systematic review. Anaesthesia. 2021 Jan 26. doi: 10.1111/anae.15375. Epub ahead of print. PMID: 33497486. (HTML)
- Buljac-Samardzic M, Dekker-van Doorn CM, van Wijngaarden JD, van Wijk KP. Interventions to improve team effectiveness: a systematic review. Health Policy. 2010 Mar;94(3):183-95. doi: 10.1016/j.healthpol.2009.09.015. Epub 2009 Oct 25. PMID: 19857910. (PubMed)
- Armour Forse R, Bramble JD, McQuillan R. Team training can improve operating room performance. Surgery. 2011 Oct;150(4):771-8. doi: 10.1016/j.surg.2011.07.076. PMID: 22000190. (PubMed)
- Sax HC, Browne P, Mayewski RJ, Panzer RJ, Hittner KC, Burke RL, Coletta S. Can aviation-based team training elicit sustainable behavioral change? Arch Surg. 2009 Dec;144(12):1133-7. doi: 10.1001/archsurg.2009.207. PMID: 20026831. (HTML)
- Wolf FA, Way LW, Stewart L. The efficacy of medical team training: improved team performance and decreased operating room delays: a detailed analysis of 4863 cases. Ann Surg. 2010 Sep;252(3):477-83; discussion 483-5. doi: 10.1097/SLA.0b013e3181f1c091. PMID: 20739848. (PubMed)
- Awad SS, Fagan SP, Bellows C, Albo D, Green-Rashad B, De la Garza M, Berger DH. Bridging the communication gap in the operating room with medical team training. Am J Surg. 2005 Nov;190(5):770-4. doi: 10.1016/j.amjsurg.2005.07.018. PMID: 16226956. (PubMed)
- Cima RR, Kollengode A, Storsveen AS, Weisbrod CA, Deschamps C, Koch MB, Moore D, Pool SR. A multidisciplinary team approach to retained foreign objects. Jt Comm J Qual Patient Saf. 2009 Mar;35(3):123-32. doi: 10.1016/s1553-7250(09)35016-3. PMID: 19326803. (HTML)
- Kanki, B. G., & Palmer, M. T. (1993). Communication and crew resource management. In E. L. Wiener, B. G. Kanki, & R. L. Helmreich (Eds.), Cockpit resource management (pp. 99–136). Academic Press (HTML)