Martínez Hurtado E. *, Sánchez Merchante M. **
Martínez Hurtado E. *, Sánchez Merchante M. **
* Hospital Universitario Infanta Leonor, Madrid
** Hospital Universitario Fundación Alcorcón, Madrid
Cómo citar este artículo: Martínez Hurtado, E., & Sánchez Merchante, M. Comparación de la intubación con King Vision y Laringoscopio Macintosh en manos de personal sin experiencia: Akihisa Y1, Maruyama K, Koyama Y, Yamada R, Ogura A, Andoh T. Comparison of intubation performance betweenthe King Visionand Macintosh laryngoscopes in novicepersonnel: a randomized,crossover manikinstudy. Anesth (2014) 28:51–57. DOI 10.1007/s00540-013-1666-9. Revista Electrónica AnestesiaR, 6(7), 2. https://doi.org/10.30445/rear.v6i7.235
Original: Akihisa Y1, Maruyama K, Koyama Y, Yamada R, Ogura A, Andoh T. Comparison of intubation performance betweenthe King Visionand Macintosh laryngoscopes in novicepersonnel: a randomized,crossover manikinstudy. Anesth (2014) 28:51““57. DOI 10.1007/s00540-013-1666-9. (PubMed)
Introducción
A día de hoy el gold estándar para la intubación orotraqueal (IOT) sigue siendo el Laringoscopio Macintosh (MAC) (1), un laringoscopio directo (LD) que precisa la alineación de los ejes orofaringeo-laríngeo para visualizar la glotis.
Los Laringoscopios Indirectos (LI) permiten aprender de forma sencilla las técnicas de manejo de la vía aérea al visualizar de forma sencilla la glotis sin necesidad de obtener una línea de visión directa (2).
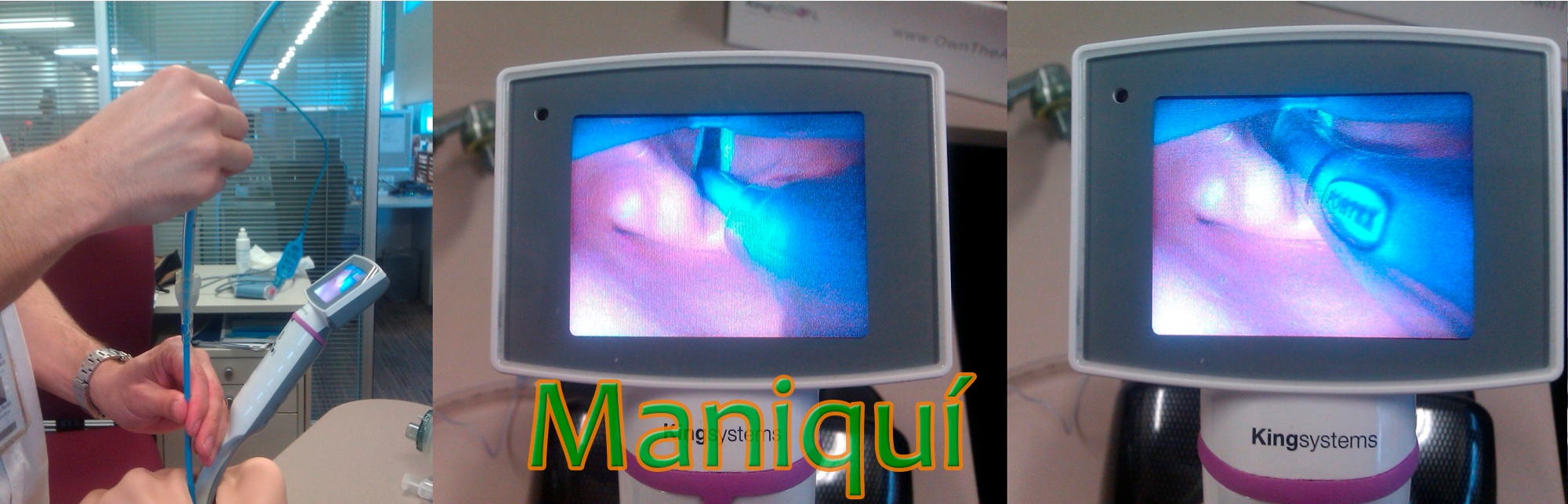
El videolaringoscopio (VL) King Vision (KV) es un dispositivo relativamente nuevo, que dispone de 2 tipos de pala, una con canal (KVC) y otra sin canal (KVSC).
Los autores, tras no encontrar ningún estudio que evaluase la eficacia del KV en manos de personal inexperto, llevan a cabo un estudio aleatorizado en maniquí con la cabeza en posición neutra para estudiar si este VL es, como otros LI, superior al MAC en manos de personal sin experiencia.
Material y Métodos
El estudio fue aprobado por el comité ético del Hospital Universitario Mizonokuchi, y se obtuvo el consentimiento informado de todos los participantes.
Sujetos de estudio
Se enrolaron 31 enfermeras con varios años de experiencia (media de 9 años) que trabajaban en quirófano y sala, y que no tenían experiencia previa en IOT.
Previamente a iniciar las prácticas con el maniquí, cada participante recibió una charla técnica de varios minutos sobre el uso de del MAC con una pala del nº 3, y del KV de acuerdo a las especificaciones del fabricante, tanto KVC como KVSC. También se realizó una demostración de IOT con los 3 dispositivos por parte de uno de los investigadores, sin que se les permitiese a los participantes practicar.
Protocolo de estudio
La secuencia de intubación se realizó al azar. Se realizaron 6 IOT consecutivas con cada dispositivo, lo que hizo un total de 18 IOT por participante y 186 para cada dispositivo.
Tras realizar las 18 IOT se pasó un cuestionario en el que los participantes debían evaluar el grado de dificultad de intubación (GSID) en una escala del 1 al 5 (1: muy fácil, 2: fácil, 3: moderada, 4: difícil, 5: muy difícil).
La IOT fallida se definió como aquella no lograda en 60 sg. Además, se tomó nota de la incidencia de IOT esofágica.
Análisis de los datos
El objetivo final del estudio era determinar la facilidad de IOT usando el KVC o el KVSC.
Los datos referentes al tiempo de IOT y la tasa de éxito comparados con los del MAC se consideraron objetivos. La GSID, por su parte, se consideró un índice subjetivo de dificultad de intubación. También se compararon la incidencia de IOT esofágica como muestra representativa de las complicaciones asociadas a la IOT.
Los datos se analizaron con el programa SPSS 11,0 J, considerando significativos valores de P <0,05 y P <0,0167 (0,05/3) para comparar entre los datos del KV y del MAC, y entre los 3 dispositivos entre sí, respectivamente.
La N se calculó en base a un estudio piloto tras el que, asumiendo una diferencia en la tasa de éxito del 40% entre el MAC y el KVC o KVSC, se precisaban 30 participantes para encontrar diferencias significativas (error b =0,2; error a =0,05).
La comparación de los tiempos de IOT y la escala GSID se llevaron a cabo mediante test de Wilkoxon con corrección de Bonferroni.
Por su parte, la comparación del éxito de la IOT y la incidencia de IOT esofágica entre los 3 dispositivos se hizo con el test de Chi cuadrado con corrección de Bonferroni.
Resultados
Comparación del tiempo de IOT, la tasa de éxito y la escala GSID entre los 3 dispositivos
La media del tiempo de IOT con el MAC fue de 16,9 sg. (8-60), de 20,5 sg. con el KVC (7,2-60), y de 60 sg. con el KVSC (11-60). Siendo el tiempo de IOT con el KVSC significativamente más largo que con los otros dos (P <0,001). No hubo diferencias significativas entre el MAC y el KVC.

La tasa de éxito entre los 3 dispositivos fue del 91,4% con el MAC (170 de 186), de 86,6% para el KVC (161 de 186), y del 47,3% para el KVSC (88 de 186). No hubo diferencias significativas entre el MAC y el KVC. Sin embargo, la tasa de éxito para el KVSC fue significativamente inferior.
En cuanto al grado de dificultad de intubación (GSID), la media para el KVC fue de 2 (1-5), de 3 para el MAC (1-4), ambos significativamente menores que el 4 obtenido por el KVSC (2-5).

Incidencia de IOT esofágica
La de IOT esofágica ocurrió en 18 ocasiones de los 186 intentos con el MAC, por 13 de los 31 participantes. Tras la misma, la IOT al segundo intento se logró sólo en 2 ocasiones antes de los 60 sg.
Por el contrario, con el KVC y KVSC no hubo ninguna IOT esofágica, (P <0,001).
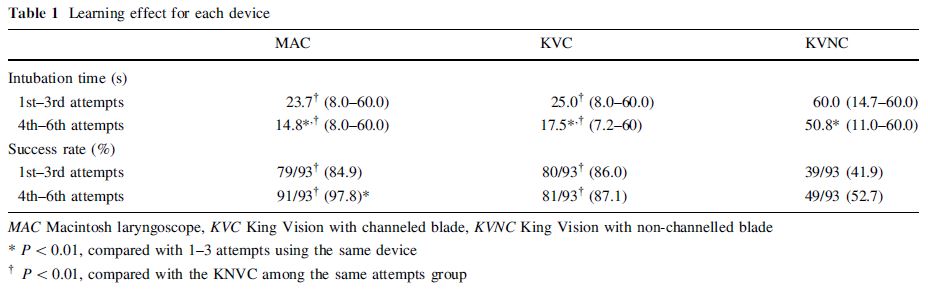
Curva de aprendizaje con cada dispositivo
En cada dispositivo, la media del tiempo de IOT para los intentos 4º a 6º fue significativamente inferior que para los intentos 1º a 3º. Sin embargo, la tasa de éxito en los intentos 4º a 6º fue significativamente mejor que con los 1er a 3º sólo para el MAC.
Discusión
En el presente estudio el tiempo de IOT, la tasa de éxito y el grado de dificultad de intubación (GSID) entre el KV y el MAC no son diferentes, aunque el KVSC resultó más lento, menos exitoso y más complicado al comprarlo con los otros 2. Por ello, los autores no encontraron superioridad del KV, tanto KVC y KVSC, frente al MAC.
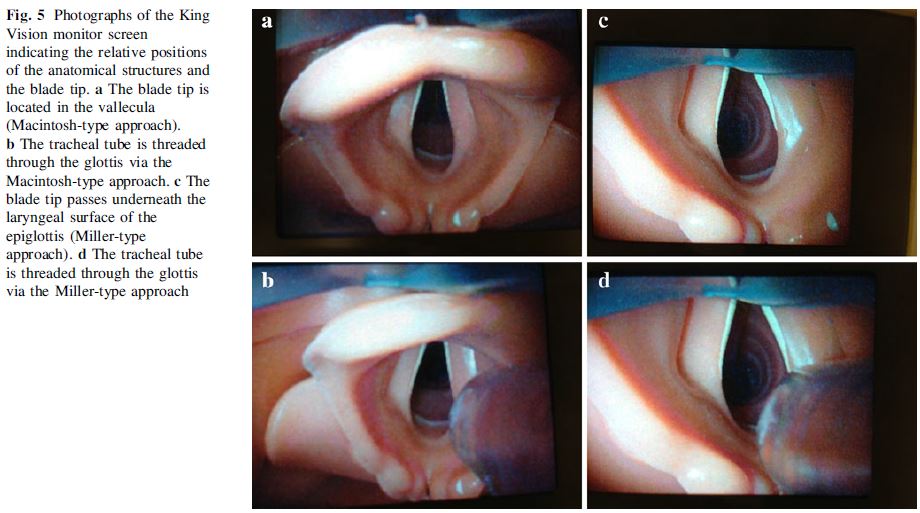
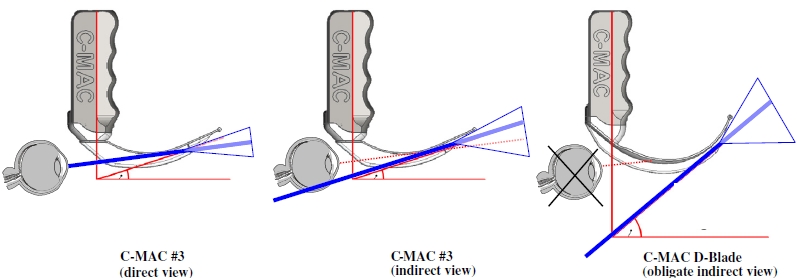
Los autores argumentan a este respecto que es posible que la formación preliminar que se les dio a los participantes sobre el uso del KV fuera insuficiente. En este sentido, aunque el fabricante indica que las palas se pueden usar tanto como las palas de Macintosh como las palas de Miller, recomendando el uso inicial como las de Macintosh, situando la punta en la vallécula, para evitar penetrar demasiado (Figura 3), muchos de los participantes optaron por el uso como palas de Miller, lo que les complicó la dirección del tubo endotraqueal (TET) a través de la glotis.
Aunque los autores no lo indican, quizás los participantes conocían o incluso habían usado el VL Pentax AWS, que si precisa un manejo de la pala como las palas de Miller, o incluso el Airtraq (3,4).
Por otra parte, los autores indican que aunque los participantes no tenían experiencia en IOT previa, quizás si habían ayudado a realizar IOT en quirófano, lo que implicaría un conocimiento del MAC previo que justificaría los cortos tiempos de IOT, la tasa de éxito y el resultado en la GSID.
Por último, analizan los resultados del KVSC, comentando que usaron TET fiados con estiletes metálicos. No obstante, el espacio intraoral obtenido fue pequeño y la manipulación del TET más complicada, a pesar de que con frecuencia la visión de la glotis era buena (escenario en el que la glotis se ve bien pero no se logra intubar).
A este respecto, hay 2 posibles soluciones que pueden mejorar el resultado. Por un lado, cuando se fía el TET la punta del mismo debe amoldarse a la curvatura de la pala del KVSC. Y, por encima de dicha curvatura, se realizará otra curvatura lateral para poder manejar cómodamente el TET una vez introducido en la boca.
Por otro lado, puede fiarse el TET con una FROVA (u otro dispositivo transglótico) que será la que usemos para traspasar las cuerdas vocales (visualizando su paso por la glotis con el KVSC) y, posteriormente, y sin retirar el KVSC, usarla de guía para la IOT. Los dispositivos transglóticos son más finos y tienen una textura que nos facilitará el manejo de los mismos en la cavidad oral, facilitando la IOT.
Por otro lado, no hubo ninguna IOT esofágica con el KV, tanto KVC y KVSC, frente a un 10% con el MAC. Los autores suponen que se debe a la mejor visión de la glotis obtenida con este VL.
En cuanto a las limitaciones del estudio, en primer lugar hay que valorar qué grado de realismo tiene la vía aérea superior del maniquí (5 a 7). A este respecto, sólo hay 2 estudios que comparen las similitudes anatómicas de los maniquíes frente a los pacientes pediátricos y adultos, respectivamente, empleando el TAC (8,9).
Sin embargo, puesto que la vía aérea superior del maniquí empleado en este estudio (ALSSkill Trainer; Laerdal, Stavanger, Norway) no ha sido evaluada, los resultados obtenidos sólo son válidos para este maniquí.
En segundo lugar, fue imposible realizar el ciego de los participantes para el dispositivo que usaban, y alguno de los mismos podía conocer las ventajas de los LI, algunos de los cuales son estructuralmente similares al KV, lo cual pudo generar sesgos en la escala que medía el grado de dificultad de intubación (GSID).
En tercer lugar, sólo se analizaron condiciones de vía aérea normal, puesto que el maniquí no permitía reproducir condiciones de vía aérea difícil (VAD).
Conclusiones
– El videolaringoscopio King Vision con canal (KVC) facilitó la IOT en el personal sin experiencia sin que se produjeran intubaciones esofágicas.
– El grado de dificultad de intubación (GSID), el tiempo de IOT, y la tasa de éxito de IOT fueron similares entre el KV (con canal y sin canal) y el Laringoscopio Macintosh (MAC).
– El videolaringoscopio King Vision sin canal (KVSC) presentó peores resultados para la IOT, salvo en la incidencia de intubación esofágica.
Por tanto, se puede concluir de este estudio que el KVC puede recomendarse como un dispositivo alternativo para la IOT en manos de personal inexperto (no el KVSC).
Por otro lado, se precisan de estudios en VAD para evaluar los posibles beneficios del KV (KVC y/o KVSC).
Comentario
Los autores analizan el VL King Vision comparándolo con el Laringoscopio Macintosh en una vía aérea simulada sobre un maniquí ALS SkillTrainer (Laerdal, Stavanger, Norway).
La simulación es una técnica pedagógica complementaria a los métodos tradicionales cada vez más frecuente en los programas docentes de los residentes y en la formación continuada de los especialistas (10,11). En entornos realistas y seguros, y sin poner en riesgo a pacientes y profesionales (12), se pueden entrenar habilidades técnicas, integrando conocimientos y habilidades clínicas complejas (13, 14).
Russo et al. demostraron que el entrenamiento en simuladores para el manejo de la Vía Aérea Difícil facilitaba la transmisión de conocimientos y destrezas, además de proporcionar una mayor confianza durante la práctica clínica a los participantes (16).
Por su parte, Kuduvalli et al. demostraron que la simulación mejoraba el abordaje de la Vía Aérea Difícil, disminuyendo además el mal uso del equipo médico (17).
Existe evidencia sobre la efectividad de la simulación y, en general, la anestesiología la ha utilizado para diversas aplicaciones (Tabla 2), publicándose cada vez más artículos que demuestran la validez del aprendizaje a través de simulación en medicina (18,19), como es el caso del presente artículo revisado.
Bibliografía
1.- Mulcaster JT, Mills J, Hung OR, MacQuarrie K, Law JA, PytkaS, Imrie D, Field C. Laryngoscopic intubation: learning and performance. Anesthesiology. 2003;98:23““7. (PubMed) (pdf) (epub)
2.- Ray DC, Billington C, Kearns PK, Kirkbride R, Mackintosh K, Reeve CS, Robinson N, Stewart CJ, Trudeau T. A comparison of McGrath and Macintosh laryngoscopes in novice users: a manikin study. Anaesthesia. 2009;64:1207““10. (PubMed) (pdf)
3.- Hirabayashi Y, Seo N. Airtraq optical laryngoscope: tracheal intubation by novice laryngoscopists. EmergMed J. 2009;26:112““3. (PubMed) (pdf).
4.- Di Marco P, Scattoni L, Spinoglio A, Luzi M, Canneti A, Pietropaoli P, Reale C. Learning curve of the Airtraq and the Macintosh laryngoscopes for tracheal intubation by novice laryngoscopists: a clinical study. AnesthAnalg. 2011;112:122““5. (PubMed) (pdf) (epub)
5.- Lim Y, Lim TJ, Liu EH. Ease of intubation with the GlideScope or Macintosh laryngoscope by inexperienced operators in simulated difficult airways. Can J Anaesth. 2004;51:641““2.(PubMed) (pdf)
6.- Maharaj CH, Higgins BD, Harte BH, Laffey JG. Evaluation of intubation using the Airtraq or Macintosh laryngoscope by anaesthetists in easy and simulated difficult laryngoscopy““a manikin study. Anaesthesia. 2006;61:469““77. (PubMed) (pdf)
7.- Savoldelli GL, Schiffer E, Abegg C, Baeriswyl V, Clergue F, Waeber JL. Comparison of the glidescope, the McGrath, the Airtraq and Macintosh laryngoscopes in simulated difficult airways*. Anaesthesia. 2008;63:1358““64. (PubMed) (pdf)
8.- Schebesta K, Hu¨pfl M, Ringl H, Machata AM, Chiari A, Kimberger O. A comparison of paediatric airway anatomy with the SimBa by high-fidelity patient simulator. Resuscitation. 2011;82:468““72. (PubMed) (pdf)
9.- Schebesta K, Hu¨pfl M, Ro¨ssler B, Ringl H, Mu¨ller MP, Kimberger O. Degrees of reality: airway anatomy of high-fidelity human patient simulators and airway trainers. Anesthesiology.2012;116:1204““9. (PubMed) (pdf) (epub)
10.- Morgan PJ, Cleave-Hogg D. Simulation technology in training students, residents and faculty. Curr Opin Anaesthesiol 2005; 18: 199-203. (PubMed)
11.- Corvetto MA1, Bravo MP, Montaña RA, Altermatt FR, Delfino AE. Inserción de la simulación clínica en el currículum de Anestesiología en un hospital universitario.Rev Esp Anestesiol Reanim. 2013 Jun-Jul;60(6):320-6. doi: 10.1016/j.redar.2013.02.007. Epub 2013 Apr 10. (PubMed)
12.- Ziv A, Wolpe PR, Small SD, Glick S. Simulation-based medical education: An ethical imperative. Acad Med. 2003;78:783—8. (PubMed) (pdf) (epub)
13.- Del Moral I, Rabanal JM, Díaz de Terán JC. Simuladores en anestesia. Rev Esp Anestesiol Reanim 2001; 48: 423-33. (PubMed)
14.- Wisborg T, Brattebí¸ G, Brinchmann-Hansen A, Einar P, Schrí¸der K. Effects of nationwide training of multiprofessional trauma teams in Norwegian hospitals. J Trauma 2008; 64:1613-8. (PubMed)
15.- Wootten R, Sorensen G, Burwinkle T. The role of simulation in Anesthesia. Advances in Anesthesia 2008;26:213-224. (web)
16.- Russo SG, Eich C, Barwing J. Self-reported changes in attitude and behavior after attending a simulation-aided airway management course. J Clin Anesth 2007;19(7):517““522. (PubMed) (pdf)
17.- Kuduvalli PM, Jervis A, Tighe SQM, Robin NM. Unanticipated diffi cult airway management in anaesthetised patients: a prospective study of the effect of mannequin training on management strategies and skill retention. Anaesthesia 2008;63:364-369. (PubMed) (pdf)
18.- McGaghie WC, Issenberg SB, Cohen ER, Barsuk JH, Wayne DB. Does simulation-based medical education with deliberate practice yield better results than traditional clinical education? A Metaanalytic comparative review of the evidence. Academic Medicine 2011;86:706-711. (PubMed) (pdf1) (pdf2) (epub1) (epub2)
19.- Cook DA, Hatala R, Brydges R. Technology-enhanced simulation for health professions education a systematic review and meta-analysis. JAMA 2011;306:978-988. (PubMed) (pdf)
Eugenio Martínez Hurtado.FEA Anestesiología, Reanimación y Dolor.
Servicio de Anestesiología, Reanimación y Dolor. Hospital Universitario Infanta Leonor. Madrid.
Miriam Sánchez Merchante.
FEA Anestesiología, Reanimación y Dolor.
Servicio de Anestesiología, Reanimación y Dolor. Hospital Universitario Fundación Alcorcón. Madrid. _________________ Los autores declaran que el manuscrito no ha recibido financiación, que no existe conflicto de intereses que declarar y no se publican datos de pacientes.