La cirugía y la anestesia representan una situación de estrés que ocasiona la aparición de modificaciones metabólicas que incluyen un aumento de la secreción de hormonas contrainsulares (glucagón, catecolaminas, cortisol y hormona de crecimiento) y disminución de la secreción y actividad de la insulina con tendencia, por tanto, a la hiperglucemia. Ésta es responsable de alteraciones inmunológicas y metabólicas que favorecen una mayor frecuencia de complicaciones, especialmente infecciones.
Desde la introducción de la insulina hace más de 80 años se han desarrollado numerosos tipos de insulinas, de diferente duración de acción. Inicialmente las insulinas eran obtenidas de ganado bovino o porcino. A partir de los años ochenta se comercializaron las primeras insulinas con estructura exactamente igual que la humana (insulinas“ humanas“), que son obtenidas de cultivos de bacterias por procesos biotecnológicos. Con esta tecnología, en los últimos 10 años se han desarrollado los denominados análogos de la insulina (humana), que tienen perfil farmacocinético adaptado a diferentes necesidades. Este amplio abanico, no obstante, junto con la retirada del mercado de diferentes presentaciones ha añadido complejidad al tratamiento de la diabetes y puede generar confusiones por intercambio entre los diferentes tipos. Fuente: http://www.icf.uab.es/informacion/boletines/bg/bg193.06e.pdf
Como hemos visto, la mayoría de las insulinas son de producción comercial mediante tecnología recombinante del ADN, llamándose HUMANAS si tienen la misma secuencia de aminoácidos que la insulina humana nativa, y ANíLOGOS si dicha secuencia está alterada buscando un perfil farmacológico más rápido o más prolongado.
Se definen por su inicio y duración de la acción y el efecto máximo. Las diferencias en la farmacocinética determinan los regímenes de administración y la posología.
- Inicio de acción: inicio del efecto de la insulina
- Efecto máximo: tiempo que tarda en conseguir la máxima concentración o efecto máximo
- Duración de la acción: período de tiempo en el que se mantiene el efecto de la insulina
Tipos de insulina que encontramos en el mercado

CedimCat (Centre d’Informació de Medicaments de Catalunya) ha elaborado este documento muy visual tipo tabla-resumen de las insulinas y sus análogos disponibles en el mercado, así como una introducción a sus perfiles farmacocinéticos.
En este enlace podeis encontrar una lista de insulinas retiradas del mercado: http://www.icf.uab.es/informacion/boletines/bg/insulin-annex.pdf
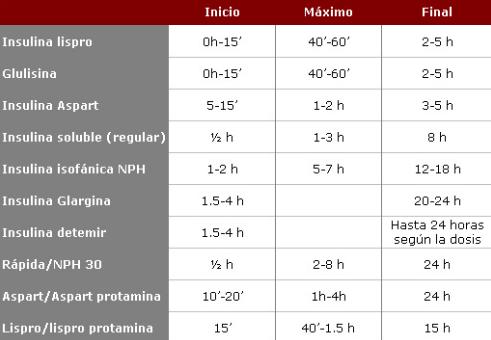
Por el desarrollo temporal de su acción se dividen en 4 categorías generales:
1. De acción rápida (IAR): análogos de insulina lispro, aspártica o glulisina.
2. De acción corta: insulina regular (o soluble).
3. De acción intermedia (IAI): insulina NPH (o isófana) y lente (con zinc).
4. De acción prolongada (IAP): ultralente (extendida con zinc) y análogos de insulina glargina y detemir.
Hay preparados de mezclas (proporciones fijas de prandial y basal): de insulinas regular y NPH (70/30, 50/50), de insulina lispro (75/25), y aspártica (70/30). La potencia de la insulina se mide en unidades. Un mg de insulina tiene 27,5 unidades de actividad.
Los análogos de acción rápida tienen ventajas discretas en la mayoría de los pacientes diabéticos. La insulina lispro y la aspart han mostrado una eficacia similar a la insulina rápida humana y se pueden administrar justo antes de las comidas. Se asocian a una menor incidencia de hipoglucemia grave. Su coste es superior. Pueden ser útiles en los pacientes con diabetes de tipo 1 con hipoglucemias frecuentes, o bien cuando se considera importante flexibilizar su administración en relación con las comidas.
Los análogos de acción prolongada, insulina glargina y detemir, tienen una eficacia similar a la insulina NPH pero, a diferencia de la insulina NPH, se pueden administrar en una dosis única, sobre todo la insulina glargina. Se asocian a una menor incidencia de hipoglucemia nocturna. No obstante, son dos a tres veces más caros. Se pueden considerar alternativas a la NPH en los pacientes con diabetes de tipo 1 o 2 que presenten episodios frecuentes de hipoglucemia.
Enlaces de interés
 Análogos de Insulina Hospital Verge dels Lliris
Análogos de Insulina Hospital Verge dels Lliris
Excelente presentación. Revisión didáctica y muy práctica.
– Revisión de los análogos de acción rápida y corta
– Algoritmos de insulinización en pacientes hospitalizados.
– Cálculos de dosis según enfermos en ayunas, tratamiento con antidiabéticos orales. Casos clínicos.
http://www.anestesiar.org/WP/uploads/2010/08/10.-181208.-Análogos-Insulina.pps
 Documento de Consenso: Tratamiento de la hiperglicemia en el hospital 2009
Documento de Consenso: Tratamiento de la hiperglicemia en el hospital 2009
Las Sociedades Españolas de Diabetes, Medicina Interna, Cardiología, Medicina Intensiva-Crítica y Unidades Coronarias, Grupo de Urgencias de la SEMI y Sociedad Española de Endocrinología y Nutrición elaboraron un documento de consenso para el tratamiento de la hiperglicemia en el hospital, que se publicó también en Med Clin (Barc). 2009;132(12):465-475. ©Elsevier Doyma.
– Ajustes de la pauta de insulina basal-bolus en cirugía menor y tratamiento con corticoides
http://www.sediabetes.org/gestor/upload/revista/DOC_CONSEN%20_TRAT_hiper_hosp.pdf
 Tratamiento de la hiperglicemia en el paciente hospitalizado. «Hospital General Universitario de Alicante»
Tratamiento de la hiperglicemia en el paciente hospitalizado. «Hospital General Universitario de Alicante»
Entre otros temas destaca el protocolo de actuación en el paciente que va a ser sometido a intervención quirúrgica.
También del mismo hospital es muy interesante, la revisión sobre antidiabéticos, insulinas y análogos.
http://www.dep19.san.gva.es/farmacia/Protocolos/Protocolo%20hiperglucemia%20HGUA.pdf
 Diabetes Mellitus Tipo 1: tratamiento, seguimiento, complicaciones agudas
Diabetes Mellitus Tipo 1: tratamiento, seguimiento, complicaciones agudas
La Sociedad Española de Endocrinología Pediátrica abarca varios aspectos de la diabetes en este capítulo. De especial interés, el dedicado a la diabetes y procedimientos quirúrgicos.
El planteamiento de control ante una cirugía variará dependiendo si se trata de una intervención electiva o si por el contrario se trata de una intervención quirúrgica de urgencias.
http://www.seep.es/privado/download.asp?url=consenso/cap23.pdf
 Prespectivas futuras en el manejo de la diabetes mellitus
Prespectivas futuras en el manejo de la diabetes mellitus
-Análogos de la amilina
– Insulina inhalada y Bombas de insulina
-Monitorización continua de glucosa ( GLUCOWATCH)
– Trasplante de islote pancráticos
http://www.anestesiar.org/WP/uploads/2010/08/tto-de-la-DM-tipo-1.-asilo-feb-06.ppt
Vale la pena completar la información con este otro artículo:
Advances in Diabetic Management: Implications for Anesthesia. Zulfiqar Ahmed, Charles H. Lockhart, Molly Weiner et al. (Anesth Analg 2005;100:666 ““9)
Dra. Ana Abad Torrent (Adjunto de Anestesia Hospital de Viladecans-Barcelona)









Enhorabuena Ana, como siempre un entrada perfecta.
El control perioperatorio de la glucemia es algo que habitualmente fluye de manera muy protocolizada y rígida y con objetivos no cummplidos debido a lo permisivos que son los cirujanos con el mal contol en planta relacionándolo con el estress quirúrgico y la distorsión de la dieta.
Los documentos que presentas en el blog llaman la atención con la introducción muy clara de escalones de tratamiento intrahospitalario, sea perioperatorio o no y confirman la utilidad de las insulinas de acción prolongada a nivel de cubrir las necesisades basales, algo que hasta ahora en mi hospital se hace con insulina de acción rápida repartida en 4 aplicaciones subcutáneas.
Por lo visto ya es hora de cambiar.
Un saludo
Muchas gracias Ivo. Llevas toda la razón. Nosotros también vamos cambiando las pautas en nuestro hospital, pero a veces resulta difícil.
Un abrazo,
Ana