Perioperative considerations for the patient with asthma and bronchospasm. B. D. Woods and R. N. Sladen*
British Journal of Anaesthesia 103 (BJA/PGA Supplement): i57““i65 (2009)Comentarios del artículo
El plan anestésico debe establecerse en función de la seguridad del paciente, el procedimiento quirúrgico, la valoración clínica y la experiencia del anestesiólogo. En realidad no hay una evidencia definitiva sobre la superioridad de una técnica anestésica frente a otra. Parece lógico evitar en lo posible, una manipulación directa sobre la vía aérea, pero por otra parte, la ansiedad o el dolor durante un bloqueo periférico o neuroaxial pueden ser suficientes para precipitar un ataque de broncoespasmo.
PREPARACIÓN PREOPERATORIA
Si la evaluación preoperatoria se realiza con suficiente tiempo, es aconsejable suspender el hábito tabáquico dos meses antes.
Debe considerarse la administración de corticoides 5 días antes de la cirugía o incluso previa al procedimiento, si éste es de urgencia. El tratamiento profiláctico con un broncodilatador de acción corta también puede resultar beneficioso.
En presencia de un episodio de broncoespasmo activo, la cirugía electiva se pospondrá hasta la estabilización del paciente.
Debemos evitar al máximo el estado de ansiedad y considerar de importancia una óptima premedicación. La dexmedetomidine cumple la mayor parte de nuestros objetivos en este aspecto.
Para reducir secreciones y respuestas vagales de las vías aéreas superiores podemos optar por la administración de atropina o glicopirrolato.
MANEJO INTRAOPERATORIO
La laringoscopia, la intubación traqueal, la aspiración de secreciones, la temperatura de los gases inspirados o la extubación actúan como posibles factores desencadenantes de broncoespamo. Pero la endoscopia o niveles excesivos de PEEP pueden resultar también deletéreos.
Numerosas medicaciones peroperatorias son inductoras de broncoespasmo, bien por liberación de histamina, por su actividad muscarínica o por producir reacciones alérgicas. Quizá los relajantes musculares tienen un protagosnismo importante en este apartado.
En general y salvo excepciones, los inductores anestésicos suelen ser bastante seguros. Nos referimos al propofol que parece ser superior al tiopental y etomidato. Sin embargo, en asmáticos o fumadores muy importantes evitaremos la formulación de propofol con metabisulfito por producir una alta resistencia de la vía aérea y consecuente broncoespasmo.
Ketamina: excelente durante la inducción y propiedades broncodilatadoras.
Precaución con antibióticos tipo vancomicina por la aparición del llamado «síndrome rojo».
El sevoflurane es un agente inhalatorio bien tolerado y con un buen efecto broncodilatador.
La succinilcolina no está contraindicada.
La decisión de optar por intubación endotraqueal o colocación de mascarilla laríngea irá en función del procedimiento y la elección personal del anestesiólogo. Sin embargo, hay evidencias de que la intubación endotraqueal produce un incremento reversible de la resistencia de la vía aérea que no se observa con la mascarilla laríngea.
Una inadecuada profundidad anestésica puede precipitar un episodio de broncoespasmo.
Isoflurane y sevoflurane confieren una óptima protección broncodilatadora que resulta todo lo contrario con desflurane que provoca broncoconstricción en fumadores.
La selección del modo ventilatorio y una correcta pauta de sueros son también esenciales en estos pacientes.
Asimismo en este artículo se hace referencia al tratamientno del broncoespasmo intraoperatorio y a los cuidados en la sala de recuperación.
 World Anaesthesia Tutorial of the Week. Anesthesia UK. Asthma and Anaesthesia
World Anaesthesia Tutorial of the Week. Anesthesia UK. Asthma and Anaesthesia
http://www.frca.co.uk/article.aspx?articleid=100476
Valoración preoperatoria
Tratamiento farmacológico
Conducta anestésica
Agentes anestésicos considerados seguros para los pacientes asmáticos
Manejo del broncoespasmo severo intraoperatorio y fuera de quirófano
Cuidados postoperatorios
 British guideline on the management of Asthma. A National Clinical Guideline.
British guideline on the management of Asthma. A National Clinical Guideline.
http://www.sign.ac.uk/guidelines/fulltext/101/index.htm
Versión revisada y actualizada en Junio de 2009 por la Sociedad Torácica Británica. Abarca distintos aspectos generales como:
Diagnóstico y monitorización del asma en adultos y pediátricos
Manejo farmacológico y no farmacológico
Situaciones especiales como asma durante el embarazo, parto y lactancia o asma ocupacional..
 Evaluación pulmonar preoperatoria
Evaluación pulmonar preoperatoria
Efectos de la anestesia sobre el sistema respiratorio
Complicaciones pulmonares postoperatorias
Factores de riesgo
Manejo pre-intra y postoperatorio
 Strategies To Reduce Postoperative Pulmonary Complications after Noncardiothoracic Surgery: Systematic Review for the American College of Physicians
Strategies To Reduce Postoperative Pulmonary Complications after Noncardiothoracic Surgery: Systematic Review for the American College of Physicians
Clinical Guidelines 2006
Full text
http://annals.highwire.org/content/144/8/596.full
http://www.ccjm.org/content/76/Suppl_4/S60.full
 Introduction to Respiratory and Cardiovascular Physiology
Introduction to Respiratory and Cardiovascular Physiology
Curso online sobre fisiología respiratoria nivel básico, pero muy intuitiva y con numerosas actividades interactivas
http://hsc.uwe.ac.uk/rcp/ci-course-intro.aspx
http://www.airsquare.ca/main.html
Dra Ana Abad Hospital de Viladecans-Barcelona
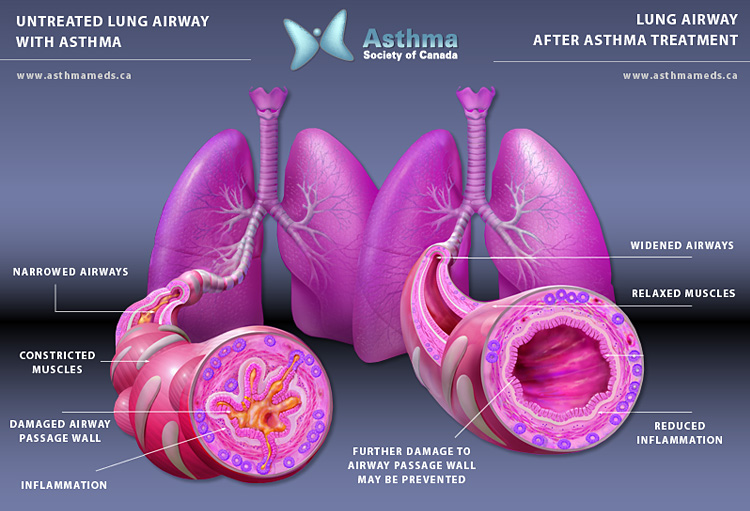




Muchas gracias, Anna, por el up-to-date en la materia. En especial por tocar un tema en el que la TIVA, tu pasión declarada, no es en absoluto la primera opción.
Querido Daniel, lo cortés no quita lo valiente. A pesar de como bien dices, la TIVA es mi pasión declarada, lo cierto es que la inhalatoria me ha dado sus buenos momentos. Recuerdo una de mis primeras guardias de adjunto en un Hospital Comarcal. Me avisaron de UCIAS porque tenían un paciente de 24 años con crísis asmática refractaria a múltiples fármacos y en situación de paro respiratorio. La solución final fué intubarlo y conectarlo a ventilación mecánica con halotano (era el único vaporizador disponible en ucias). Resultó espectacular: A las 24 horas estaba desintubado, en planta y sin secuelas.
Personalmente y aunque prefiero la TIVA, no desprecio ninguna técnica anestésica. Cualquiera de ellas, nos puede salvar de una situación en un momento dado. Sin embargo y excepcionalmente, estoy en desacuerdo contigo. Considerar que la TIVA es una opción descartable en pacientes asmáticos es una afirmación matizable en muchos aspectos.
A qué te refieres:
¿A que el poder broncodilatador de la inhalatoria es superior al de la TIVA?. Probablemente es cierto siempre y cuando no utilices desflurane porque obtendrás el efecto inverso, y mejor optar por nuevos inhalatorios porque el halotano es un fármaco arritmógeno y hepatotóxico.
¿A qué el propofol no es un fármaco seguro en pacientes asmáticos?. Es seguro excepto si empleas una formulación que contiene metabisulfito. De ahí la importancia de conocer la casa comercial y sus componentes: las que he encontrado que contienen metabisulfito son Indufol (Mejico) y Anespro. No suelen ser muy comunes entre nosostros.
Decimos que es un fármaco seguro porque así lo consideran las revisiones realizadas al respecto tanto en la inducción como en el manejo del broncoespasmo intraoperatorio. Otra cosa es que tradicionalmente estemos acostumbrados a trabajar con inhalatoria. Para no alargarme demasiado, las referencias que puedes consultar en este post avalan la afirmación anterior.
¿A qué el propofol no tiene efectos protectores de broncodilatación?. Si los tiene. Hay artículos muy interesantes en pacientes con status asmaticus ingresados en UCI y el efecto broncodilador ejercido por el propofol:
Propofol induces bronchodilation in a patient mechanically ventilated for status asthmaticus
http://www.springerlink.com/content/l81472018747t471/
Propofol-induced Bronchodilation In Patients With Status Asthmaticus
http://www.ispub.com/journal/the_internet_journal_of_emergency_and_intensive_care_medicine/volume_5_number_1_13/article/propofol_indu ced_bronchodilation_in_patients_with_status_asthmaticus_1.html
Este artículo hace una pequeña revisión a propósito del efecto broncodilatador del propofol.
Otro artículo interesante que podemos consultar on line se refiere a los mecanismos de broncoprotección de los agentes inductores anestésicos: propofol vs ketamina.
http://journals.lww.com/anesthesiology/Fulltext/1999/03000/Mechanisms_of_Bronchoprotection_by_Anesthetic.25.aspx
De todas formas, la TIVA o la inhalatoria son un factor más en pacientes asmáticos. La intubación y manipulación de la vía aérea, el tipo de cirugía, el estado base del paciente en el preoperatorio, causas desencadenantes de sus episodios de broncoespasmo… es decir, el plan estratégico del paciente será multidimensional y no tanto considerar si la TIVA o la inhalatoria son variables absolutas y aisladas del contexto del enfermo.
No creo equivocarme demasiado, que la mayoria de los anestesiólogos ante un asmático sin broncoespasmo induciran con propofol y fentanil, para pasar a un mantenimiento inhalatorio (50% TIVA, 50% inhalatoria). ¿Es la opción más óptima?, ¿podríamos mejorarlo?.. como siempre, la respuesta está en el resultado final del paciente. Pero afirmar tan categoricamente que la TIVA no es una elección válida, no estoy de acuerdo.
Disculpa la extensión de la respuesta y te agradezco el comentario. Es importante conocer todos los puntos de vista.
Un fuerte abrazo,
como les ha ido en el desenlace de la inducción y posterior intubación con ketamina???
Anna,
no defraudas. Eres capaz de desarmar a quien te rete. :-)
No, nunca afirmaría que el propofol pudiera ser perjudicial en un paciente asmático ( ni siquiera una TIVA, por supuesto). Suscribo una a una tus palabras. Yo también utilizaría una anestesia balanceada en un paciente con broncoespasmo o riesgo alto del mismo, sin embargo, no conocía, o no consideraba clínicamente relevantes, las propiedades broncodilatadoras del propofol. Muchísimas gracias por aportar argumentos para que empiece a dudar de ésto también.
Un abrazo
La estrategia que planifica el anestesisiologo depende del tipo del paciente,sexo ,edad,tipo de cirugia,cirujano y sobre todo en lugar donde se realizará el acto anestésico y de la disponibilidad de fármacos.
La recomendación de fármacos que son broncodilatadores los intravenosos son la elección es de capital importancia sobre todo en la visita preanestésica para la práctica de la Anestesia Segura.
Me gusta la entrada y las explicaciones posteriores. Me parecen muy claritas. Esto es muy bueno para que los médicos internistas que hacen los preoperatorios en mi provincia para una gran compañía de la medicina privada acaben sabiendo un poco más. Parece que se puede extender a más provincias, porque el Director Médico dice que es política de compañía que los preoperatorios los hagan los internistas. «Los anestesistas, a quirófano, que es dónde deben estar». Y esa gran compañía se está haciendo con toda la atención de los funcionarios, jueces y militares (claro que en mi tierra cuenta con la complicidad de algunos compañeros que no quieren escuchar hablar de la consulta de anestesia).
Espero que todo los temas relacionados con Preanesestesia sean explicados de forma tan transparente. Por bien de los pacientes. Y de los anestesistas que los esperamos en los quirófanos.
Gracias por tu comentario Miguel Angel. Creo que las consultas de anestesia son muy importantes, porque nos ayudan a diseñar el manejo más óptimo del paciente y a reducir las complicaciones peroperatorias. Estoy absolutamente de acuerdo contigo. A pesar del entorno, lo más importante para nosotros es el enfermo.
Un fuerte abrazo,
Ana
Gracias Ana. A veces necesita uno un impulso para seguir en la tarea. Pero hay un ataque muy fuerte contra el desarrollo de la anestesia en estos momentos y el peligro de que nos vayan amputando parcelas es bastante importante. Me gustaría que se impulsara un Consenso sobre la Necesidad de los Estudios Preanestésicos en todo el territorio español, para todos los pacientes, tanto del sistme público, como del sistema privado. Y que se obligara a las Compañías Aseguradoras a suministrar ese servicio. Se cansa uno de ver cómo se hacen la mayoría de los Estudios (?) preanestésicos en la puerta de quirófano y de cumplimentar el Consentimiento Informado como si fuera un papel solamente.
Hola a todo9s, Dra. Ana Abad, yo tambien soy un fanatico de la TIVA y pienso que tiene sus grandes ventajas. Yo uso para transplante Hepatico y renal la TIVA y me va muy bien y a este respecto estoy leyendo todo lo que han escrito sobre esto, sobre todo me llama la atencion lo que se menciona sobre el Bis y yo estoy tratando de ver la ventaja del TIva sobre la balanceada con Inhalatorio en cuanto a la extubación temprana y, bueno, la verdad que hay mucho que ver, hacer, escribir y platicar entre nosotros pues tambien deja mucho. (Por cierto le he escrito a Emiliano para lo del libro de TIVA y no tengo respuesta). Gracias y saludos
es muy bueno todos los comentarios yo nececito adentrarme mas en la anestesia en el paciente asmatico y se la agradeceria a la dra ana abad
Muchas gracias por tu interés en esta entrada. Intentaremos, entre todos, ayudarte en las preguntas que nos vayas haciendo.
Un cordial saludo
Estimados colegas, en Argentina, tenemos un consenso para evaluación y preparación pre-quirúrgica: entre médicos pediatras, cirujanos y anestesiólogos pediátricos, estudios, preparación, ayuno, etc. (Sociedad Argentina de Pediatría, Asociación Civil Argentina de Cirugía Infantil, Federación Argentina de Asociaciones de Anestesiología)
Ningún anestesiólogo puede comenzar una estrategia anestésica si antes no conoce al paciente, tipo de cirugía, equipo quirí¹rgico, lugar y normativas de trabajo.
Estamos aún lejos de lo ideal, pero vamos consensuando por el bien común. Quizás sirva a todos buscar zonas de acuerdo para optimizar el trabajo con mayor seguridad en la población pediátrica. Saludos